Маршевый перелом мрт
Маршевая стопа – это патологическое изменение структуры плюсневых костей, возникающее вследствие чрезмерных нагрузок. Развивается у солдат, особенно – в начале службы, а также после усиленной строевой подготовки, маршей и кроссов. Может возникать у людей, чья профессия требует постоянного стояния на ногах, переноски тяжестей или продолжительной ходьбы. Предрасполагающими факторами являются плоскостопие и ношение неудобной тесной обуви. Проявляется болями в области стопы, иногда – резкими, нестерпимыми. Боли усиливаются при нагрузке и сопровождаются локальным отеком стопы. Диагноз подтверждается рентгенографически. Лечение консервативное, прогноз благоприятный.
Общие сведения
Маршевая стопа (болезнь новобранцев, маршевый перелом, болезнь Дойчлендера) – заболевание, обусловленное патологической перестройкой плюсневых костей вследствие чрезмерной нагрузки. Может протекать остро или хронически, но чаще имеет первично-хроническое течение. Лечится консервативно, осуществляется специалистами в сфере травматологии и ортопедии, заканчивается полным выздоровлением.
Маршевая стопа
Причины
Маршевая стопа наблюдается у солдат, спортсменов и людей, профессия которых связана с длительной ходьбой, стоянием или ношением тяжестей. Вероятность развития увеличивается при использовании неудобной обуви и плоскостопии. Согласно исследованиям, проводившимся в разных странах, к развитию маршевой стопы после интенсивной нагрузки более склонны люди с низким уровнем привычной физической активности. Полагают, что это обусловлено меньшей прочностью костей. Не случайно еще одной категорией таких больных сегодня все чаще становятся туристки – офисные работницы, которые в период отпуска активно «бегают» по туристическим достопримечательностям в неудобной обуви.
Патогенез
При болезни Дейчлендера изменения возникают в средней (диафизарной) части плюсневых костей. Патологическая перестройка костной ткани в данном случае обусловлена изменившимися механическими и статико-динамическими факторами. В процесс чаще всего вовлекается II плюсневая кость, реже – III, еще реже – IV и V. Подобное распределение обусловлено особенностями нагрузки на стопу при стоянии и ходьбе, поскольку в таких случаях больше «нагружаются» внутренние и средние отделы стопы. I плюсневая кость не поражается никогда. Вероятно, это связано с ее более высокой плотностью и прочностью.
Обычно страдает одна кость, хотя возможно как одновременное, так и последовательное поражение нескольких костей на одной или на обеих стопах. Установлено, что маршевая стопа является особым видом трансформации костной ткани, не связанной с опухолью или воспалением.
При этом взгляды специалистов на характер повреждений до сих пор разделяются. Одни полагают, что перестройка кости сопровождается неполным переломом или так называемым «микропереломом». Другие считают, что термин «маршевый перелом» следует считать устаревшим и не соответствующим действительности, поскольку имеет место лишь локальное рассасывание костной ткани, которая в последующем замещается нормальной костью без формирования костной мозоли.
Симптомы маршевой стопы
Выделяют две клинические формы заболевания: острую и первично-хроническую. Первая наблюдается реже, развивается на 2-4 сутки после значительного перенапряжения (например, длительного марш-броска). Вторая возникает исподволь, постепенно. Симптомы при ней выражены менее ярко. Острая травма при маршевой стопе в анамнезе отсутствует. Пациенты с данным диагнозом предъявляют жалобы на интенсивные, порой нестерпимые боли в средней части стопы.
Появляется хромота, походка становится неуверенной, больные стараются щадить поврежденную конечность. При осмотре определяется локальный отек над средним отделом плюсневой кости и более плотная припухлость в области поражения. Кожная чувствительность в этой области повышается. Гиперемия (покраснение кожи) отмечается достаточно редко и никогда не бывает выраженной. У пациентов также никогда не наблюдаются общие симптомы: нет ни повышения температуры тела, ни изменения биохимической или морфологической картины крови. Боли могут сохраняться в течение нескольких недель и даже месяцев. Средний срок заболевания – 3-4 месяца. Болезнь заканчивается полным выздоровлением.
Диагностика
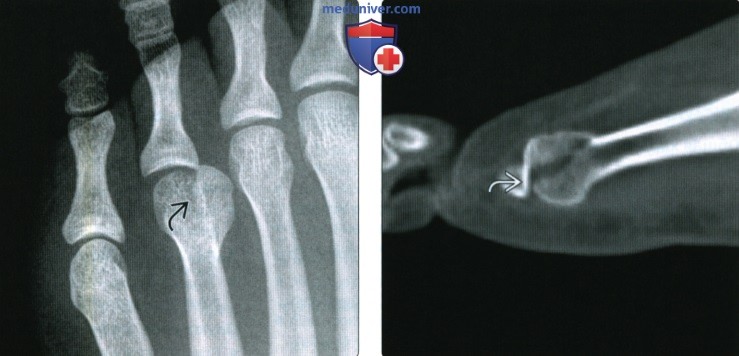
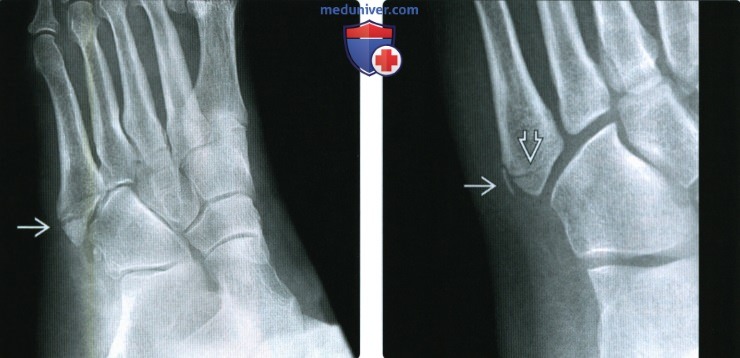
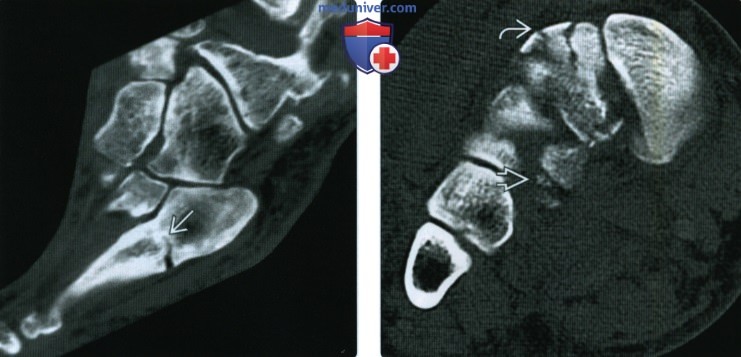
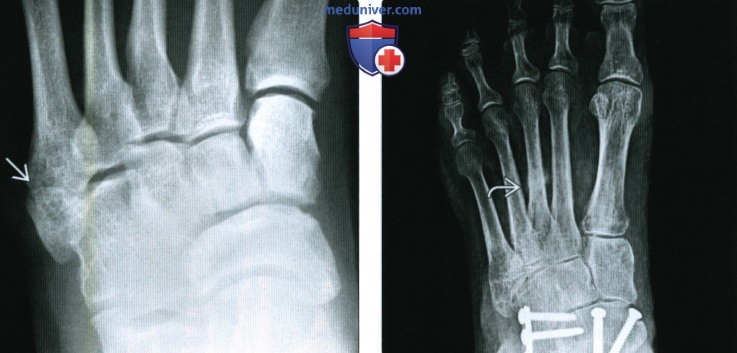
Диагноз выставляется на основании опроса, осмотра и данных рентгенографии. Решающее значение при этом имеет картина, полученная в ходе рентгенологического исследования. При болезни Дейчлендера в области диафиза пораженной плюсневой кости (иногда – ближе к головке, иногда – к основанию, в зависимости от локализации наиболее функционально перегруженного участка) выявляется изменение структурного рисунка. Определяется косая или поперечная полоса просветления (зона просветления Лоозера) – область перестройки кости. Выглядит так, как будто плюсневая кость разделена да два фрагмента. Однако, в отличие от рентгенологической картины при переломе, смещения в данном случае не наблюдается.
В последующем вокруг пораженного отдела кости возникают периостальные разрастания. Вначале они тонкие и нежные, затем – плотные, похожие на веретенообразную костную мозоль. Позже зона просветления исчезает, наступает склерозирование. С течением времени периостальные наслоения рассасываются. При этом кость навсегда остается утолщенной и уплотненной. Определяющими признаками являются отсутствие острой травмы, типичная локализация повреждения, а также наличие зоны перестройки при отсутствии смещения фрагментов и сохранении правильной формы кости. Следует учитывать, что в течение первых нескольких дней или недель рентгенологические признаки заболевания могут отсутствовать. Поэтому при характерных симптомах иногда требуется выполнить несколько рентгенограмм с определенным временным интервалом.
Лечение маршевой стопы
Терапией занимаются травматологи. Лечение строго консервативное, оперативные вмешательства противопоказаны. При острой форме пациенту накладывают гипсовую лонгету и назначают постельный режим сроком на 7-10 дней. После стихания острых проявлений болезни, а также при первично-хронической форме заболевания назначают массаж и тепловые (парафиновые аппликации, ванны) и другие физиотерапевтические процедуры. В последующем больным рекомендуют использовать вкладные стельки и избегать длительной ходьбы.
Прогноз и профилактика
Прогноз благоприятный, при устранении нагрузок и адекватной консервативной терапии все симптомы исчезают в течение 3-4 месяцев. Профилактика заключается в подборе удобной обуви, выборе разумных физических нагрузок и тщательном медицинском наблюдении за солдатами-новобранцами.
Источник
Рентгенограмма, КТ, МРТ при переломе плюсневых костейа) Определения: б) Визуализация: 1. Общая характеристика:
2. Рентгенография при переломе плюсневых костей: 3. КТ при переломе плюсневых костей: 4. МРТ при переломе плюсневых костей: 5. Рекомендации по визуализации:
в) Дифференциальная диагностика перелома плюсневых костей: 1. Кость Везалия: 2. Болезнь Фрейберга: 3. Псевдоэпифиз: 4. Добавочный центр оссификации пятой плюсневой кости: 5. Опухолевое/инфекционное поражение плюсневой кости: г) Патология. Общая характеристика: д) Клинические особенности: 1. Демография: 2. Течение и прогноз: 3. Лечение: е) Список использованной литературы: – Также рекомендуем “Признаки переломов и вывихов пальцев стопы” Редактор: Искандер Милевски. Дата публикации: 17.11.2020 |
Источник

Постоянный бег в неправильно подобранной обуви – риск для стрессового перелома.
В статье будет рассказано о стрессовом переломе. Что это такое, как и когда возникает, и почему имеет такое интересное название – разберемся далее. Кроме вышеперечисленного обратим внимание на риски и возможные варианты лечения данной патологии.
Общее представление
Термин маршевый перелом наиболее точно характеризует этиологию возникновения. Это стрессовый перелом костей предплюсны, возникающий вследствие чрезмерной ходьбы, которую испытывают чаще всего военные при марш-бросках, или же атлеты.
Стрессовый перелом сам по себе может сформироваться не только в этой области, но и в любой другой, например, в костях голени, особенно в большеберцовой, оказывая множество проблем для профессиональных спортсменов или любителей активного образа жизни.
Принцип формирования заключается в несоответствии напряжения на мышцы нижних конечностей и их возможности вынести такое воздействие. Чаще возникает при повторных упражнениях, приводящих в результате к чрезмерному воздействию.
Важно! У каждой кости есть свой предел выносливости – такой уровень нагрузки, повторение которого не приведет к повреждению ткани. Его превышение опасно формированием стрессового перелома как минимум.

Прицельная рентгенограмма костей предплюсны с указанием на стрессовый перелом.
Интересно, что существует достаточно обширный спектр тяжести стрессовых переломов, каждый из которых требует своих принципов лечения и имеет разные прогнозы на выздоровление. Клинические проявления в большей степени зависят от локализации данного перелома и той активности, которая стала для данной травмы причиной.
Ранее считалось, что стрессовый перелом как таковой может возникнуть только в кости, больше всех испытывающей вес, такой как большеберцовая кость. Отсюда бег и прыжки рассматривались до банальности стандартным причинным фактором повреждения. В последнее время все чаще выставляемый диагноз стрессовый перелом верхней конечности внес поправку в ранее известный диагноз.

Схематическое изображение с указанием локализации маршевого перелома.
Маршевый перелом кости в свою очередь не может называться просто стрессовым переломом, так как требует в обязательном порядке уточнения своей локализации. Впервые описанный в середине XIX века у солдат прусской армии, травма начала рассматриваться как последствие повторяющихся действий, в результате которых формируется хоть и неполный, но все же перелом костей предплюсны.
Как же это случилось?
Повторяющиеся в течение продолжительного времени механические действия, как ходьба на большие расстояния оказывают значительное напряжение на кость, в результате чего кость претерпевает такое количество микроповреждений, достаточных для клинически значимого стрессового перелома.
Как и любое уважающее себя заболевание, данная патология имеет свои стадии формирования:
- Основание трещины в кости. Локализацией служит место в предплюсневой кости, наиболее подверженное повторным нагрузкам. Наиболее часто это случается на стыке костных тканей различной плотности, к примеру, лакун и окружающих их других гистологических единиц кости. Инициации формирования трещины самой по себе недостаточно для развития ее клинических проявлений. Не смотря на распространенную догадку о негативном результате формирования трещины в кости, есть и положительные моменты, а именно – ремоделирование кости. Микротравмы костной ткани стимулируют ее к укреплению и повышению плотности, что не может не оказать позитивного воздействия.
- Распространение трещины. В случае если механические воздействия повторяются со своей периодичностью – это нарушает процесс заживления микроповреждений и приводит к их распространению. Наиболее частым местом, в котором микротравматизации стремятся к увеличению в размере, являются стыки между остеонами – структурными единицами трубчатых костей. Продолжение повреждающих нагрузок на кости предплюсны стимулируют не только увеличиваться в размере появившихся трещин, но и сливаться их между собой в единый и клинически значимый для пациента стрессовый перелом.
- Полноценный перелом. Подобная завершающая стадия становится неким апогеем всей истории со сформировавшимся стрессовым переломом. Клиника, указывающая на патологию, и стимулирующая тем самым обладателя данного перелома к смене активности и снижении нагрузки на кости стопы значительно ухудшается, когда соединившиеся между собой трещины перерастают в полный перелом кости. В таком случае человеку сразу становится понятно, что такое маршевый перелом.

Локализация повреждений при маршевой стопе.
Не стоит забывать, что нагрузка нагрузке – рознь. Это значит, что не каждая трещина может перерасти в перелом, знакомый каждому третьему человеку еще с детства. На это влияет не только исходное состояние костей скелета, но и вид травмирующего воздействия.
Так, солдат, часто испытывающий марш-броски с сумкой весом более десяти килограмм больше подвержен формированию полного перелома кости, нежели атлет, страдающий от стрессового перелома, но продолжающий бегать несколько раз в неделю, не смотря на предостерегающую боль в ноге.
Здоровая костная ткань всегда находится в балансе между появлением микроповреждений и их срастанием. Эти два противоположных по своей сущности процесса создают гомеостаз в опорно-двигательном аппарате и позволяют не бояться любого удара или падения, угрожающего костылям минимум на три недели. Более подробно об этом процессе рассказано в видео в этой статье.

Стрессовый перелом – частая патология у солдат, бегунов и грузчиков.
Важно! Любая чрезмерная нагрузка приводит к микроповреждению в кости, однако не каждая травма рискует стать переломом.
Факторы риска или подвержен ли я
Способность костной ткани к самовосстановлению ограничена рядом механических и биологических факторов
- возраст;
- пол;
- нейромышечное соединение;
- гормональный статус;
- питание;
- генетические факторы.
Другие факторы не меньше влияющие на процесс формирования стрессового перелома являются кровоснабжение костей стопы, исходная спортивная подготовка, неподходящая для определенной активности обувь, неправильная техника выполнения упражнений и т.д.

Несоответствующая активности обувь часто является причиной травм.
Важно! Правильно подобранная в индивидуальном порядке спортивная подготовка – цена целых костей и удовольствия от спорта.
Интересный факт, что сокращения мышц могут быть как провоцирующим фактором для формирования стрессового перелома, так и предупреждающим его. Примером повреждающего воздействия может быть акт бросания мяча рукой, при котором мышцы, входящие в группу так называемой вращательной манжеты плеча, приводят к ротаторной нагрузке непосредственно на плечевую кость.
Среди профессий, больше всех предрасположенных стать «счастливыми» обладателям маршевой стопы, выделяют солдат, особенно новобранцев, физически недостаточно подготовленных к выполнению всей нагрузки, люди, чей ежедневный труд связан с ходьбой с дополнительным весом, например грузчики, а также атлеты, которые еще не научились доатсточно рассчитывать силы и возможности своего опорно-двигательного аппарата.

Маршевая стопа – частая патология среди солдат-новобранцев.
Внимание! Инструкция к выполнению упражнений – это разумно составленный план, следование которому обезопасит человека от ненужных и тем более нежелательных травм.
Маршевая стопа – как ее заподозрить
Самым частым первым симптомом среди пациентов с диагнозом стрессовый перелом предплюсны является боль, возникающая в момент выполнения физической нагрузки. Вначале болевой синдром достаточно ожидаем, так как он беспокоит пациента только в момент выполнения специфического вида активности.
Отсутствие лечения, о вариантах которого мы поговорим позже, приводит к тому, что провоцирующий фактор боли меняется – уже более простое действие может вызвать ее. Если вначале было известно, что при беге болит нога, и если пропустить привычную пробежку в субботу утром, то боль утихнет, то теперь обычная ходьба и подъем с постели вызывает не просто дискомфорт, а необходимость хромать для уменьшения боли.

Повторяющаяся чрезмерная активность – верный путь к стрессовому перелому.
Более страшным результатом игнорирования болевого синдрома и продолжения провоцирующей активности без внесения различных модификаций, является формирование полноценного перелома.
Визуально определяемый отек в области стопы – частый спутник маршевой стопы. При пальпации костей предплюсны определяются точки повышенной чувствительности, что вызывает резкую боль в стопе.
Маршевая стопа – план действий
Диагностика – важный пункт в назначении правильного лечения. Почему это важно? В некоторых случаях бывает сложно дифференцировать между стрессовым и истинным переломом костей предплюсны. На помощь в таком случае приходит современная технология.

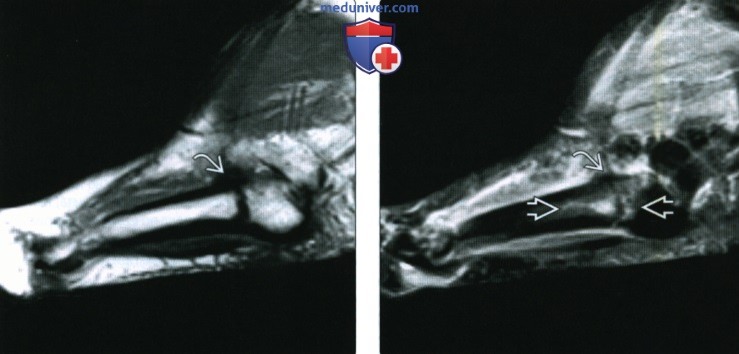
МРТ-диагностика маршевого перелома более точна, чем рентгенография.
Рентгенологический метод является одним из наиболее простых в исполнении и дешевых для подтверждения диагноза маршевой стопы. Однако, часто вначале заболевания (в первые 2-3 недели), проведенная рентгенограмма может стать ложноотрицательной, так как не начались процессы заживления и небольшие трещины, достаточные для беспокойства пациента, невозможно визуализировать. В таком случае врач может предложить другие диагностические мероприятия.
Самым чувствительным методом диагностики как в случае с маршевой стопой, так и с любым другим стрессовым переломом различной локализации считается сцинтиграфия костей. Его чувствительность достигает цифры почти в 100%.
Классификация маршевой стопы
Как и любой другой стрессовый перелом, маршевый может быть классифицирован благодаря делению данного вида травм, принятого широким кругом специалистов.
| Вид стрессового перелома | Характерная особенность |
| Перелом «высокого» риска (англ., high-risk stress fracture) | Для отнесения перелома в данную категорию требуется его соответствие хотя бы одному из критериев:
|
| Перелом «низкого» риска (англ., low-risk stress fracture) | Специфических критериев для переломов данной группы нет, они скорее становятся диагнозом, если отсутствуют критерии для стрессового перелома высокого риска. |
Внимание! Важным пунктом является локализация кости. Среди костей наиболее подверженных перелому высокого риска относится пятая предплюсневая кость, а именно ее проксимальный метафиз.
Перелом без костылей

На фото представлена стандартная картина атлета, страдающего стрессовым переломом.
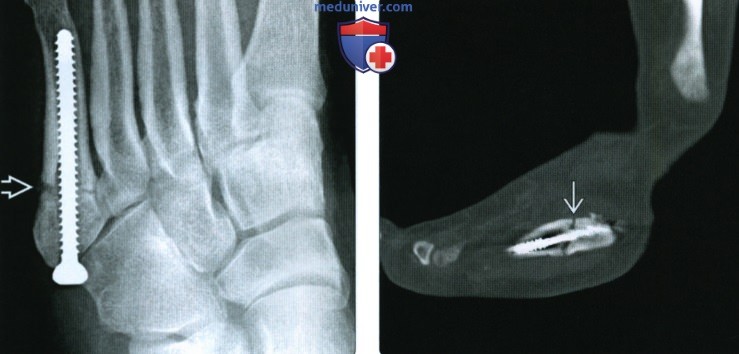
В лечении на первое место выступает ограничение воздействия повреждающего фактора, а именно – покой. В большинстве случаев этого вполне достаточно для достижения цели. Однако для стрессового перелома предплюсны пятого пальца как места, подверженного для развития перелома «высокого» риска, иногда может потребоваться более серьезная тактика.
Хирургическая стабилизация – самый крайний вариант такой тактики, однако он достаточно редко применяется при маршевой стопе. Для быстрого заживления важен покой нижней конечности на срок не менее двух недель и подходящая обувь.
Источник