Лечение при переломе шейки бедра у пожилых людей

Перелом шейки бедра – это распространенная проблема для людей пожилого возраста, связанная с возрастными изменениями опорно-двигательного аппарата, вызывающими хрупкость и уязвимость бедренной кости. Эта травма после 80 лет может привести к инвалидности и другим тяжелым последствиям в зависимости от своевременности оказания врачебной помощи и подобранной терапии.

Особенности перелома шейки бедра
Перелом шейки бедра – это нарушение целостности бедреннойкости по причине возрастных изменений в организме, травмы или повышенной нагрузки, либо же заболевания. Среди всех болезней опорно-двигательной системы чаще всего причиной травмирования становится остеопороз.
При остеопорозе спровоцировать серьезную травму может даже незначительный ушиб или падение с маленькой высоты.
Перелом шейки считается наиболее распространенной травмой среди пожилых людей старше 68-70 лет. Чаще всего она наблюдается у женщин – это объясняется резкими гормональными перепадами в период менопаузы.

В зависимости от особенностей травмы выделяется несколько видов перелома шейки бедра:
| Травма | Особенности |
| Субкапитальный | Излом над головкой кости |
| Трансцервикальный | Растрескивание костной шейки |
| Базальный | Излом у основания бедренной головки |
| Вальгусный | Диагностируется при травмировании при отведении ноги в правую или левую сторону |
| Варусный | Сопровождается смещением кости вверх |
| Вколоченный | Сопровождается внедрением одного поврежденного элемента кости в другой |
Также перелом может быть со смещением и без него. В первом случае пациента ожидает срочное хирургическое вмешательство и длительный период реабилитации.

Симптомы перелома
В случае если диагностирован перелом шейки бедра после 80 лет прогноз напрямую зависит от того, насколько рано обнаружена травма и начато лечение. Основная опасность заключается в том, что некоторые виды травмы протекают без ярко выраженных симптомов.
Поэтому очень важно своевременно выявить признаки повреждения и не медлить с вызовом скорой помощи.
Например, при вколоченном переломе человек может несколько дней не ощущать боли и продолжать заниматься повседневными делами – в это время осколки кости расходятся и травмируют близлежащие ткани. В результате промедления вколоченный перелом преобразовывается в травму со смещением, которая сопровождается трудоемким лечением, продолжительной реабилитацией и развитием осложнений при срастании сломанной кости.

Основные симптомы перелома шейки бедра:
- боль в области тазобедренного сустава, которая может «отдавать» в ногу;
- стопа выворачивается наружу, человек не может придать ей правильное положение;
- травмированная конечность становится короче здоровой;
- в области перелома возникает гематома;
- при попытке оторвать пятку от пола возникает резкая боль.

При расхождении костных отломков человек не может полноценно опереться на поврежденную ногу. При вколоченных травмах и переломах без смещения двигательная активность сохраняется, что значительно затрудняет диагностику.
Методы лечения перелома
В случае если был диагностирован перелом шейки бедра у пожилых людей лечение подбирается в индивидуальном порядке и зависит от нескольких факторов. Это возраст человека, состояние его здоровья и наличие хронических заболеваний, форма и тяжесть перелома.
Лечить перелом шейки бедра можно консервативными методами или же при помощи оперативного вмешательства. В первом случае проводится мобилизация поврежденного сустава и прием лекарственных препаратов.

Хирургическое лечение стимулирует процессы восстановления костной ткани как после закрытого, так и открытого перелома, но имеет ряд противопоказаний. К ним относятся:
- тяжелые патологии сердечно-сосудистой системы;
- серьезные нарушения метаболических процессов;
- психоневрологические заболевания;
- непереносимость наркоза;

- инвалидность первой группы;
- почечная недостаточность.
Также оперативное вмешательство не проводится для пациентов после 85 лет. В случае противопоказаний сращивание кости осуществляется консервативными способами.
Сроки восстановления
Сроки восстановления зависят от нескольких факторов – возраста и состояния здоровья человек, степени тяжести и специфики перелома. В среднем при строгом соблюдении всех врачебных предписаний период реабилитации составляет 6 месяцев.

Через 3 суток после накладывания гипсовой повязки назначаются сеансы массажа поясничной области. Спустя несколько дней можно переходить к массажу неповрежденной ноги, а еще через 7-10 суток – к массажу бедра, которое было травмировано.

При нормальном восстановлении бедренной кости спустя 2-3 недели гипсовая повязка снимается, а пациенту рекомендуется делать легкие движения для травмированной конечности. Делать это необходимо только под строгим врачебным контролем.
Через 4 недели можно начинать выполнять специальные упражнения для восстановления травмированного бедра – например, простые сгибания и разгибания конечности.
Попытки присесть можно предпринимать только через 8-10 недель и только под контролем врача. По истечению 12-15 недель пациенту рекомендуется начинать вставать, самостоятельно передвигаться, опираясь на костыли и здоровую ногу.

Постепенно нагрузка на травмированную конечность увеличивается, при нормальном восстановительном процессе спустя 6-8 месяцев человек может вернуться к полноценной, активной жизни.
Консервативное лечение
Консервативная терапия при переломе шейки бедра назначается только в том случае, если возраст пациента более 85 лет или же у него имеются противопоказания к проведению хирургического вмешательства.
Также операция не назначается в том случае, когда излом имеет горизонтальную полосу или же травма локализуется у основания.
Основными методами консервативного лечения является скелетное вытяжение и деротационный сапожок. Они направлены на обездвиживание суставной кости, что способствует скорейшему восстановлению тканей в месте повреждения.

Скелетное вытяжение для людей старше 80 лет применяется крайне редко, так как это достаточно трудоемкая и болезненная процедура. Травмированная кость соединяется специальной спицей и фиксируется шиной с дополнительным грузом, вес которого может достигать 2-3 кг. Чаще всего этот метод применяется при горизонтальных переломах.
Деротационный сапожок представляет собой гипсовую лангету, оснащенную поперечной планкой, которая предупреждает движения конечностью.

Благодаря этой гипсовой конструкции нога слегка отводится в бок – это обеспечивает оптимальное обездвиживание и восстановление костной ткани.
При назначении консервативной терапии лечение пожилых пациентов старше 80 лет проводится амбулаторно и занимает до 8-10 недель.
Ранняя мобилизация
В случае невозможности оперативного вмешательства реабилитация после перелома шейки бедра проводится способом ранней мобилизации. Она применяется также в том случае, если нет возможность обеспечить продолжительное обездвиживание сустава.
Суть ранней мобилизации заключается в применении скелетного выпрямления на короткий период времени – до 7-10 суток.
Сразу же после этого человеку разрешается пробовать опускать ноги с постели и привставать. Через 2 недели пожилому мужчине или женщине рекомендуется пробовать приподниматься с койки, опираясь на костыли.

При этом нужно внимательно следить за тем, чтобы нагрузка не приходилась на поврежденную конечность – исключительно на здоровую. Особенностью ранней мобилизации является то, что она не приводит к полному сращиванию поврежденной костной ткани. В результате невозможно достичь полноценного восстановления работоспособности и подвижности ноги. Последующее передвижение больного возможно только на инвалидной коляске или с использованием костылей.

Хирургическое лечение и протезирование
Хирургическое вмешательство возможно только в случае отсутствия противопоказаний, связанных с возрастными особенностями и хроническими заболеваниями. В процессе операции фиксируются надколы и осколки – это приводит к ускорению реабилитации и восстановления поврежденной кости.
Основные виды хирургических операций:
- Остеосинтез – представляет собой скрепление поврежденных костных элементов специальными металлоконструкциями. Чаще всего такая операция проводится пациентам младше 65-70 лет.

- Установка двухполюсного протеза – назначается для пациентов в возрастной категории от70 до 80 лет.

- Однополюсное эндопротезирование тазобедренного сустава – считается оптимальным вариантом для пациентов пожилого возраста.

В процессе однополюсного эндопротезирования бедренная головка удаляется и заменяется искусственным имплантом. Оперативное вмешательство занимает минимум времени и считается наиболее безопасным и щадящим для пациентов пожилого возраста.
При сложных, трудоемких и многоуровневых хирургических манипуляциях могут дополнительно использоваться специальные фиксирующие шурупы, трехлопастные гвозди, а также динамические бедренные винты.

Лекарственная терапия
Лекарственная терапия назначается пожилым пациентам после оперативного вмешательства и консервативного лечения. Медикаментозные препараты помогают купировать болевой спазм, снять воспаление и уменьшить гематому, ускорить восстановительный процесс.
Для устранения резких болей проводится новакоиновая блокада.
Ее не назначают в период ухудшения самочувствия пациента, при снижении кровяного давления, а также при развитии шокового состояния у больного.
Через 3-4 суток после периода обострения назначаются уколы с нестероидными противовоспалительными препаратами – Диклофенаком или Ибупрофеном. Спустя 3-4 суток инъекции заменяются лекарственными препаратами для перорального приема.

Такие медикаменты не только эффективно устраняют болезненные спазмы в области травмированного сустава, но и тормозится дальнейшее развитие воспалительного процесса. Для полноценной регенерации поврежденных костных элементов назначаются препараты из группы хондропротекторов – Дона, Алфлутоп.

Укрепить костные ткани и стимулировать процессы из восстановления помогают Компливит Кальций Д3, Кальцемин, Кальций Д3 и другие комплексы, в состав которых входит кальций. Дополнительно могут назначаться мочегонные препараты для снятия отечности – Фуросемид, Маннитол.

Прогноз при переломе шейки бедра у пожилых
Прогноз при переломе шейки матки зависит от множества факторов – возраста и общего состояния здоровья пациента, скорости обращения за медицинской помощью, а также точности соблюдения всех врачебных рекомендаций. При отсутствии или несвоевременности лечения 15-30% больных умирают после получения травмы бедра. Продолжительность восстановления поврежденной шейки бедра в зависимости от конкретного места излома кости составляет 5-6 месяцев.

Для многих пациентов старше 80 лет этот показатель увеличивается до 10-12 месяцев и больше. Это зависит также и от вида назначенного лечения – консервативного или оперативного. Во втором случае процесс реабилитации проходит значительно быстрее. Перелом шейки бедра несет серьезную опасность для мужчин и женщин пожилого возраста. Он максимально ограничивает двигательную активность человека, что становится серьезной психологической травмой для самого пациента и проблемой для родственников, вынужденных ухаживать за ним.
Несколько слов о переломе шейки бедра после 80 лет
Перелом шейки бедра – это тяжелая и распространенная травма, которая чаще всего наблюдается у мужчин и женщин пожилого возраста. Основной причиной ее развития становятся возрастные изменения опорно-двигательного аппарата и остеопороз.

Травма бедренной шейки может иметь опасные последствия для пожилых пациентов. При наличии у пожилого человека тяжелых сердечно-сосудистых патологий и других хронических заболеваний травмирование бедренной шейки может привести к полной утрате работоспособности ноги и инвалидности, а в наиболее тяжелых случаях – и к летальному исходу, так как травма вызывает множество осложнений. Это тромбозы, пневмония, пролежни, атрофия головки бедренной кости и тяжелые психические расстройства.
Источник
Перелом шейки бедра у пожилых людей – распространенная тяжелая травма, которая может стать причиной возникновения целого ряда опасных осложнений, обострения различных заболеваний и даже летального исхода. Причиной повреждения обычно является незначительная травма, возникшая на фоне остеопороза и других заболеваний, сопровождающихся снижением прочности костей. Проявляется умеренной болью, ограничением опоры и движений. Для подтверждения диагноза используют рентгенографию. Переломы шейки бедра самостоятельно не срастаются, поэтому при таких травмах показано хирургическое лечение. Если операция невозможна из-за общего состояния пациента, проводят паллиативную терапию.
Общие сведения
Перелом шейки бедра – травма, возникающая преимущественно в пожилом и старческом возрасте. Отличительной особенностью данного повреждения является отсутствие сращения, обусловленное недостаточным кровоснабжением шейки и головки бедра, и высокая вероятность развития различных осложнений, связанных с вынужденной неподвижностью пожилого пациента, нередко страдающего тяжелыми соматическими заболеваниями. Перелом шейки бедра обычно выявляется у людей старше 65 лет, при этом женщины страдают в четыре раза чаще мужчин, что обусловлено более высокой склонностью к развитию остеопороза в постменопаузе.
Отсутствие тяжелой травмы, а также скудность клинических проявлений в ряде случаев обусловливает позднее обращение пациентов за медицинской помощью. Часть пациентов подозревают у себя ушиб, артроз тазобедренного сустава или остеохондроз с ущемлением нерва и развитием ишиалгии, и безуспешно самостоятельно лечатся от перечисленных болезней. Отсутствие квалифицированной помощи негативно сказывается как на положении отломков, так и на общем состоянии пациента и увеличивает вероятность развития тяжелых осложнений, поэтому при малейшем подозрении на перелом шейки бедра следует немедленно обращаться к травматологам.
Перелом шейки бедра у пожилых
Причины
В большинстве случаев перелом шейки бедра у пожилых людей происходит при обычном падении на бок. Реже причиной травмы становится удар в область сустава. При тяжелом остеопорозе для возникновения перелома иногда бывает достаточно неловкого поворота в постели. Предрасполагающими факторами, увеличивающими вероятность повреждения шейки бедра, являются женский пол, возраст старше 55 лет, избыточный вес, остеопороз, малоподвижный образ жизни, злоупотребление алкоголем, курение, гиперплазия простаты у мужчин и менопауза у женщин.
Имеют значение и некоторые хронические заболевания. Так, шансы получить перелом шейки бедра выше у людей, которые страдают хроническими заболеваниями, ограничивающими подвижность нижних конечностей и позвоночника:
- артрозом коленного сустава
- артрозом голеностопного сустава
- остеохондрозом
- спондилоартрозом
- грыжей диска
- спондилолистезом и т. д.
Еще одним фактором риска являются заболевания, сопровождающиеся нарушением функции внутренних органов и желез внутренней секреции:
- сахарный диабет
- цирроз печени
- пиелонефрит и гломерулонефрит с развитием почечной недостаточности и т. д.
Симптомы
Пациенты жалуются на умеренную боль, локализующуюся в области тазобедренного сустава или в паховой области. При попытке движений и поколачивании по пятке поврежденной конечности боль усиливается. Пальпация области повреждения болезненна. В положении лежа на спине может выявляться незначительное укорочение конечности – при сравнении свободно лежащих выпрямленных ног видно, что больная нога короче здоровой на 2-4 см.
В большинстве случаев обнаруживается наружная ротация стопы (стопа развернута кнаружи и опирается своим внешним краем на постель). Определяется нерезко выраженная асимметрия паховых складок (паховая складка на стороне повреждения немного выше, чем на здоровой). Характерным признаком перелома является симптом «прилипшей пятки» – при движениях в положении лежа больной не может самостоятельно «оторвать» пятку от поверхности.
У некоторых пациентов во время движений может быть слышен костный хруст, однако этот признак отмечается достаточно редко и его отсутствие не может являться основанием для исключения диагноза перелома шейки бедра.
Диагностика
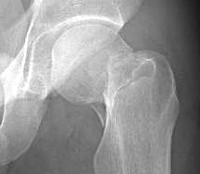
В ходе окончательной диагностики больным выполняют рентгенографию тазобедренного сустава. Рентгенограммы позволяют установить уровень перелома, наличие и характер смещения. При необходимости дополнительно проводят КТ тазобедренного сустава.

КТ тазобедренного сустава. Перелом шейки бедра у пациентки 1938 г. р.
Лечение
Даже в молодом возрасте переломы шейки бедра часто не срастаются из-за плохого кровоснабжения центрального отломка. С возрастом риск несращения повышается, поскольку перестает функционировать достаточно крупный сосуд, расположенный в связке между головкой бедра и шейкой вертлужной впадины. С учетом ведущейся в травматологии статистики можно утверждать, что вероятность самостоятельного сращения такого перелома даже при адекватном консервативном лечении близка к нулю. Единственным способом обеспечить полноценное сращение отломков и вернуть больного к активной жизни является операция.
Хирургическое лечение
Существует три варианта хирургического вмешательства при переломах шейки бедра.
- Первый – остеосинтез шейки бедра винтами, пластиной, трехлопастным гвоздем и другими металлоконструкциями, применяется при лечении активных пациентов младше 65 лет.
- Второй – установка двухполюсного эндопротеза, используется при переломах у активных больных в возрасте 65-75 лет.
- Третий – установка однополюсного цементного протеза, применяется при лечении ограниченно активных пациентов старше 75 лет.
Противопоказаниями к операции являются тяжелые заболевания внутренних органов в стадии декомпенсации и необратимые психические нарушения (старческий маразм, болезнь Альцгеймера и т. д.). Кроме того, хирургические вмешательства не оправданы, если пациент еще до травмы утратил способность к самостоятельному передвижению (например, вследствие инсульта). Единственным вариантом в перечисленных случаях становится консервативное лечение, которое не позволяет добиться сращения перелома, но при правильном подходе обеспечивает достаточную активизацию и улучшение качества жизни пациентов.
Консервативное ведение
Вариант лечения выбирается индивидуально, исходя из состояния больного. Иногда, если операция пациенту противопоказана, но он достаточно сохранен и активен, накладывают скелетное вытяжение за бугристость большеберцовой кости. После формирования соединительнотканной мозоли вытяжение снимают и больного отправляют на амбулаторное долечивание. Однако многие пациенты (особенно старческого возраста) слишком слабы, чтобы перенести скелетное вытяжение.
Оптимальным способом лечения в подобных ситуациях является деротационный сапожок – легкая гипсовая лонгета с поперечной палкой, которая исключает вращательные движения ногой. Такая иммобилизация обеспечивает хорошие условия для образования соединительнотканной мозоли и, вместе с тем, облегчает уход и позволяет обеспечить достаточную активность больного. Обычно после наложения сапожка пациента выписывают на амбулаторное лечение, объясняя родственникам, как именно нужно за ним ухаживать, какие движения ему можно совершать, а какие нет и т. д.
Особенности ухода
Оптимальным вариантом будет функциональная кровать с противопролежневым матрасом. Если ее приобретение невозможно, следует подготовить обычную кровать, положив на нее плотный и толстый поролоновый матрас и установив «балканскую раму» – конструкцию, держась за которую пациент сможет самостоятельно садиться, опускаться и подниматься. Если оборудовать такую конструкцию не получается, можно прикрепить к спинке кровати плотную и прочную веревку или сложенную простыню, создав своеобразные «вожжи»» – держась за них больной сможет самостоятельно подняться и сесть.
Профилактика осложнений
В процессе ухода за пациентом следует проводить профилактику опасных осложнений: пролежней, пневмонии, запоров и тромбофлебита. Наиболее распространенным осложнением являются пролежни – раны, которые образуются в местах, где тело больного тесно контактирует с постелью (обычно крестец, ягодицы и пятки). Для профилактики пролежней необходимо активизировать пациента: сажать в постели, научить слегка поворачиваться, «разгружая» то одну, то другую ягодицу. Кожу ягодиц, спины и пяток нужно дважды в день протирать салициловым или камфорным спиртом. Следует следить, чтобы на постели не было складок и крошек. Можно использовать противопролежневые круги.
Профилактика пневмонии включает в себя раннюю активизацию больного, регулярное проветривание помещения и дыхательную гимнастику (обычно пациентам предлагают надувать детские игрушки или резиновые шарики). Чтобы предотвратить развитие запоров, больного кормят дробно, через каждые 2-3 часа, малыми порциями, не злоупотребляя жирными и жареными продуктами. В рацион должно быть включено достаточное количество жидкости, в том числе – кисломолочные продукты, овощные и фруктовые соки. При необходимости можно использовать слабительные.
Уменьшить вероятность развития тромбофлебита можно, проводя эластическое бинтование и мягкий массаж нижних конечностей (поглаживание по ногам снизу вверх). Нужно следить, чтобы больной регулярно совершал движения в голеностопных суставах. Нижним конечностям необходимо периодически придавать возвышенное положение. И, наконец, осуществляя профилактику осложнений, не следует забывать о предупреждении развития астенического синдрома, возникающего вследствие длительной неподвижности. Наилучшими профилактическими средствами в данном случае являются ранняя физическая активность и выполнение комплекса специальных упражнений.
Источник
