Лазеротерапия на перелом кости
Перелом – нарушение целостности кости вследствие травмы, падения, ДТП, промышленной или природной катастрофы.
Признаки перелома
В результате непомерной нагрузки на кость происходит ее деформация, или, попросту говоря, перелом. Распознать его можно по ряду признаков:
- подвижность кости;
- хруст при травме (крепитация);
- болевой синдром;
- отек травмированного места;
- внешняя деформация;
- при открытых переломах – обломки кости в ране.
Кроме того, у больного проступает нездоровая бледность, учащается сердцебиение, наблюдаются скачки артериального давления, в особо тяжелых случаях спутанность сознания и обморок.
Методы диагностики переломов
При переломе могут отсутствовать один или несколько признаков, в этом случае пациента, после визуального осмотра, отправляют на рентгенографию или ультразвуковое исследование кости. Окончательный диагноз выставляют по их результатам.
Возможные осложнения
Не долеченный или вовремя не диагностированный перелом может стать причиной развития гангрены, остеомиелита, закупорки вен или паралича. Именно по этой причине необходима своевременная диагностика и лечение.
Лечение переломов
Лечение оперативное или консервативное осуществляют только в травмпункте или травматологическом отделении больницы. При неосложненных переломах накладывают гипсовую повязку или лангету, в некоторых случаях делают это под местной анестезией. При отягощенных переломах пострадавший нуждается в госпитализации. При переломах со смещением или компрессионных переломах уместно скелетное вытяжение. Если зафиксировать кость при помощи гипсовой повязки не представляется возможным, например, при переломе шейки бедра, то в ход идут различные металлоконструкции:
- внутренние: пластины, винты, штифты, скобы, спицы и т.д.;
- и внешние: компрессионно-дистракционные аппараты. Наибольшую популярность получил аппарат Елизарова.
В качестве дополнения к оперативной и стационарнойтерапиииспользуют лечебную физкультуру, массаж и различное физиотерапевтическое лечение:
- на первых этапах УВЧ, ультразвук и индуктотермию. Эти процедуры проводят для снятия боли, уменьшения отечности и восстановления кровообращения;
- на втором этапе применяют электростимуляцию мышц, электрофорез, ультрафиолетовое облучение и фонофорез;
- для ускорения процесса сращивания костей применяют лазерную терапию.
Лазер – оптическое устройство, испускающее поток высокоорганизованного в пространстве и времени электромагнитного излучения одного цвета. Лечебный эффект лазера кроется в уникальной длине волны, благодаря которой инфракрасный луч лазера проникает в глубины организма. Движущуюся по сосудам кровь лазер побуждает интенсивнее поставлять в клетки питательные вещества и кислород. В зависимости от длины волны лазер может использоваться в терапии для ускорения обмена веществ, что позволяет увеличить скорость регенерации тканей, снять воспаление и боль, уменьшить отеки. Благодаря направленности луча лазеротерапия действует именно на тот участок, на который он нацелен. Длина волны позволяет лучу проникнуть глубже по сравнению магнитной терапией и воздействовать на те ткани, которые недоступны магнитному полю.
Противопоказания к лазерной терапии
Несмотря на эффективность физиотерапевтического лечения при переломах, в некоторых случаях терапия противопоказана:
- лихорадка и сильно повышенная температура;
- открытая форма туберкулеза легких;
- остеомиелит или сепсис, развившиеся как осложнение после сложного перелома;
- злокачественное новообразование;
- нарушение свертываемости крови или патологии в работе органов кроветворения;
- беременность;
- период грудного вскармливания; детский возраст.
Перед процедурой лазеротерапии пациент обязательно должен предупредить врача о наличие пластин, спиц, винтов, скоб, спиц, кардиостимуляторов и прочих инородных включений в теле.
Источник
Лазеротерапия при переломах
Перелом – нарушение целостности кости вследствие травмы, падения, ДТП, промышленной или природной катастрофы.
Признаки перелома
В результате непомерной нагрузки на кость происходит ее деформация, или, попросту говоря, перелом. Распознать его можно по ряду признаков:
- подвижность кости;
- хруст при травме (крепитация);
- болевой синдром;
- отек травмированного места;
- внешняя деформация;
- при открытых переломах – обломки кости в ране.
Кроме того, у больного проступает нездоровая бледность, учащается сердцебиение, наблюдаются скачки артериального давления, в особо тяжелых случаях спутанность сознания и обморок.
Методы диагностики переломов
При переломе могут отсутствовать один или несколько признаков, в этом случае пациента, после визуального осмотра, отправляют на рентгенографию или ультразвуковое исследование кости. Окончательный диагноз выставляют по их результатам.
Возможные осложнения
Не долеченный или вовремя не диагностированный перелом может стать причиной развития гангрены, остеомиелита, закупорки вен или паралича. Именно по этой причине необходима своевременная диагностика и лечение.
Лечение переломов
Лечение оперативное или консервативное осуществляют только в травмпункте или травматологическом отделении больницы. При неосложненных переломах накладывают гипсовую повязку или лангету, в некоторых случаях делают это под местной анестезией. При отягощенных переломах пострадавший нуждается в госпитализации. При переломах со смещением или компрессионных переломах уместно скелетное вытяжение. Если зафиксировать кость при помощи гипсовой повязки не представляется возможным, например, при переломе шейки бедра, то в ход идут различные металлоконструкции:
- внутренние: пластины, винты, штифты, скобы, спицы и т.д.;
- и внешние: компрессионно-дистракционные аппараты. Наибольшую популярность получил аппарат Елизарова.
В качестве дополнения к оперативной и стационарнойтерапиииспользуют лечебную физкультуру, массаж и различное физиотерапевтическое лечение:
- на первых этапах УВЧ, ультразвук и индуктотермию. Эти процедуры проводят для снятия боли, уменьшения отечности и восстановления кровообращения;
- на втором этапе применяют электростимуляцию мышц, электрофорез, ультрафиолетовое облучение и фонофорез;
- для ускорения процесса сращивания костей применяют лазерную терапию.
Лазер – оптическое устройство, испускающее поток высокоорганизованного в пространстве и времени электромагнитного излучения одного цвета. Лечебный эффект лазера кроется в уникальной длине волны, благодаря которой инфракрасный луч лазера проникает в глубины организма. Движущуюся по сосудам кровь лазер побуждает интенсивнее поставлять в клетки питательные вещества и кислород. В зависимости от длины волны лазер может использоваться в терапии для ускорения обмена веществ, что позволяет увеличить скорость регенерации тканей, снять воспаление и боль, уменьшить отеки. Благодаря направленности луча лазеротерапия действует именно на тот участок, на который он нацелен. Длина волны позволяет лучу проникнуть глубже по сравнению магнитной терапией и воздействовать на те ткани, которые недоступны магнитному полю.
Противопоказания к лазерной терапии
Несмотря на эффективность физиотерапевтического лечения при переломах, в некоторых случаях терапия противопоказана:
- лихорадка и сильно повышенная температура;
- открытая форма туберкулеза легких;
- остеомиелит или сепсис, развившиеся как осложнение после сложного перелома;
- злокачественное новообразование;
- нарушение свертываемости крови или патологии в работе органов кроветворения;
- беременность;
- период грудного вскармливания; детский возраст.
Перед процедурой лазеротерапии пациент обязательно должен предупредить врача о наличие пластин, спиц, винтов, скоб, спиц, кардиостимуляторов и прочих инородных включений в теле.
Источник статьи: https://doktorlaser.ru/terapiya/lazeroterapiya-pri-perelomax.html
Переломы костей
1. Внешнее воздействие, превышающее прочностные характеристики кости: удар, падение и пр. Переломы костей у детей обычно относятся к этому типу.
2. Ослабленность кости. В этом случае из-за патологии кость ломается «сама по себе», без внешнего воздействия, например, при ходьбе. Хрупкость скелета может быть вызвана различными заболеваниями: остеопорозом, опухолями и пр. Характерно для пожилых людей.
Признаки перелома костей
Не останется сомнений в том, что это перелом, если наблюдаются абсолютные признаки:
— слышимый хруст при пальпации;
— при открытом переломе костей в ране виднеются отломки.
Также выделяется ряд относительных признаков, которые могут навести на мысль о переломе:
— выраженная боль, усиливающаяся при осевой нагрузке на поврежденную конечность или при попытке движения;
— отек, появляется не сразу, а через некоторое время и постепенно увеличивается;
— при внутрисуставных переломах наблюдается гемартроз.
Часто присутствует травматический шок. При повреждении отломками кости сосудов наблюдается значительная кровопотеря. Больной возбужден, не может адекватно оценивать ситуацию, кожные покровы бледнеют. Необходимо оказать пациенту первую помощь. В противном случае он может усугубить ситуацию неадекватным поведением и попытками справиться с ситуацией самостоятельно.
Переломы костей: классификация
— закрытые переломы костей, при этом отломки кости не видны, однако может наблюдаться деформация конечности;
— открытые: кости прорывают мышцы и кожу, их отломки видны в ране.
— Перелом кости со смещением. В этом случае кости сходят со своих мест, становятся неровно относительно друг друга, происходит деформация.
— Без смещения. Части кости остаются на своих местах, по месту перелома проходит глубокая трещина. Деформация не наблюдается.
Лечение переломов костей
При переломе костей накладывают шину. В поврежденное место вкалывают обезболивающее. Если наблюдается кровотечение, то рану зажимают, при необходимости – накладывают жгут. Важно как можно быстрее доставить пациента в больницу. Здесь будут вправлять перелом (при необходимости) и определят дальнейшую тактику лечения.
Существует 2 способа лечения переломов:
— Консервативное, т. е. при наложении гипса. Сейчас этот метод используют для незначительных переломов костей без смещения и трещин;
— Оперативное, т. е. проводится операция, отломки сопоставляются друг с другом. Кости могут быть притянуты друг к другу с помощью спиц, трубок и пр.
Осложнения после переломов
Переломы могут вызвать ряд осложнений. Например, отломки часто повреждают окружающие мягкие ткани, что увеличивает кровопотери, усиливает болевой шок, ухудшает общее состояние больного. При этом могут пострадать сухожилия и связки, что усложнит реабилитацию от перелома костей.
В некоторых случаях отломки задевают нервные окончания, что приводит к параличу. При травме черепа велик риск повреждения мозга, а при переломе ребер часто страдают внутренние органы. Открытый перелом опасен тем, что в организм может попасть инфекция.
Лазерная терапия при переломе костей
Применение лазерной терапии в травматологии показывает отличные результаты. Использование лазерной медицины при переломах позволяет значительно сократить сроки реабилитации, ускоряет процесс сращивания, способствует более быстрому образованию костной мозоли и уменьшению деформации. Лазерная терапия снижает вероятность неудачного сращивания костей, позволяет избежать ряда повторных операций
Чтобы без помех проводить процедуры, необходимо оставить небольшое окно в зоне проекции перелома. Через слой гипса излучение может не пройти или пройти не в полной мере, что снизит эффект лечения.
Курс состоит из 10-15 процедур, их проводят каждый день. При работе с областью грудной клетки в зоне проекции сердца разрешается использовать излучатель на частоте 5 Гц. Также при облучении перелома ребер нужно обратить внимание на то, что процедуры разрешены только после полной остановки кровотечения.
Применение лазерной терапии в травматологии при переломах дает удивительные результаты. Даже при плохом сопоставлении костных отломков быстро формируется костная мозоль, ускоряется процесс консолидации и отмечается не только сокращение сроков выздоровления, но и уменьшение деформации.
Лазерная терапия зачастую снимает проблему необходимости повторного хирургического вмешательства для ликвидации последствий, возникших при неудачном сращении костных фрагментов. Для проведения лазерной терапии следует при иммобилизации с помощью гипсовых лангет или повязок оставить “окно” в зоне проекции перелома.
Обратите внимание, что при переломах ребер спереди, в зоне соответствующей проекции сердца, лазерная терапия разрешается только на частоте 5 Гц. При наличии перелома ребер и подозрении на гемоторакс или пневмоторакс лазерная терапия должна применяться с осторожностью только после эвакуации крови, остановки кровотечения и т.д.
Источник статьи: https://rikta.ru/metodiki/ukazatel-bolezney/bolezni-organov-dykhaniya/travmaticheskie-perelomy-kostey/
Лазерная терапия
Лазерная терапия основана на благоприятном воздействии низкоинтенсивного излучения газовых и полупроводниковых лазеров, а также светодиодов (фототерапия), в результате которого улучшается микроциркуляция крови, кроветворение, активность эндокринных органов, синтез богатых энергией фосфатов, обмен белков, нуклеиновых кислот и др.
Как работает лазерная терапия?
Лазер представляет собой оптический квантовый генератор, или устройство, испускающее поток высокоорганизованного в пространстве и времени электромагнитного излучения одного цвета. В зависимости от длины волны лазер может использоваться в терапии для ускорения обмена веществ, что позволяет увеличить скорость регенерации тканей, снять воспаление и боль, уменьшить отеки.Благодаря направленности луча лазеротерапия действует именно на тот участок, на который он нацелен. Длина волны позволяет лучу проникнуть глубже по сравнению с, например, магнитотерапией и воздействовать на ткани, недоступные магнитному полю.
Схожесть лечебных эффектов магнитотерапии и лазерной терапии позволяет значительно повысить эффективность воздействия при одновременном использовании этих физических факторов. Длинная волна лазера обеспечивает глубокое благотворное воздействие на ткани, тогда как магнит позволяет обеспечить более широкое покрытие. Более того, терапевтические свойства лазера усиливаются в магнитном поле и достигается гораздо более устройчивый эффект.
Благодаря такому взаимодополнению и выраженному терапевтическому эффекту реабилитация после травм, переломов и/или операций на суставах предпочтительно должна дополняться магнитотерапией и лазерной терапией. Результатом комплексного воздействия будет сокращение сроков восстановления после травмы или операции за счет усиления регенерации тканей, отсутствие послеоперационных осложнений, снятие болевых ощущений и отеков за счет противовоспалительного действия магнитного поля и лазера.
В нашей компании Вы можете взять в аренду аппарат лазеротерапии Милта в комплексе с аппаратом механотерапии Артромот или Кинетек.
Источник статьи: https://orthoclass.ru/lasertherapy
Источник
Воздействие лазера на кость – вапоризация кости
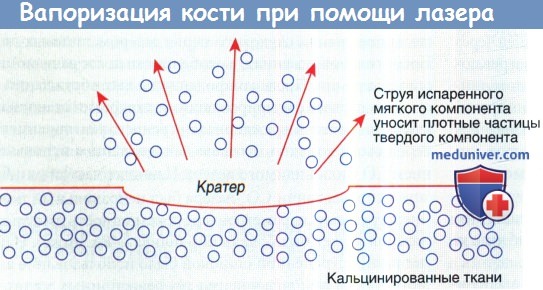
а) Механизм вапоризации кости. Izatt и соавт. вапоризировали кость с использованием различных лазеров УФ, видимого и ИК спектров. Вапоризация происходит при поглощении составляющими твердое тело или жидкость молекулами достаточного для подъема их трансляционной энергии (нагрева) до точки кипения количества электромагнитной энергии, — в этот момент физическое состояние молекулы меняется на газообразное.
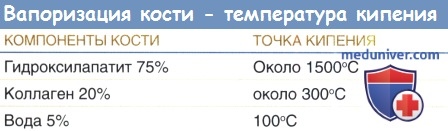
В таблице ниже перечислены химические составляющие кости и соответствующие точки кипения этих компонентов.
В Центре лазерных биомедицинских исследований Массачусетского института технологии (МИТ) в Бостоне была изучена зависимость вапоризации кости от длины волны. То, что происходило при лазерной вапоризации кости, документировалось при помощи высокоскоростной фотосъемки. Так как точка кипения гидроксиапатита (1500 °С) слишком высока, то вода (100 °С) и коллаген (300 °С) испаряются первыми, выбрасывая свободные кристаллы гидроксиапатита в воздух.
Таким образом, идеальный лазер для абляции кости должен иметь длину волны, легко поглощаемую водой и коллагеном. Этот факт особенно благоприятствует выбору идеальной длины волны для хирургии отосклероза, так как одна и та же длина волны будет идеально подходить и для стапедотомии (кость), и для ревизионной стапедэктомии (коллаген), при этом поверхностная пери-лимфа будет защищать внутреннее ухо.
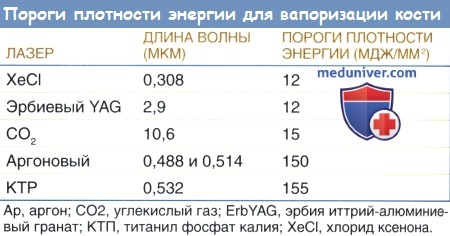
б) Пороговые значения плотности энергии. Затем Izatt выполнил эксперименты с порогами плотности энергии, измеряя минимальные уровни энергии (мДж/мм2), необходимые каждому лазеру для начала вапоризации поверхностных молекул кости. Чем ниже порог плотности энергии, тем более эффективно целевая костная ткань поглощает ее фотон. В таблице ниже перечислены определенные в экспериментах Izatt средние пороги плотности энергии для длин волн, относящихся к отохирургии.
в) Трансмиссионная спектроскопия — кость стремени. Для определения фотонов, лучше всего поглощаемых костью стремени, в лабораториях лазерного центра биомедицинских исследований была произведена трансмиссионная спектроскопия в диапазоне от УФ до дальней ИК части спектра (исследование поддерживалось MEF). На рисунках ниже представлены графические результаты. На рисунке ниже отражены проценты световой энергии, прошедшей через центр трех различных свежих подножных пластинок стремени, толщина которых варьировала от 130 до 160 мкм.
Не прошедшая порция энергии поглощалась подножной пластинкой стремени (отражением и рассеиванием можно пренебречь). Подножная пластинка селективно поглощает почти всю энергию в диапазоне 250-300 нм (УФ) и лишь малая ее часть проходит даже сквозь самую тонкую подножную пластинку. Длины волн аргонового (488 и 512 нм) и КТР (532 нм) лазеров отмечены стрелками. Эти фотоны лишь умеренно поглощаются подножной пластинкой стремени, и в среднем 50% электромагнитной энергии аргонового и КТР лазеров проходит через подножную пластинку стремени.
На рисунке ниже показана ИК трансмиссионная спектроскопия на самой тонкой подножной пластинке (130 мкм). По существу, были полностью поглощены все ИК фотоны от 2,5 до 12,5 мкм.
Для более точной оценки ИК волн подножная пластинка стремени была нарезана на слои толщиной 10-мкм, и ИК трансмиссионная спектроскопия выполнена вновь. Фотоны длиной 3 мкм полностью поглощаются костной пластинкой стремени толщиной 10 мкм (область эрбиевого лазера). 75% фотонов СO2-лазера (10,6 мкм) были поглощены 10 мкм кости.
Следовательно, 100% энергии СO2-лазера будут поглощены на глубине 50 мкм в костной ткани стремени. На рисунке ниже показано количество электромагнитной энергии, которое проходит через среднюю подножную пластинку стремени (150 мкм) во время вапоризации аргоновым, КТР и СО2-лазерами.

Вапоризация кости при помощи лазера.
При достаточной плотности мощности фототермический эффект лазера приводит к вскипанию воды и коллагена.
Частицы гидроксиапатита уносятся вместе с паром.
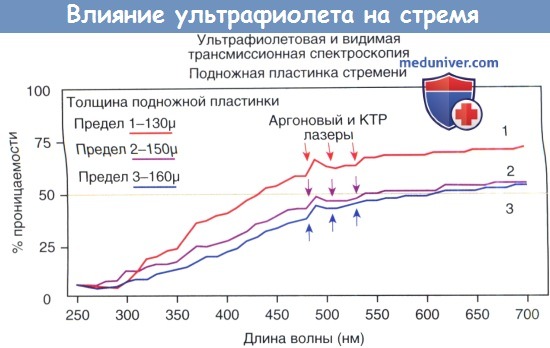
Поглощающая способность пластинки стремени в зависимости от длины волны — УФ и видимые длины волн 250-300 нм (эксимерные лазеры) поглощаются хорошо.
Фотоны видимого света около 500 нм (аргоновый и КТР лазеры—стрелки) поглощаются не очень хорошо, около 50% излучения проходит через подножную пластинку при ее средней толщине в 150 мкм.
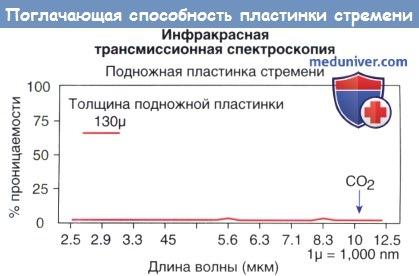
Поглощающая способность пластинки стремени в зависимости от длины волны—инфракрасный диапазон.
Инфракрасный спектр от 2,5 до 12,5 мкм полностью поглощается даже самой тонкой подножной пластинкой (130 мкм).
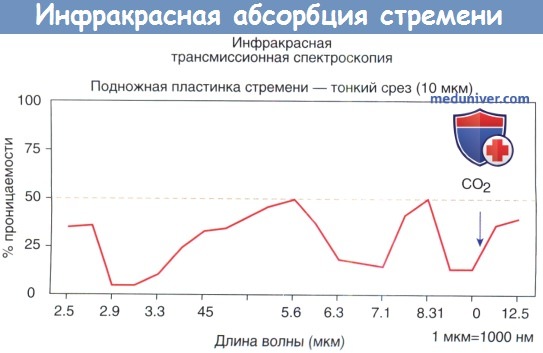
Селективная инфракрасная абсорбция ультратонкой (10 мкм) подножной пластинкой.
Фотоны с длиной волны 2,9-3,1 мкм (эрбиевый лазер) полностью поглощаются подножной пластинкой в пределах слоя в 10 мкм. 75% фотонов СО2-лазера (10,6 мкм) поглощаются в первых 10 мкм подножной пластинки.
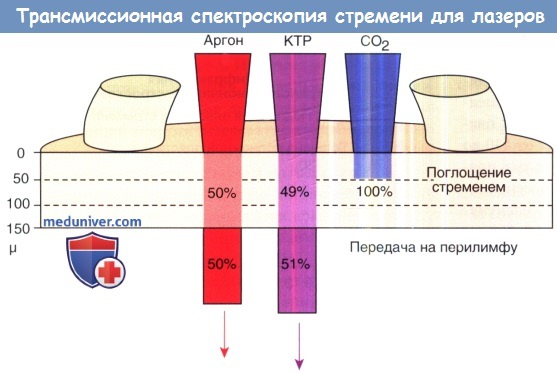
Обобщенный результат трансмиссионной спектроскопии человеческого стремени для аргонового, КТР и СO2-лазеров.
Гистологические исследования — лазерная стапедотомия
Широкий спектр хирургических лазеров был использован для стапедотомии как на человеческих косточках, так и на косточках животных с последующей гистологической оценкой с использованием световой и электронной микроскопии. Эти исследования были проведены для сравнительной оценки возможностей лазеров различных длин волн создавать «чистый лазерный кратер» с минимальным повреждением окружающих тканей. Дополнительно определялись оптимальные энергетические параметры.
При обзоре подробностей этих гистологических исследований выясняется одна общая сквозная тема. Наиболее чистые и безопасные стапедотомии получались на тех длинах волн, которые лучше всего поглощались костью стремени. Так как эти длины волн требовали меньше энергии для вапоризации кости, и рассеивание фотонов было меньше, лазерная энергия точно преобразовывалась в нагрев ткани под лазерным лучом. Повреждение краев кратера может быть дополнительно уменьшено при использовании коротких микросекунд-ных импульсов лазерного излучения, ограничивающих распространение тепловой энергии путем передачи через ткани.
В соответствии с квантовой теорией каждая молекула может поглощать или излучать фотоны только определенных длин волн — те фотоны, квант энергии которых в точности равен кванту электромагнитной энергии, приобретаемой или теряемой молекулой при ее переходе между различными допустимыми энергетическими состояниями внутри четырех уровней кинетической энергии. Лабораторные исследования подтверждают, что взаимодействие лазера и ткани зависит от длины волны лазера.
Для получения фототермических эффектов (вапоризация или коагуляция) безопаснее использовать те длины волн, которые лучше поглощаются тканью-мишенью, при этом передача и рассеивание энергии меньше и допустима меньшая плотность энергии. Для хорошо поглощаемых фотонов теплопроведение в тканях должно быть ограничено путем импульсной подачи лазерного луча.
Налицо явная совместимость данных исследований с термопарой, спектроскопии кости стремени, коллагена и воды, и гистологических исследований. Применительно к хирургии отосклероза эти лабораторные тесты, в совокупности с хирургическим опытом многих хирургов, приводят автора этих строк к следующим выводам:
1. Аргоновый, КТР, эрбиевый и СО2-лазеры могут быть безопасно использованы для стапедотомии при соблюдении параметров безопасности при подаче энергии.
2. Сфокусированная (через микроскоп) энергия КТР и эрбиевого лазеров не должна направляться прямо на преддверие из-за того, что фотоны видимых лазеров плохо поглощаются и коллагеном, и водой.
3. Энергия инфракрасных лазеров должна подаваться в виде микросекундных импульсов для минимизации термического воздействия на внутреннее ухо.
4. Расфокусированный луч аргонового EndoOtoprobe® является самым безопасным в отохирургии среди лазеров видимого диапазона.
5. Хирургические приемы, описанные для СО2-лазерной ревизионной стапедэктомии, могут быть выполнены и с помощью эрбиевого лазера, но не должны использоваться с КТР и аргоновыми лазерами.
– Также рекомендуем “Воздействие лазера на воду и коллаген”
Оглавление темы “Лазеры в отохирургии.”:
- Лазеры в ушной хирургии – отохирургические лазеры
- Квантовая теория лазера – взаимодействия света и материи
- Взаимодействие лазера с тканями – требования в хирургии уха
- Термопара в лазерной хирургии уха – отохирургии
- Воздействие лазера на кость – вапоризация кости
- Воздействие лазера на воду и коллаген
- Лазеры применяемые в хирургии уха и их характеристика
- Безопасные параметры хирургических лазеров
- Применение лазера при ревизии после стапедэктомии
- Применение лазера при стапедотомии
- Применение лазера при тимпанопластике и мастоидэктомии
- Применение лазера при опухоли
Источник
