Лазер при переломе руки

Перелом – нарушение целостности кости вследствие травмы, падения, ДТП, промышленной или природной катастрофы.
Признаки перелома
В результате непомерной нагрузки на кость происходит ее деформация, или, попросту говоря, перелом. Распознать его можно по ряду признаков:
- подвижность кости;
- хруст при травме (крепитация);
- болевой синдром;
- отек травмированного места;
- внешняя деформация;
- при открытых переломах – обломки кости в ране.
Кроме того, у больного проступает нездоровая бледность, учащается сердцебиение, наблюдаются скачки артериального давления, в особо тяжелых случаях спутанность сознания и обморок.
Методы диагностики переломов
При переломе могут отсутствовать один или несколько признаков, в этом случае пациента, после визуального осмотра, отправляют на рентгенографию или ультразвуковое исследование кости. Окончательный диагноз выставляют по их результатам.
Возможные осложнения
Не долеченный или вовремя не диагностированный перелом может стать причиной развития гангрены, остеомиелита, закупорки вен или паралича. Именно по этой причине необходима своевременная диагностика и лечение.
Лечение переломов
Лечение оперативное или консервативное осуществляют только в травмпункте или травматологическом отделении больницы. При неосложненных переломах накладывают гипсовую повязку или лангету, в некоторых случаях делают это под местной анестезией. При отягощенных переломах пострадавший нуждается в госпитализации. При переломах со смещением или компрессионных переломах уместно скелетное вытяжение. Если зафиксировать кость при помощи гипсовой повязки не представляется возможным, например, при переломе шейки бедра, то в ход идут различные металлоконструкции:
- внутренние: пластины, винты, штифты, скобы, спицы и т.д.;
- и внешние: компрессионно-дистракционные аппараты. Наибольшую популярность получил аппарат Елизарова.
В качестве дополнения к оперативной и стационарнойтерапиииспользуют лечебную физкультуру, массаж и различное физиотерапевтическое лечение:
- на первых этапах УВЧ, ультразвук и индуктотермию. Эти процедуры проводят для снятия боли, уменьшения отечности и восстановления кровообращения;
- на втором этапе применяют электростимуляцию мышц, электрофорез, ультрафиолетовое облучение и фонофорез;
- для ускорения процесса сращивания костей применяют лазерную терапию.
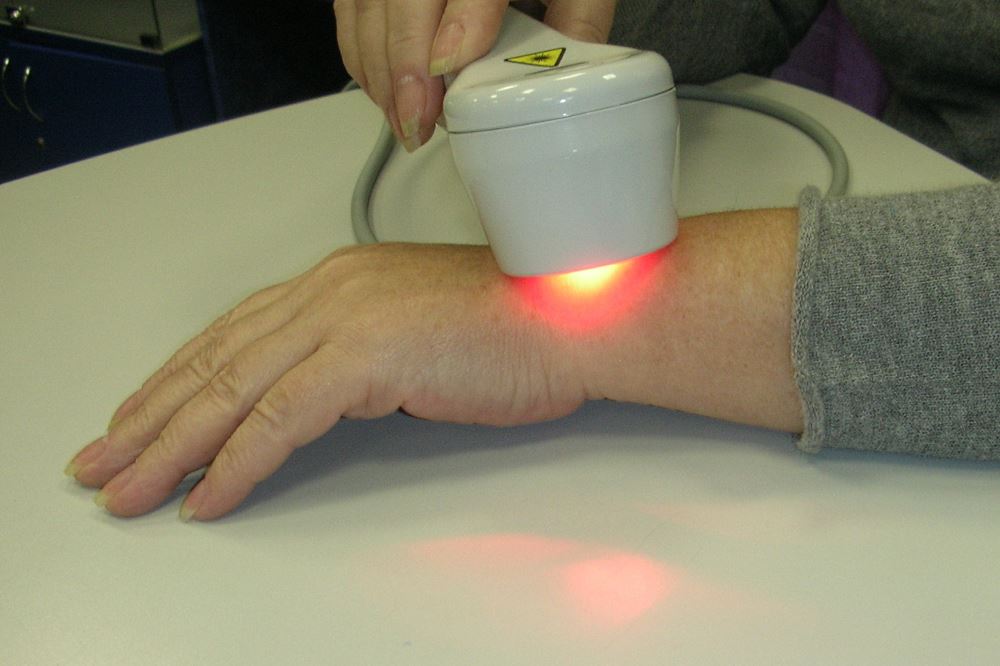
Лазер – оптическое устройство, испускающее поток высокоорганизованного в пространстве и времени электромагнитного излучения одного цвета. Лечебный эффект лазера кроется в уникальной длине волны, благодаря которой инфракрасный луч лазера проникает в глубины организма. Движущуюся по сосудам кровь лазер побуждает интенсивнее поставлять в клетки питательные вещества и кислород. В зависимости от длины волны лазер может использоваться в терапии для ускорения обмена веществ, что позволяет увеличить скорость регенерации тканей, снять воспаление и боль, уменьшить отеки. Благодаря направленности луча лазеротерапия действует именно на тот участок, на который он нацелен. Длина волны позволяет лучу проникнуть глубже по сравнению магнитной терапией и воздействовать на те ткани, которые недоступны магнитному полю.
Противопоказания к лазерной терапии
Несмотря на эффективность физиотерапевтического лечения при переломах, в некоторых случаях терапия противопоказана:
- лихорадка и сильно повышенная температура;
- открытая форма туберкулеза легких;
- остеомиелит или сепсис, развившиеся как осложнение после сложного перелома;
- злокачественное новообразование;
- нарушение свертываемости крови или патологии в работе органов кроветворения;
- беременность;
- период грудного вскармливания; детский возраст.
Перед процедурой лазеротерапии пациент обязательно должен предупредить врача о наличие пластин, спиц, винтов, скоб, спиц, кардиостимуляторов и прочих инородных включений в теле.
Источник
Переломы костей могут быть полными или частичными. Чаще всего вызываются травматическим воздействием. Можно выделить 2 большие группы причин, по которым возникают переломы:
1. Внешнее воздействие, превышающее прочностные характеристики кости: удар, падение и пр. Переломы костей у детей обычно относятся к этому типу.
2. Ослабленность кости. В этом случае из-за патологии кость ломается «сама по себе», без внешнего воздействия, например, при ходьбе. Хрупкость скелета может быть вызвана различными заболеваниями: остеопорозом, опухолями и пр. Характерно для пожилых людей.
Признаки перелома костей
Не останется сомнений в том, что это перелом, если наблюдаются абсолютные признаки:
– деформация конечности;
– слышимый хруст при пальпации;
– неестественная подвижность;
– при открытом переломе костей в ране виднеются отломки.
Также выделяется ряд относительных признаков, которые могут навести на мысль о переломе:
– выраженная боль, усиливающаяся при осевой нагрузке на поврежденную конечность или при попытке движения;
– отек, появляется не сразу, а через некоторое время и постепенно увеличивается;
– гематома;
– ограничение подвижности;
– при внутрисуставных переломах наблюдается гемартроз.
Часто присутствует травматический шок. При повреждении отломками кости сосудов наблюдается значительная кровопотеря. Больной возбужден, не может адекватно оценивать ситуацию, кожные покровы бледнеют. Необходимо оказать пациенту первую помощь. В противном случае он может усугубить ситуацию неадекватным поведением и попытками справиться с ситуацией самостоятельно.
Переломы костей: классификация
По видимости отломков:
– закрытые переломы костей, при этом отломки кости не видны, однако может наблюдаться деформация конечности;
– открытые: кости прорывают мышцы и кожу, их отломки видны в ране.
По форме:
– поперечные
– V-образные
– винтообразные
– косые
– продольные
– T-образные
По наличию смещения:
– Перелом кости со смещением. В этом случае кости сходят со своих мест, становятся неровно относительно друг друга, происходит деформация.
– Без смещения. Части кости остаются на своих местах, по месту перелома проходит глубокая трещина. Деформация не наблюдается.
Лечение переломов костей
При переломе костей накладывают шину. В поврежденное место вкалывают обезболивающее. Если наблюдается кровотечение, то рану зажимают, при необходимости – накладывают жгут. Важно как можно быстрее доставить пациента в больницу. Здесь будут вправлять перелом (при необходимости) и определят дальнейшую тактику лечения.
Существует 2 способа лечения переломов:
– Консервативное, т. е. при наложении гипса. Сейчас этот метод используют для незначительных переломов костей без смещения и трещин;
– Оперативное, т. е. проводится операция, отломки сопоставляются друг с другом. Кости могут быть притянуты друг к другу с помощью спиц, трубок и пр.
Осложнения после переломов
Переломы могут вызвать ряд осложнений. Например, отломки часто повреждают окружающие мягкие ткани, что увеличивает кровопотери, усиливает болевой шок, ухудшает общее состояние больного. При этом могут пострадать сухожилия и связки, что усложнит реабилитацию от перелома костей.
В некоторых случаях отломки задевают нервные окончания, что приводит к параличу. При травме черепа велик риск повреждения мозга, а при переломе ребер часто страдают внутренние органы. Открытый перелом опасен тем, что в организм может попасть инфекция.
Лазерная терапия при переломе костей
Применение лазерной терапии в травматологии показывает отличные результаты. Использование лазерной медицины при переломах позволяет значительно сократить сроки реабилитации, ускоряет процесс сращивания, способствует более быстрому образованию костной мозоли и уменьшению деформации. Лазерная терапия снижает вероятность неудачного сращивания костей, позволяет избежать ряда повторных операций
Чтобы без помех проводить процедуры, необходимо оставить небольшое окно в зоне проекции перелома. Через слой гипса излучение может не пройти или пройти не в полной мере, что снизит эффект лечения.
Курс состоит из 10-15 процедур, их проводят каждый день. При работе с областью грудной клетки в зоне проекции сердца разрешается использовать излучатель на частоте 5 Гц. Также при облучении перелома ребер нужно обратить внимание на то, что процедуры разрешены только после полной остановки кровотечения.
Применение лазерной терапии в травматологии при переломах дает удивительные результаты. Даже при плохом сопоставлении костных отломков быстро формируется костная мозоль, ускоряется процесс консолидации и отмечается не только сокращение сроков выздоровления, но и уменьшение деформации.

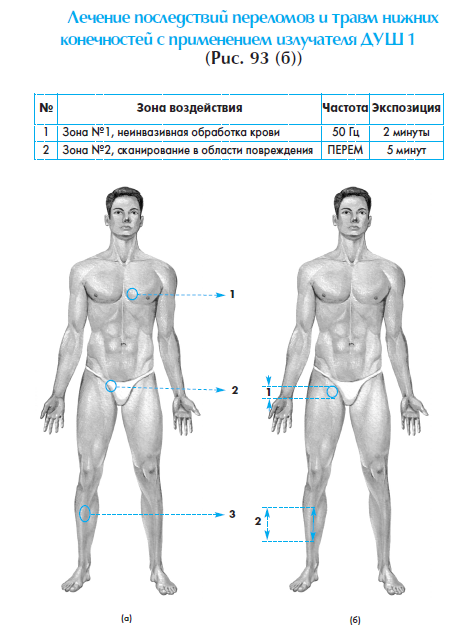
Лазерная терапия зачастую снимает проблему необходимости повторного хирургического вмешательства для ликвидации последствий, возникших при неудачном сращении костных фрагментов. Для проведения лазерной терапии следует при иммобилизации с помощью гипсовых лангет или повязок оставить “окно” в зоне проекции перелома.
Обратите внимание, что при переломах ребер спереди, в зоне соответствующей проекции сердца, лазерная терапия разрешается только на частоте 5 Гц. При наличии перелома ребер и подозрении на гемоторакс или пневмоторакс лазерная терапия должна применяться с осторожностью только после эвакуации крови, остановки кровотечения и т.д.
Источник
скачать
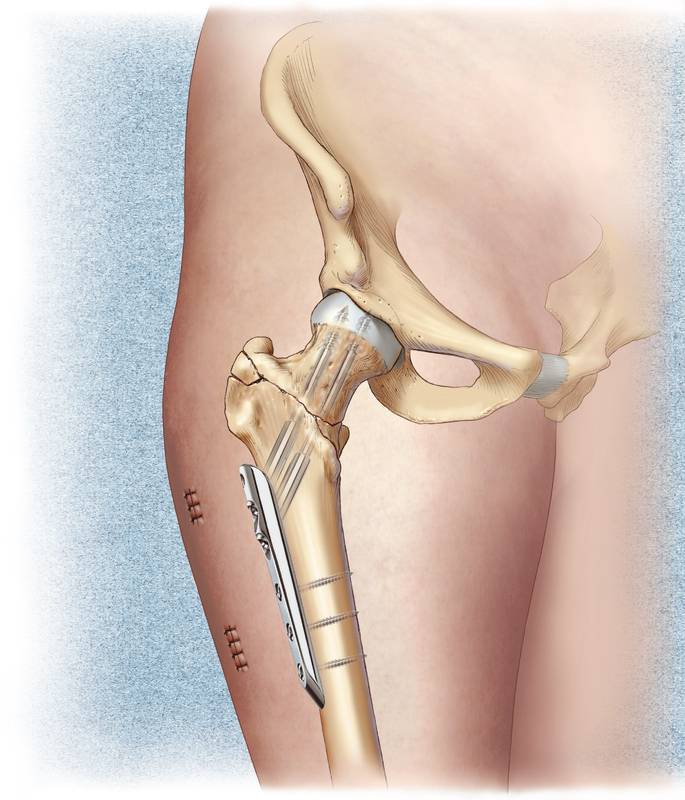 Металлоостеосинтез – (оsteosynthesis, греч. оsteon – кость, synthesis – соединение) заключается в сопоставлении и восстановлении целостности костных тканей путем применения специальных металлических конструкций.
Металлоостеосинтез – (оsteosynthesis, греч. оsteon – кость, synthesis – соединение) заключается в сопоставлении и восстановлении целостности костных тканей путем применения специальных металлических конструкций.
Остеосинтез является неотъемлемой частью современной травматологии и ортопедии.
Виды остеосинтеза
– погружной, когда соединяющие костные отломки фиксаторы расположены в зоне перелома;
– наружный (чрескожный), когда костные отломки соединяют с помощью дистракционно-компрессионных аппаратов. Существуют еще и комбинированные виды остеосинтеза.
В качестве металлоконструкций при остеосинтезе используются металлические фиксаторы – винты, болты, гвозди, шурупы, пластинки, дистракционно-компрессионные аппараты.
Обычно они изготавливаются из медицинского титана или стали особой марки. Отличительной особенностью таких металлоконструкций является то, что они могут длительное время находиться в тканях человека и не подвергаться коррозии.
В настоящее время доказано, что наличие современных металлоконструкций в зоне лазерного воздействия не является противопоказанием к применению лазерной терапии и не приводит к развитию осложнений (Буйлин В.А., ЖирновВ.А., Василькин А.К.).
Применяемые в травматологии и ортопедии металлоконструкции позволяют прочно фиксировать костные отломки, но в тоже время их наличие задерживает остеогенез (костеобразование). Во время операции также происходит травматизация тканей костного мозга, эндоста, надкостницы, мягких тканей, то есть тканей, за счёт которых идёт костеобразование.
Лазерная терапия при металлоостеосинтезе
Применение лазерной терапии в этих случаях позволяет уменьшить или полностью ликвидировать болевой синдром, отечность, воспалительные явления, улучшить крово- и лимфообращение, трофику тканей, ускорить процесс регенерации (восстановления) костной ткани, быстро восстановить защитные силы организма и способствовать заживлению тканей, уменьшению числа осложнений. Вероятность образования спаек и рубцов при использовании лазерной терапии, как правило, сводится к минимуму.
Основная цель лазерной терапии при металлоостеосинтезе – профилактика ранних осложнений,обеспечение ранней безболезненной нагрузки на оперированную конечность или сустав, ускорение заживления и восстановление потерянной функции.
Лазерная терапия назначается на 2-ой день после оперативного вмешательства. Лечение проводится курсами: не менее 15 сеансов на курс, 3-4 курса с интервалом в 1 месяц. Проведение курсов лазерной терапии заканчивается при полном восстановлении функции поврежденной конечности.
Для проведения сеансов лазерной терапии, при наличии гипсовых повязок или лангет, следует оставить «окно» в зоне проекции перелома. При наличии лангеты, перед проведением сеанса лазерной терапии ее необходимо снять.
Зоны лазерного воздействия определяются характером травмы, это могут быть кости, мышцы, связки,позвоночник, сустав.
№ | Зона воздействия | Частота | Экспозиция (время воздействия) |
Первые 5 сеансов | Послеоперационный шов, зона повреждения | 50 Гц | 2 минуты на 1 зону (10 см2обрабатываемой поверхности) |
Следующие 5 сеансов | Послеоперационный шов, зона повреждения | 1000Гц | 2 минуты на 1 зону (10 см2 обрабатываемой поверхности) |
Курс – 10-15 ежедневных сеансов, по 1 сеансу в день.
Сеансы лазерной терапии рекомендуется проводить в первую половину дня, до 12 часов дня.
При выраженном болевом синдроме, сеансы лазерной терапии допустимо проводить 2 раза в день – утром и вечером, интервал между сеансами 10-12 часов.
С интервалом в 1 месяц, как уже сообщалось ранее, рекомендуется провести 3-4 курса, далее сделать 3-месячный перерыв. При необходимости – лечение повторить.
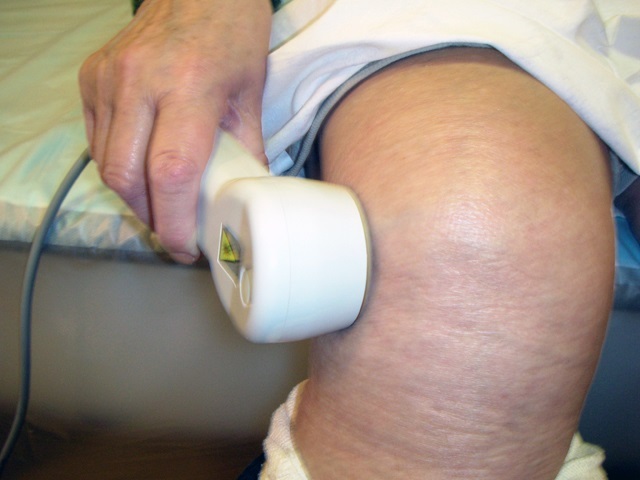
В восстановительный период эффективно применение массажа, водолечебных процедур – местных и общих ванн (кислородных, жемчужных и др.), озокеритовых и парафиновых аппликаций, лечебной физкультуры.
Источник
Лазерная терапия (лазеротерапия) или квантовая терапия – одно из направлений физиотерапии, основанное на применении излучения оптического диапазона, излучаемого лазером.
Безболезненная, уникальная методика
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Бесплатная консультация с 10 по 20 июня!
Лечебной особенностью данного светового луча (или потока) являются:
- постоянная фиксированная длинна волн (так называемый монохроматичный свет),
- постоянная фаза излучения фотонов (когерентность),
- высокая точность направленности (небольшое рассеивание пучка света),
- фиксированная поляризация (четкая направленность векторов электромагнитного поля в пространстве).
Для лечения лазером чаще всего применяют оптические красные и инфракрасные диапазоны излучения, генерируемые в импульсных или постоянных режимах. Диапазон мощностей физиотерапевтических лазеров расположен в пределах от 1 до 100 мВт, импульсные приборы от 5 до 100 Вт, частота импульсов 10-5000 Гц.
Лазеротерапия оказывает обезболивающее, противовоспалительное, спазмолитическое действие, активизирует метаболические процессы на клеточном уровне, стимулирует восстановительные процессы, улучшает циркуляцию крови в органах и мягких тканях. Кроме того она производит мягкий седативный и расслабляющий эффект, оказывает иммуномодулирующее, общеукрепляющее воздействие, подавляет аллергические реакции, высвобождает и выводит из организма соли и шлаки.
Техники лазерной терапии
В зависимости от техники выполнения облучения лазерными пучками выделяют стабильную и лабильную методики процедур:
- Стабильная – подразумевает фиксированное (без перемещений) расположение лазера на протяжении всей процедуры. Чаще всего проводится в контакте с кожными покровами.
- Лабильная – луч располагается дистанционно (на некотором расстоянии от тела) и произвольно передвигается по полям, на которые делят обрабатываемую поверхность (зональное облучение по полям). Во время проведения процедуры одновременно допускается облучение 3-5 полей, но не более 400 см2 общей площади, скорость перемещения примерно 1 см/сек (лазерное сканирование). Головка лазера, как правило, перемещается: вдоль сосудистого скопления или нервного пучка; от центра патологического участка к периферии; от периметра с захватом здоровых тканей к очагу поражения.
По методу расположения лазерного излучателя:
- внутрисосудистая – излучатель вводят в просвет кровеносного сосуда;
- надсосудистая – луч располагается над кровеносным сосудом с помощью специального приспособления;
- внутриорганная – световод излучателя помещается в полом органе тела, например, мочевом пузыре;
- внутриполостная – лучи располагаются в естественных полостях человеческого организма, например, спинномозговом канале, брюшной полости и пр.
Кроме того с помощью лазера воздействуют на акупунктурные точки, сегменты спинного мозга и нервные корешки, облучают кровь, внутренние органы. Сочетание лазерного излучения и постоянных магнитных полей (магнитолазерная терапия) позволяет произвести более глубокое воздействие на ткани, намагничивание атомов железа (кровь, мозг, печень), улучшение микроциркуляции, что продляет целебное воздействие процедуры до нескольких часов.
Комбинирование лазерных лучей и механического воздействия массажных водяных струй позволяет проводить информационное лечение структурированной водой, улучшать общее состояние организма и помогать пациентам с сильно ослабленным состоянием здоровья, психоэмоциональными и физическими расстройствами.
Показания к применению лазерной терапии
Лазеротерапию в чистом виде либо в сочетании с гидротерапией или магнитными полями применяют в:
- неврологии для лечения межреберной невралгии, невритов и неврозов, лечения невриномы позвоночника, периферических параличей и парезов конечностей, нарушений прохождения нервных импульсов, инсультов, депрессий, нарушений сна, лечение головных болей и пр.;
- ортопедии для лечения остеохондроза, остеопороза, нарушений осанки, стеноза позвоночного канала, плоскостопия, лечения грыжи межпозвоночных дисков, нестабильности позвонков, спондилеза и др.;
- травматологии для лечения травм позвоночника и конечностей, длительно не сращивающихся переломов, незаживающих ран, ожогов, общего укрепления организма;
- онкологии для лечения злокачественных и доброкачественных новообразований;
- кардиологии для лечения сердечнососудистых заболеваний (гипертонии, ишемии, стенокардии, атеросклероза, хронических и острых тромбофлебитов и флеботромбозов, варикозного расширения вен);
- дерматологии для лечения псориаза, экземы, акне, трофических язв, пролежней, дерматитов, аллергических высыпаний и пр.;
- косметологии;
- пульмонологии и ЛОР терапии для лечения бронхитов, бронхиальной астмы, пневмонии, ринитов, синуситов, тонзиллитов, отитов и пр.;
- гинекологии для лечения бесплодия, эрозии и дисплазии шейки матки, спаечных процессов в яичниках;
- гастроэнтерологии для лечения и профилактики язвенной болезни, панкреатита, гастрита и пр.;
- лечении острых и хронических воспалительных процессов, инфекционных и вирусных болезней (герпес, гепатит, туберкулез, хламидиоз, трихомониаз, цистит), отравлений, иммунодефицитных состояний.
В оздоровительных и профилактических целях лазерную терапию могут применять:
- для поддержания иммунной системы и предупреждения частых простудных заболеваний, снижения уровня холестерина;
- в период реабилитации после перенесенных тяжелых травм, инфекционных болезней, сложных операций для поддержания организма;
- у спортсменов в периоды интенсивных тренировок для повышения выносливости или лиц занятых тяжелым или вредным трудом для поднятия работоспособности и защитных функций (иммунитета) организма.
Противопоказания к проведению процедуры
Абсолютных противопоказаний к проведению лазеротерапии не существует, но имеются косвенные известные и понятные специалистам в данной области, которые поддаются корректировке. Например, возраст пациента, туберкулез в острой форме, беременность или опухоли различной этиологии не являются абсолютными противопоказаниями к процедуре, необходимо просто учитывать влияющие факторы и правильно подобрать методику воздействия на организм.
Для получения эффективного результата от лечения необходимо внимательно и последовательно задать все параметры процедуры лазеротерапии: длину волн, мощность, режим воздействия, время процедуры, методику, частоту и периодичность импульсов. Неправильный выбор режима или недопустимого значения одного из параметров способно привести к неожидаемым негативным последствиям, а в некоторых случаях – необратимым, особенно если аппарат применяется самостоятельно на дому.
Несмотря на довольно простую методологию проведения процедуры и довольно широкий спектр применения, назначить лазеротерапию может только лечащий врач и только после проведения необходимых клинических исследований и сбора анализов.
Не рекомендуется проводить лазерную терапию пациентам с патологиями крови (измененный состав крови, плохая свертываемость, нарушение кроветворения, анемия, обильные кровотечения), легочной недостаточностью, с сердечно-сосудистыми патологиями, а также в зонах доброкачественных новообразований, пигментных и родимых пятен, папиллом и пр.
Во время проведения лечения могут возникнуть обострения хронических заболеваний. Как правило, это происходит после первых процедур, например, усиление боли при лечении дорсалгии, головокружения и головные боли при терапии вегетососудистой дистонии, психологический дискомфорт при системных заболеваниях соединительных тканей.
Вторичное обострение болезней может вызвать передозировка сеансов лазеротерапии (более 6). При вторичном обострении лечение прерывают на 2-3 дня или снижают дозу излучения.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Читайте так же
Качество продуктов влияет на здоровье
Все мы прекрасно знаем, что для безупречной работы организма человека требуется клетчатка, которая содержится во фруктах и овощах. Именно они являются настоящим источником витаминов, так…
Какие последствия может иметь острый поперечный миелит
Данная патология встречается довольно редко, но, если возникает, попадают в группу риска молодые люди в возрасте от 25 до 35 лет. Миелит – серьёзное заболевание, исход которого может быть…
Ортопедия ― один из популярных способов лечения спины
Ортопедия – один из вариантов лечения заболеваний спины и конечностей. Сейчас услугами опытных специалистов пользуются многие пациенты, ортопеды способны предупредить развитие тяжелых нарушений в…
Полезны ли витамины для спины?
Спина человека – каркас, ежедневно переносящий большие нагрузки. Без дополнительного укрепления позвоночнику не выдержать. Пища не может обеспечить в полной мере поступление витаминов, поэтому…

Марина
2016-01-06 22:42:42
Живу я в подмосковье в г.Истра, поэтому выбраться в обычные дни в клинику сложно.Записалась заранее на праздничные дни 06.01.2016-08.01.2016.,т.к. знаю что только здесь меня, как всегда,вернут к работоспособности и возможности по 10 часов ежедневного сидения на работе и в автомобиле.Посещаю… Читать дальше

Василий Григорьевич
2014-09-19 13:27:33
Мучился от грыжи. После 8 сеансов в клинике «Бобыря» у доктора Дубровина С.Д. больше ничего не беспокоит! Решительно порекомендовал другу, у которого были сильные боли, он проходил лечение у остеопата Золотарева. Болевой синдром сняли за два с половиной сеанса! Мой друг остался в восторге!… Читать дальше

Михаил
2015-08-12 10:01:18
Хочу выразить благодарность Скоритченко Александру Антоновичу. Потрясающий врач. Два года назад обратился с болями в плече – два сеанса и никаких проблем. Несколько недель назад стал болеть локоть. Записался на прием. Уже после первого сеанса боль прошла. Спасибо огромное! Читать дальше

Оксана Борисова
2017-02-01 09:43:30
Пришла в клинику с болями в области поясничного отдела и шеи. После обследования поставлен диагноз Остеохондроз 1 степени и протрузии в шее и пояснице. После первого лечебного сеанса у доктора Сорокина Сергея Дмитриевича почувствовала облегчение в шее и спине. Впервые за долгое время спала без… Читать дальше
Врачи клиники Бобыря стаж работы от 10 лет
Источник
