Лангета при переломе лучевой кости фото
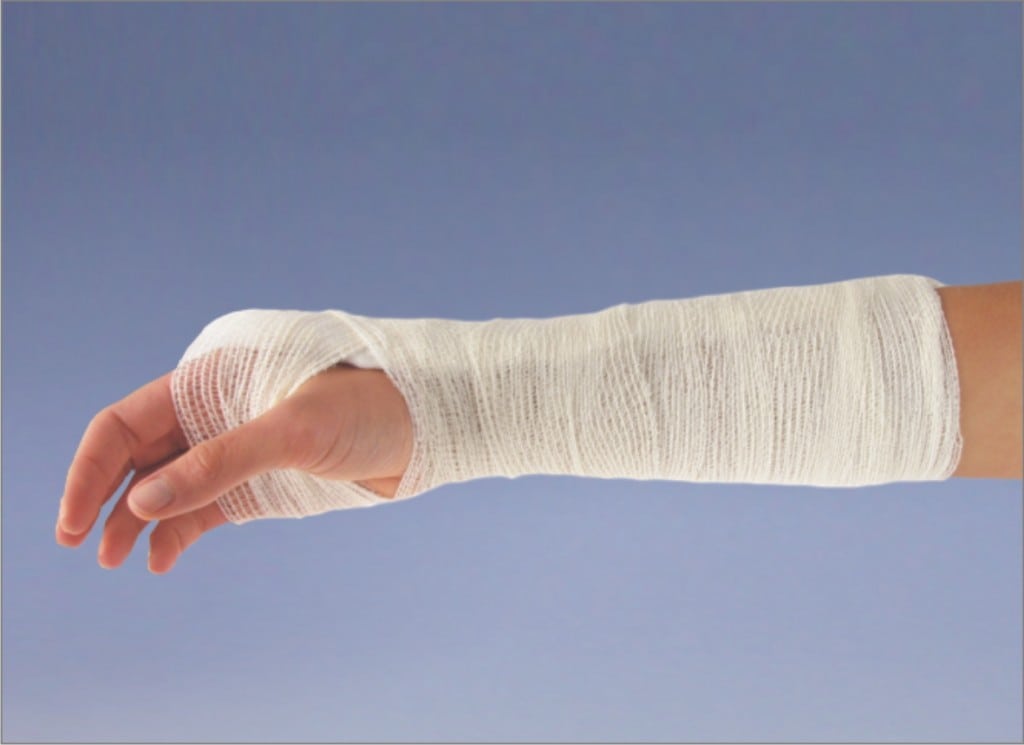
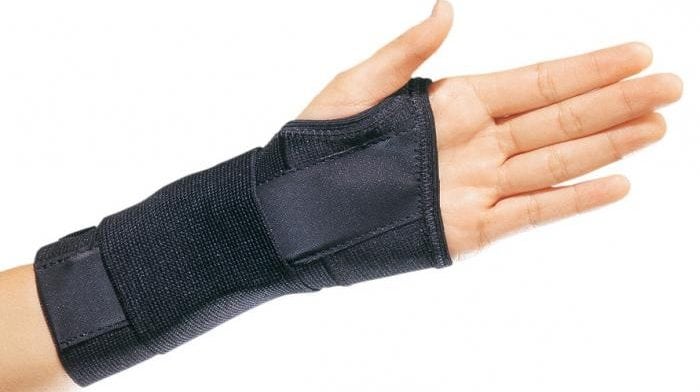
Лангетка на руку.
Лангетка на руку – приспособление для фиксации, надежно иммобилизующее (обездвиживающее) верхнюю конечность. Она широко применяется в травматологической, ортопедической, ревматологической практике. Лангетку накладывают на руку при травмах, болезненных рецидивах воспалительных и дегенеративно-дистрофических патологий. Ношением этого ортопедического изделия можно значительно ускорить восстановление всех поврежденных структур – костей, хрящей, связок, мышц, сухожилий, мягких тканей.
Распространены лангетки из гипсового бинта, после высыхания принимающие контуры руки. Они надежны, не травмируют кожу, а их применение препятствует даже незначительному смещению суставных структур или костных отломков. Свои преимущества есть у пластиковых лангеток, часто использующихся при вывихах или растяжениях.
Характерные особенности
“Эффективное и доступное средство от боли в суставах существует…” …
Основные показания к ношению гипсовой лангетки на кисть руки, предплечье, лучезапястный сустав – переломы трубчатых костей, разрывы связок и сухожилий, вывихи кисти, других сочленений, в том числе привычные. Изготавливаются повязки из специальных бинтов различной длины и ширины. В составе перевязочного материала, помимо тканевой основы, содержится гипс.

Гипсовый бинт.
После смачивания бинта в воде и наложения на травмированную руку он затвердевает, принимает форму конечности, фиксируя ее в правильном положении. Это способствует сращению костных отломков, разорванных связок или мышц, купированию воспалительных или деструктивно-дегенеративных процессов.
В аптеках или магазинах медтехники можно приобрести более современные варианты гипсовых лангеток – пластиковые приспособления с металлическими, тканевыми вставками. Они продаются под разными названиями:
- жесткие бандажи;
- шины;
- ортезы;
- фиксаторы.
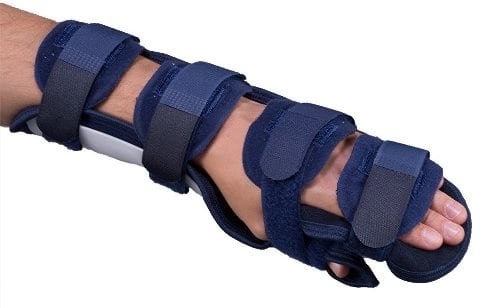
Ортез лучезапястный с захватом предплечья.
Травматологи практикуют наложение гипсовой лангетки обычно при переломе трубчатой кости, например, лучевой. Суставы же обычно закрепляют жесткими или полужесткими ортезами. При ношении таких приспособлений определенный объем движений сохраняется. Смещения суставных структур, препятствующего заживлению, не происходит, а вот мышечная атрофия и ишемия тканей полностью исключена. Снижается и вероятность развития необратимых посттравматических изменений в гиалиновых хрящах.
Использование гипсовых или пластиковых фиксаторов уменьшает нагрузки на поврежденные ткани, а при необходимости – их полностью исключает. Снижается выраженность болей, замедляются и останавливаются воспалительные процессы, рассасываются отеки. Это позволяет травматологам и ревматологам уменьшать дозы НПВС, анальгетиков, миорелаксантов и глюкокортикостероидов, повреждающих печень, почки, желудочно-кишечный тракт.
| Вид лангетки для фиксации руки | Особенности конструкции и область применения |
| Мягкие | Имеют хлопчатобумажную или эластичную синтетическую основу. Некоторые модели снабжены жесткими вставками для предупреждения избыточных нагрузок на травмированные суставы. Одна из разновидностей бандажа (налокотники, фиксаторы лучезапястного сустава), используемая для лечения и с профилактическими целями |
| Средней жесткости | В конструкции лангеток присутствуют металлические или пластиковые вставки (пластины, спицы, кольца) для более надежной иммобилизации. Модели средней жесткости обычно применяются при вывихах, подвывихах, частичных разрывов мышц, связок, сухожилий, обострениях артрозов или артритов, латеральных и медиальных эпикондилитах |
| Жесткие | В эту группу включены гипсовые лангеты и сложные, прочные пластиковые ортезы. Готовые изделия оснащены системой застежек – крючками, металлическими кнопками, пуговицами. По мере восстановления тканей снижается степень фиксации, что позволяет уже на этом этапе укреплять мышечный каркас руки. Жесткие ортезы часто используются при переломах трубчатых костей |
Чем отличается гипсовая лангетка от обычного гипса
Травма или рецидив суставной патологии требует иммобилизации руки, предотвращающей вовлечение в воспалительный процесс здоровых тканей. Ранее для этого применялся обычный гипс, который накладывался на всю поверхность конечности. Таким способом достигалось полное обездвиживание, но возникало множество неудобств:
- во-первых, конструкция тяжела, мешает нормальному передвижению, проведению элементарных гигиенических процедур;
- во-вторых, врачам трудно контролировать эффективность лечения, например, правильное сращение костных отломков. На полученных рентгенографических изображениях с трудом просматриваются очертания костей, хрящей, синовиальных сумок.

Гипсовая лангета.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Но самый главный недостаток обычного гипса заключается как раз в полном обездвиживании руки. В таком состоянии мышцы не работают, что и становится причиной их частичной или полной атрофии – уменьшения размеров и расстройства функционирования. После снятия гипса пациентам для ускорения выздоровления необходимо быстро разрабатывать руку, но при мышечной атрофии это практически невозможно. Поэтому после изобретения гипсовой лангетки врачи редко применяют обычный сухой гипс. У такого ортопедического приспособления множество достоинств:
- после восстановления тканей легкое снятие конструкции. Не требуется разрезания гипса специальными ножницами и проведения других сложных и времязатратных манипуляций при удалении;
- врач может в любой момент снять лангетку для осмотра. При неудовлетворительном результате это помогает корректировать терапевтические схемы;
- легкость снятия конструкции с руки позволяет при необходимости быстро провести диагностическое исследование – УЗИ, МРТ, КТ, рентгенографию;
- возможно нанесение под повязку фармакологических препаратов для наружного применения – асептических растворов, мазей, гелей, бальзамов;
- больной с разрешения врача может снять лангетку и обмыть кожу теплой водой с мылом.
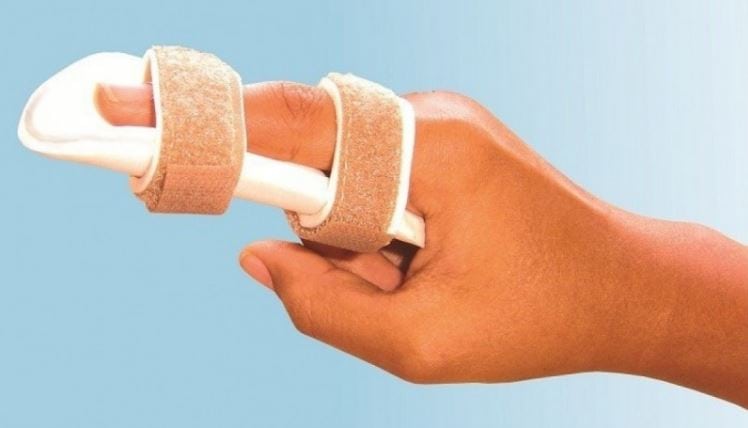
Лангетка на палец при переломе или вывихе.
У гипсовой конструкции есть и еще одно преимущество перед обычным гипсом – легкость. Это особенно актуально при переломах или вывихах пальцев, подагрических атаках. При наложении обычного гипса обездвиживаются рядом расположенные пальцы. А лангеткой иммобилизуются только поврежденные фаланги. Ортопедическое приспособление плотно не прилегает к поверхности кожи, не сдавливает ее. Поэтому во время его использования не происходит травмирование воспалительным отеком здоровых тканей.
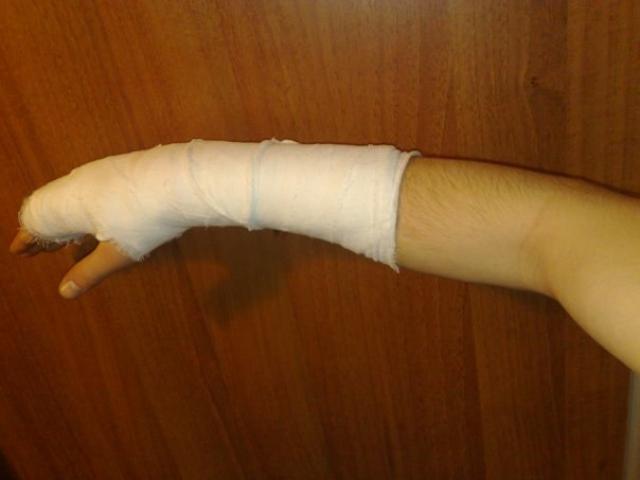
Гипс при переломе запястья руки.
Как накладывается гипсовая лангетка
Предугадать место и время получения травмы невозможно. Перелом лучевой кости или запястья, повреждение связочно-сухожильного аппарата происходит на даче, в туристическом походе. Пострадавшему требуется немедленная госпитализация в больничное учреждение для осмотра травматологом и проведения лечения. Если от момента получения травмы до оказания медицинской помощи проходит много времени, то воспалительный отек распространяется, а сместившиеся отломки при движении повреждают здоровые ткани. Такой вариант развития удается предотвратить, если в походной аптечке есть упаковка гипсового бинта. При владении навыками можно наложить временную гипсовую лангетку на палец руки или предплечье.
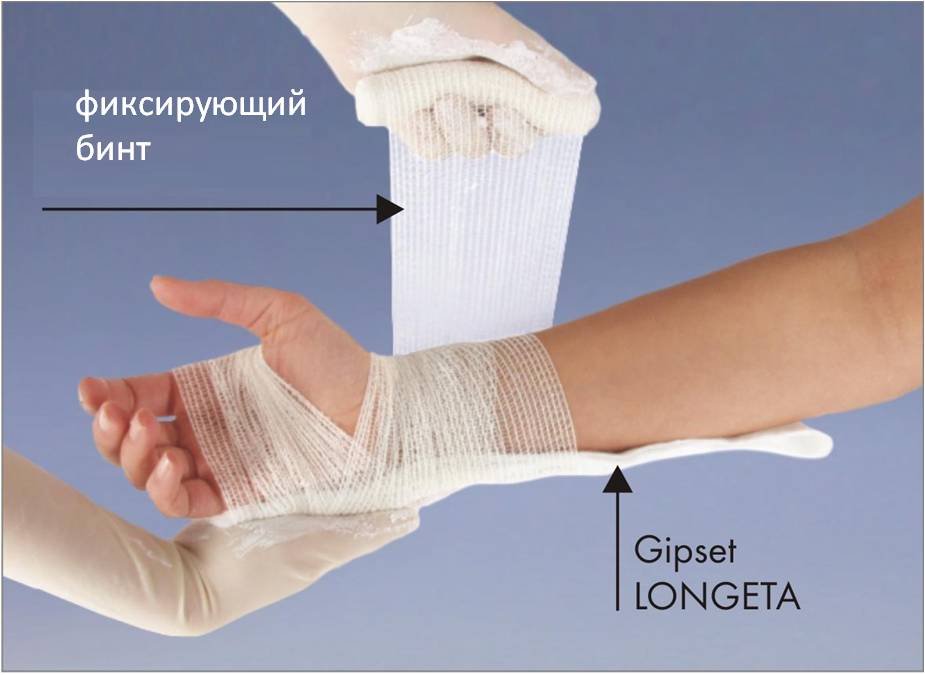
Так накладывается гипсовая лангетка.
После доставки пострадавшего в травмпункт врач изучит рентгенографические снимки и определит дальнейшую тактику лечения. Сопоставив при необходимости костные отломки, он накладывает лангетку для длительного ношения по всем правилам:
- смачивает гипсовый бинт в воде, слегка отжимает и раскладывает на поверхности, обработанной антисептическими растворами;
- отрезает кусок нужной длины в соответствии с видом травмы и размером поврежденного участка руки, обязательно разглаживает перевязочный материал, чтобы не осталось даже самой маленькой складки;
- поверх бинта накладывает еще несколько слоев – от 10 до 12, тщательно удаляя складки;
- получившийся многослойный материал накладывает на кожу, смазанную медицинским вазелином, плотно прижимая к его поверхности;
- оставляет на 15-20 минут до полного затвердевания.
Гипсовая лангетка накладывается на как можно меньшую поверхность. Например, при переломах лучевых костей закрывается только 60-70% ее длины. Этого вполне достаточно для надежной иммобилизации, так как она производится в согнутом положении под углом 90 градусов.
Во время формирования повязки врач пользуется специальными медицинскими инструментами, подкладывает под гипсовый бинт стерильные ватные тампоны для предотвращения натирания. Последний этап процедуры – фиксация обычным бинтом сразу после затвердевания гипсового слоя. Врач делает несколько оборотов, обрезает конец, подворачивает его или завязывает узлом.
Техника наложения лангетки на мизинец руки примерно та же, что и при фиксации локтя или запястья. Одно из отличий – меньшее количество слоев гипсового бинта (около 7). После затвердевания повязки пациент некоторое время остается в травмпункте и следит за состоянием пальца. Если он болит, кожа приобрела синеватый оттенок, ощущается онемение и (или) покалывание, то лангетка накладывается вновь.
Пострадавший сразу выписывается домой для дальнейшего лечения. Для удобства ношения гипсовой лангетки можно использовать косыночную повязку. Шевелить пальцами в первые дни не следует, чтобы не произошло смещение костных или хрящевых структур. Выполнять пассивные движения врачи рекомендуют на 4-5 сутки, а через пару недель можно приступать к занятиям лечебной гимнастикой.
Как забыть о болях в суставах?
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! >>>
Источник
Переломы дистального отдела лучевой кости руки являются наиболее распространенными переломами предплечья и составляет около 16% от всех переломов костей скелета. Как правило, вызваны падением на вытянутую руку. Описание и классификация этих переломов основывается на наличии осколков, линии перелома, смещении отломков, внутрисуставной или внесуставного характера и наличием сопутствующего перелома локтевой кости предплечья.
Неправильное сращение дистального отдела лучевой кости после нелеченных переломов, либо вторично сместившихся, достигает 89% и сопровождается угловой и ротационной деформацией области лучезапястного сустава, укорочением лучевой кости и импакцией (упирается) локтевой кости в запястье. Оно вызывает среднезапястную и лучезапястную нестабильность, неравномерное распределение нагрузки на связочный аппарат и суставной хрящ лучезапястного и дистального лучелоктевого суставов. Это обусловливает боль в локтевой части запястья при нагрузке, снижение силы кисти, уменьшение объема движений в кистевом суставе и развитие деформирующего артроза.
Рентген анатомия лучезапястного сустава
Наклон суставной поверхности лучевой кости в прямой проекции в норме составляет 15-25º. Измеряется он по отношению перпендикуляра оси лучевой кости и линии вдоль суставной поверхности. Изменение угла наклона суставной поверхности нижней трети лучевой кости является признаком перелома, как свежего так и давно сросшегося.
Ладонный наклон измеряется в боковой проекции по отношению касательной линия проведенной по ладонному и тыльному возвышениям суставной поверхности лучевой кости к осевой линии лучевой кости. Нормальный угол составляет 10-15º. Явное изменение углов является признаком перелома.
Виды переломов луча (краткая классификация)
Перелом дистального отдела лучевой кости почти всегда происходит около 2-3 см от лучезапястного сустава.
Перелом Коллеса
Один из наиболее распространенных переломов дистального отдела лучевой кости – «перелом Коллеса», при котором отломок (сломанный фрагмент) дистального отдела лучевой кости смещен к тыльной поверхности предплечья. Этот перелом был впервые описан в 1814 году ирландским хирургом и анатомом, Авраамом Коллесом.
Перелом Смита
Роберт Смит описал подобный перелом лучевой кости в 1847 году. Воздействие на тыльную поверхность кисти считается причиной такого перелома. Перелом Смита – это противоположность перелома Коллеса, следовательно, дистальный отломок смещается к ладонной поверхности.
Классификация переломов лучевой кости руки:
Другая классификация переломов лучевой кости:
• Внутрисуставной перелом: Перелом луча, при котором линия перелома распространяется на лучезапястный сустав.
• Внесуставных переломов: Перелом, который не распространяется на суставную поверхность.
• Открытый перелом: Когда имеется повреждение кожи. Повреждение кожи может быть, как снаружи до кости (первично открытый перелом), так и повреждение костью изнутри (вторично открытый перелом). Эти виды переломов требуют незамедлительного медицинского вмешательства из-за риска инфекции и серьезных проблем с заживлением раны и сращением перелома.
• Оскольчатый перелом. Когда кость сломана на 3 и более фрагментов.
Важно, классифицировать переломы лучевой ксоти руки, поскольку каждый вид перелома нужно лечить, придерживаясь определенных стандартов и тактики. Внутрисуставные переломы, открытые переломы, оскольчатые переломы, переломы лучевой кости со смещением нельзя оставлять без лечения, будь то закрытая репозиция (устранение смещения) перелома или операция. Иначе функция кисти может не восстановиться в полном объеме.
Иногда, перелом лучевой кости сопровождается переломом соседней – локтевой кости.
Причины переломов луча
Наиболее распространенной причиной переломов дистального отдела лучевой кости является падения на вытянутую руку.
Остеопороз (заболевание, при котором кости становятся хрупкими и более вероятно ломкими при значительных нагрузках, ударах) может способствовать перелому при незначительном падении на руку. Поэтому чаще данные переломы возникают у людей старше 60 лет.
Перелом лучевой кости, безусловно, может произойти и у здоровых, молодых людей, если сила воздействия достаточно велика. Например, автомобильная аварии, падения с велосипеда, производственные травмы.
Симптомы переломов лучевой кости руки
Перелом дистального отдела лучевой кости обычно вызывает:
• Немедленную боль;
• Кровоизлияние;
• Отек;
• Крепитация отломков (хруст);
• Онемение пальцев (редко);
• Во многих случаях сопровождается смещением отломков и как следствие деформации в области лучезапястного сустава.
Диагностика переломов
Большинство переломов дистального отдела лучевой диагностируются обычной рентгенографией в 2-х проекциях. Компьютерная томография (КТ) необходима при внутрисуставных переломах.
Задержка диагностики переломов дистального отдела лучевой кости руки может привести к значительной заболеваемости.
Компьютерная томография (КТ) используется для планирования оперативного ремонта, обеспечивая повышенную точность оценки выравнивания суставной поверхности при внутрисуставном переломе. Так же в послеоперационном периоде, для определения состоявшегося сращения перелома.
После травмы запястья необходимо исключить перелом, даже если боль не очень интенсивная и нет видимой деформации, просто в данной ситуации экстренности нет. Нужно приложить лед через полотенце, придать руке возвышенное положение (согнуть в локте) и обратиться к травматологу.
Но если травма очень болезненна, запястье деформировано, имеется онемение или пальцы бледные, необходимо в экстренном порядке обратиться в травматологический пункт или вызвать скорую помощь.
Для подтверждения диагноза выполняются рентгенограммы лучезапястного сустава в 2-х проекциях. Рентген являются наиболее распространенным и широко доступным диагностическим методом визуализации костей.
Лечение переломов лучевой кости
Лечение переломов любых костей состоит оценки характера перелома и выборе тактики.
Цель состоит в том, чтобы вернуть пациента до уровня функционирования. Роль врача в том, чтобы разъяснить пациенту все варианты лечения, роль пациента в том, чтобы выбрать вариант, который лучше всего отвечает его потребностям и пожеланиям.
Есть много вариантов лечения перелом дистального отдела лучевой кости. Выбор зависит от многих факторов, таких как характер перелома, возраст и уровень активности пациента. Об этом подробнее описано в лечении.
Консервативное лечение переломов луча
Переломы луча в типичном месте без смещения, как правило фиксируются гипсовой или полимерной повязкой во избежание смещения. Если перелом лучевой кости со смещением, то отломки должны быть возвращены в их правильное анатомическое положение и фиксированы до сращения перелома. Иначе есть риск ограничения движений кисти, быстрейшего развития артроза поврежденного сустава.
Распространенное у обывателя понятие «вправление перелома» -неверное. Устранение смещения отломков правильно называть -репозиция.
После репозиции костных отломков рука фиксируется гипсовой лонгетой в определенном положении (зависит от вида перелома). Лонгетная повязка обычно используется в течение первых нескольких дней, в период нарастания отека. После этого имеется возможность поменять лонгету на гипсовую циркулярную повязку или полимерный бинт. Иммобилизация при переломах луча продолжается в среднем 4-5 недель.
В зависимости от характера перелома могут понадобиться контрольные рентгенограммы через 10, 21 и 30 дней после репозиции. Это необходимо для того, чтобы вовремя определить вторичное смещение в гипсе и принять соответствующие меры: повторное устранение смещения или операция.
Повязка снимается через 4-5 недель после перелома. Назначается ЛФК лучезапястного сустава для наилучшей реабилитации.
Хирургическое лечение переломов луча
Иногда смещение настолько критично и нестабильно, что не может быть устранено или держаться в правильном положении в гипсе. В этом случае может потребоваться чрескожная фиксация спицами или операция: открытая репозиция, накостный остеосинтез пластиной и винтами. В ходе этой операции устраняют смещение отломков и скрепляют кость металлической конструкцией, выбор которой определяется характером перелома. Операционный доступ: 1. Тыльный; 2. Ладонный. Сочетание обоих доступов. Положение пациента на спине. Обезболивание: проводниковая анестезия. Операция выполняется в кратчайшие сроки с использованием современных методик и имплантов. Импланты производства Швейцария и Германия. Материал имплантов: титан или медицинская сталь. Все операции ведутся под контролем ЭОПа (электронно-оптического преобразователя).
Закрытая репозиция и чрескожная фиксация спицами
Была популярна на протяжении многих лет и продолжает оставаться одним из самых популярных методов в международном масштабе.
Сначала врач закрыто устраняет смещение отломков, затем через отломки в определенных (учитывая характер перелома) направлениях просверливаются спицы.
Плюсы: малая травматичность, быстрота, легкость, дешевизна, отсутствие разреза и как следствие послеоперационного рубца
Минусы: невозможность начала ранней разработки лучезапястного сустава, вследствие чего риск возникновения необратимой контрактуры (отсутствие движений в суставе).
Открытая репозиция перелома лучевой кости
Открытая репозиция накостный остеосинтез пластиной и винтами. Операция включает в себя хирургический разрез, доступ к сломанной кости аккуратно отводя сухожилия, сосуды и нервы, мобилизацию костных отломков, устранение смещения и фиксация в правильном положении. Сломанные кости фиксируются титановыми пластинами, ввиду этого пациенту разрешается ранняя разработка движений в лучезапястном суставе.
До операции:
После операции:
До операции:
После операции
Восстановление после перелома лучевой кости
Поскольку виды переломов дистального отдела лучевой кости настолько разнообразны, как и методы их лечения, то и реабилитация различна для каждого пациента.
Устранение боли
Интенсивность боли при переломе постепенно стихает в течение нескольких дней.
Холод местно в первые сутки по 15 минут через каждый час, покой, возвышенное положение руки (согнутую в локте на уровне сердца) и НПВП во многом устраняют боль полностью. Но болевой порог у всех разный и некоторым пациентам необходимы сильные обезболивающие препараты, приобрести которые можно только по рецепту.
Возможные осложнения
При консервативном лечении гипсовой или полимерной повязкой необходимо следить за кистью. Наблюдать, не отекают, не бледнеют ли пальцы, сохранена ли чувствительность кисти.
• Если давит гипс это может быть признаком сдавления мягких тканей, сосудов, нервов и повлечь за собой необратимые последствия. При появлении подобных симптомов необходимо срочно обратиться к врачу.
• Нагноение в области металлоконструкции (крайне редко);
• Повреждение сосудов, нервов, сухожилий (ятрогенное осложнение);
Реабилитация после перелома лучевой кости руки
Большинство пациентов возвращаются к своей повседневной деятельности после перелома дистального отдела лучевой кости через 1,5 – 2 месяца. Безусловно сроки реабилитации после перелома лучевой кости зависят от многих факторов: от характера травмы, метода лечения, реакции организма на повреждение.
Почти все пациенты имеют ограничение движений в запястье после иммобилизации. И многое зависит от пациента, его настойчивости в восстановлении амплитуды движений при переломе лучевой кости. Если пациент прооперирован с использованием пластины, то как правило врач назначает ЛФК лучезапястного сустава уже со первой недели после операции.
Источник
