Курсовая работа перелом ключицы
Àíàëèç æàëîá áîëüíîãî. Èçìåðåíèå äâèæåíèé â ñóñòàâàõ êîíå÷íîñòåé. Èññëåäîâàíèå âíóòðåííèõ îðãàíîâ. Ïðîâåäåíèå ëàáîðàòîðíûõ àíàëèçîâ, ðåíòãåíîãðàôèè. Ïîñòàíîâêà êëèíè÷åñêîãî äèàãíîçà: çàêðûòûé êîñîé ïåðåëîì àêðîìèàëüíîãî êîíöà ïðàâîé êëþ÷èöû. Ïëàí ëå÷åíèÿ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Âîçðàñò: 8 ëåò
Äàòà ïîñòóïëåíèÿ â ñòàöèîíàð: 8.10.14 â 19:55
Äàòà âûïèñêè: 15.10.14
Äèàãíîç ïðè ïîñòóïëåíèè: ïåðåëîì ïðàâîé êëþ÷èöû
Äèàãíîç êëèíè÷åñêèé: çàêðûòûé êîñîé ïåðåëîì àêðîìèàëüíîãî êîíöà ïðàâîé êëþ÷èöû
Æàëîáû íà ìîìåíò êóðàöèè:
Íà ìîìåíò êóðàöèè æàëîá íå ïðåäúÿâëÿëà
Àn.morbi: ñî ñëîâ ðîäñòâåííèêà áîëüíîé, 8.10.14 îêîëî 16:00 óïàëà ñ äåðåâà, ïîñëå ÷åãî ïî÷óâñòâîâàëà ðåçêóþ áîëü è îãðàíè÷åíèå ïîäâèæíîñòè â îáëàñòè ïðàâîé êëþ÷èöû. Îáðàòèëèñü â ïðèåìíîå îòäåëåíèå ÃÁÓÇ ÎÄÊÁ, îñìîòðåíà äåæóðíûì òðàâìàòîëîãîì, âûïîëíåíî ðåíòãåíîëîãè÷åñêîå èññëåäîâàíèå, ãîñïèòàëèçèðîâàíà â òðàâìàòîëîãè÷åñêîå îòäåëåíèå ñ äèàãíîçîì çàêðûòûé êîñîé ïåðåëîì àêðîìèàëüíîãî êîíöà ïðàâîé êëþ÷èöû ñî ñìåùåíèåì.  21:00 áîëüíîé áûëà ïðîâåäåíà ïðåìåäèêàöèÿ àòðîïèíîì è äèìåäðîëîì.  21:30 â îïåðàöèîííîé ïîä íàðêîçîì ïðîèçâåäåíà çàêðûòàÿ ðó÷íàÿ ðåïîçèöèÿ îòëîìêîâ. Íàëîæåíà ãèïñîâàÿ ïîâÿçêà ïî Ñìèðíîâó-Âàíøòåéíó.
An.vitae: ðàñòåò è ðàçâèâàåòñÿ â ñîîòâåòñòâèè ñ âîçðàñòîì. ÒÂÑ, âèð.ãåïàòèòû, âåí.çàáîëåâàíèÿ – îòðèö. Ïðîôèëàêòè÷åñêèå ïðèâèâêè ïî êàëåíäàðþ. Ýïèäåìèîëîãè÷åñêèé àíàìíåç ñïîêîéíûé. Àëëåðãîëîãè÷åñêèé àíàìíåç íå îòÿãîùåí.
St.praesens: ñîñòîÿíèå áîëüíîé ñðåäíåé ñòåïåíè òÿæåñòè. Íå ëèõîðàäèò. Êîæíûå ïîêðîâû è âèäèìûå ñëèçèñòûå ÷èñòûå, ñóõèå, ôèçèîëîãè÷åñêîé îêðàñêè.
St.localis: â ïðîåêöèè àêðîìèàëüíîãî êîíöà ïðàâîé êëþ÷èöû îïðåäåëÿåòñÿ îòåê, ðåçêàÿ áîëåçíåííîñòü, äâèæåíèÿ â ñìåæíûõ ñóñòàâàõ îãðàíè÷åíû. Îïðåäåëÿåòñÿ ïóëüñàöèÿ ëó÷åâîé àðòåðèè. Ïàëüöû ïðàâîé êèñòè òåïëûå, ÷óâñòâèòåëüíîñòü â íèõ ñîõðàíåíà.
ÎÄÀ: îáùåå ðàçâèòèå ìûøå÷íîé ñèñòåìû óìåðåííîå. Òîíóñ íîðìàëüíûé.
Èçìåðåíèå äëèíû êîíå÷íîñòåé:
Ðóêè:
쑌ֈ:
Ïðåäïëå÷üÿ:
Íîãè:
Áåäðà:
Ãîëåíè:
Ïîäâèæíîñòü â ñóñòàâàõ âåðõíåé ëåâîé è íèæíèõ êîíå÷íîñòåé àêòèâíàÿ (ïðàâàÿ âåðõíÿÿ êîíå÷íîñòü çàãèïñîâàíà).
Èçìåðåíèå äâèæåíèè â ñóñòàâàõ êîíå÷íîñòåé:
Ïëå÷åâîé ñóñòàâ:
· Ñãèáàíèå (ïîäíÿòèå ðóêè âïåðåä) ëåâàÿ-160 ãð, ïðàâàÿ – 0
· Ðàçãèáàíèå (îòâåäåíèå ðóêè íàçàä) ëåâàÿ – 70 ãð, ïðàâàÿ – 0
· Îòâåäåíèå: ëåâàÿ – 180 ãð, ïðàâàÿ – 0
Ëîêåâîé ñóñòàâ:
· Ñãèáàíèå: ëåâàÿ – 150 ãð, ïðàâàÿ-0
· Ðàçãèáàíèå: ëåâàÿ – 180 ãð, ïðàâàÿ – 0
· Ïðîíàöèÿ: ëåâàÿ – 80 ãð,
· Ñóïèíàöèÿ: ëåâàÿ – 90 ãð
Ëó÷åçàïÿñòíûé ñóñòàâ:
· Ñãèáàíèå: 90 ãð
· Ðàçãèáàíèå: 45 ãð.
· Îòâåäåíèå: ðàäèàëüíîå – 30 ãð, óëüíàðíîå – 35 ãð.
Òàçîáåäðåííûé ñóñòàâ:
· Ñãèáàíèå: ëåâàÿ – 150 ãð, ïðàâàÿ – 135 ãð.
· Ðàçãèáàíèå: ëåâàÿ – 15 ãð, ïðàâàÿ – 20 ãð.
· Îòâåäåíèå: ëåâàÿ – 70 ãð, ïðàâàÿ – 80 ãð.
· Ïðèâåäåíèå: ëåâàÿ – 20 ãð, ïðàâàÿ – 25 ãð.
· Ðîòàöèÿ êíàðóæè: ëåâàÿ – 40 ãð, ïðàâàÿ – 45 ãð.
· Ðîòàöèÿ êíóòðè: ëåâàÿ – 35 ãð, ïðàâàÿ – 40 ãð.
Êîëåííûé ñóñòàâ:
· Ñãèáàíèå: ëåâûé – 150 ãð, ïðàâûé – 150 ãð
· Ðàçãèáàíèå: ïðàâûé, ëåâûé – 0 ãð.
Ãîëåíîñòîïíûé ñóñòàâ:
· ñãèáàíèå: ëåâûé – 40 ãð, ïàðâûé – 40 ãð.
· ðàçãèáàíèå: ëåâûé, ïðàâûé – 30 ãð
Äûõàòåëüíàÿ ñèñòåìà:
Äûõàíèå îñóùåñòâëÿåòñÿ ÷åðåç íîñ, â ñïîêîéíîì ñîñòîÿíèè áåç íàïðÿæåíèÿ. Îòäåëÿåìîãî èç íîñà íåò. Îáîíÿíèå íå íàðóøåíî.
Ãðóäíàÿ êëåòêà íîðìîñòåíè÷åñêîé ôîðìû, ñèììåòðè÷íàÿ.
Îáå ïîëîâèíû ãðóäíîé êëåòêè ðàâíîìåðíî ó÷àñòâóþò â àêòå äûõàíèÿ. Äûõàíèå ðèòìè÷íîå, ïðåèìóùåñòâåííî áðþøíîãî òèïà, ñðåäíåé ãëóáèíû. ×ÄÄ -18 â ìèí. Ïðè ïàëüïàöèè ãðóäíàÿ êëåòêà áåçáîëåçíåííà.
Äàííûå òîïîãðàôè÷åñêîé ïåðêóññèè.
Âåðõíÿÿ ãðàíèöà ëåãêèõ.
1) ñïåðåäè:
à) ñëåâà — âûøå êëþ÷èöû íà 2 ñì.
2) ñçàäè — óðîâåíü îñòèñòîãî îòðîñòêà VII øåéíîãî ïîçâîíêà.
Øèðèíà ïîëåé Êðåíèãà:
– ñëåâà — 4ñì.
Òàáëèöà 1 Íèæíèå ãðàíèöû ëåãêèõ.
Ïðàâîå ëåãêîå | Ëåâîå ëåãêîå | |
L.sternalis | V ìð | – |
L.parasternalis | V ðåáðî | – |
L.medioclavicularis | VI ðåáðî | – |
L.axillaris anter. | VII ð. | VII ð. |
L.axillaris med. | VIII ð. | VIII ð. |
L.axillaris poster. | IX ð. | IX ð. |
L.scapularis | X ð. | X ð. |
L.paravertebralis | îñòèñòûé îòðîñòîê XI | îñòèñòûé îòðîñòîê XI |
Ïðè ñðàâíèòåëüíîé ïåðêóññèè íàä îáîèìè ëåãêèìè ÿñíûé ëåãî÷íîé çâóê.
Ïðè àóñêóëüòàöèè íàä ëåãî÷íîé òêàíüþ îïðåäåëÿåòñÿ âåçèêóëÿðíîå äûõàíèå. Áðîíõîôîíèÿ è ãîëîñîâîå äðîæàíèå â ñèììåòðè÷íûõ ó÷àñòêàõ ãðóäíîé êëåòêè ïðîâîäÿòñÿ ñ îäèíàêîâîé ñèëîé. Õðèïîâ, øóìà òðåíèÿ ïëåâðû, êðåïèòàöèè íåò.
Ñåðäå÷íî-ñîñóäèñòàÿ ñèñòåìà:
Ïðè îñìîòðå ãðóäíàÿ êëåòêà â îáëàñòè ñåðäöà íå èçìåíåíà. Âåðõóøå÷íûé òîë÷îê âèçóàëüíî íå îïðåäåëÿåòñÿ.
Ïðè ïàëüïàöèè âåðõóøå÷íûé òîë÷îê îïðåäåëÿåòñÿ â V ìåæðåáåðüå, íà 1ñì êíóòðè îò l.medioclavicularis sinistra. Òîë÷îê ëîêàëèçîâàííûé, íîðìàëüíîé âûñîòû è ñèëû. Âòÿæåíèå ãðóäíîé êëåòêè íà ìåñòå âåðõóøå÷íîãî òîë÷êà, ñèñòîëè÷åñêîå è äèàñòîëè÷åñêîå äðîæàíèå, ñèìïòîì «êîøà÷üåãî ìóðëûêàíüÿ» ó âåðõóøêè ñåðäöà, íàä àîðòîé îòñóòñòâóþò. Ñåðäå÷íûé òîë÷îê íå îïðåäåëÿåòñÿ.
Ãðàíèöû îòíîñèòåëüíîé òóïîñòè ñåðäöà:
Ïðàâàÿ: ïðàâûé êðàé ãðóäèíû.
Ëåâàÿ: 1 ñì êíàðóæè îò ñîñêîâîé ëèíèè
Âåðõíÿÿ: 3 ðåáðî
Ïðè àóñêóëüòàöèè òîíû ñåðäöà ÷èñòûå, ÿñíûå, ðèòì ïðàâèëüíûé.
Ïóëüñ- 78 óäàðîâ ìèíóòó, îäèíàêîâûé íà îáåèõ ðóêàõ, ðèòìè÷íûé, õîðîøåãî íàïîëíåíèÿ è íàïðÿæåíèÿ.
ÀÄ — 10070 ìì.ðò.ñò.
Ñèñòåìà ïèùåâàðåíèÿ.
Àïïåòèò õîðîøèé, æàæäà, ñóõîñòü âî ðòó íå áåñïîêîÿò. Æåâàíèå, ãëîòàíèå, è ïðîõîæäåíèå ïèùè ïî ïèùåâîäó ñâîáîäíîå. Ñòóë ðåãóëÿðíûé, àêò äåôåêàöèè áåçáîëåçíåííûé, îòõîæäåíèå ãàçîâ ñâîáîäíîå.
ßçûê âëàæíûé, ÷èñòûé. Ñëèçèñòàÿ ðîòîãëîòêè îáû÷íîé îêðàñêè. Íàëåòà â çåâå íåò.
Æèâîò ïðàâèëüíîé îêðóãëîé ôîðìû, ñèììåòðè÷åí, ïåðåäíÿÿ áðþøíàÿ ñòåíêà ðàâíîìåðíî ó÷àñòâóåò â àêòå äûõàíèÿ. Ðàñõîæäåíèÿ ïðÿìûõ ìûøö æèâîòà íå íàáëþäàåòñÿ, âèäèìàÿ ïåðèñòàëüòèêà æåëóäêà è êèøå÷íèêà îòñóòñòâóþò. Ïðè ïîâåðõíîñòíîé ïàëüïàöèè æèâîò ìÿãêèé, áåçáîëåçíåííûé; íàïðÿæåíèÿ íåò. Ñèìïòîìû Ù¸òêèíà-Áëþìáåðãà, Ìåíäåëÿ, Ðîâçèíãà îòðèöàòåëüíûå.
Ïðè ãëóáîêîé ïàëüïàöèè ïàòîëîãèè íå âûÿâëåíî.
Ñåëåçåíêà íå ïàëüïèðóåòñÿ.
 òî÷êå æåë÷íîãî ïóçûðÿ áîëåçíåííîñòü íå îïðåäåëÿåòñÿ. Ñèìïòîìû Îðòíåðà, Êåðà, Ãåîðãèåâñêîãî-Ìþññè îòðèöàòåëüíûå.
Ìî÷åïîëîâàÿ ñèñòåìà.
Ìî÷åèñïóñêàíèå ñâîáîäíîå, áåçáîëåçíåííîå. Ïîÿñíè÷íàÿ îáëàñòü áåç îñîáåííîñòåé. Ïàëüïàòîðíî ïî÷êè íå îïðåäåëÿþòñÿ, áîëåçíåííîñòü ïðè ïàëüïàöèè îòñóòñòâóåò. Ñèìïòîì ïîêîëà÷èâàíèÿ îòðèöàòåëüíûé ñ îáåèõ ñòîðîí.
Ïðåäâàðèòåëüíûé äèàãíîç:
çàêðûòûé êîñîé ïåðåëîì àêðîìèàëüíîãî êîíöà ïðàâîé êëþ÷èöû
Ïëàí îáñëåäîâàíèÿ:
ÎÀÊ
ÎÀÌ
Ðåíòãåíîãðàôèÿ ïðàâîãî íàäïëå÷üÿ â ïðÿìîé ïðîåêöèè
Ëàáîðàòîðíûå äàííûå:
ÎÀÊ ÝÐ-4,5õ10.12 Ãåìîãëîáèí – 143 ã/ë, öâåòîâîé ïîêàçàòåëü – 0,95
ÎÀÌ öâåò – ñîëîìåííûé, ïðîçðà÷íîñòü – ïðîçð., îòí. Ïëîòí. -1013, áåëîê, ñàõàð – îòð.
Ðåíòãåíîãðàììà – íà ðåíòãåíîãðàììå ïðàâîé êëþ÷èöû îïðåäåëÿåòñÿ êîñîé ïåðåëîì àêðîìèàëüíîãî êîíöà ñî ñìåùåíèåì
Êëèíè÷åñêèé äèàãíîç:
çàêðûòûé êîñîé ïåðåëîì àêðîìèàëüíîãî êîíöà ïðàâîé êëþ÷èöû
Ïëàí ëå÷åíèÿ:
Àíàëüãèí 5% 1,0 ïðè áîëÿõ
Ôèçèîòåðàïèÿ- ÓÂ× ¹6
Äíåâíèê:
9.10.14
Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Æàëîáû íà íåçíà÷èòåëüíûå áîëè â îáëàñòè ïðàâîé êëþ÷èöû. Äûõàíèå âåçèêóëÿðíîå, õðèïîâ íåò. Òîíû ñåðäöà ÿñíûå, ÐÈÒÌÈ÷íûå, ×ÑÑ 70/ÌÈÍ, àä 90/60 ìì ÐÒ ñò. Æèâîò ïðè ïàëüïàöèè ìÿãêèé, á/á. Ôèçèîëîãè÷åñêèå îòïðàâëåíèÿ â íîðìå.
Ýïèêðèç: ðåíòãåíîãðàôèÿ ïåðåëîì êëþ÷èöà
Áîëüíîé íàõîäèëñÿ íà ëå÷åíèè â òðàâìàòîëîãè÷åñêîì îòäåëåíèè ÃÁÓÇ ÎÄÊÁ ñ 8.10.2014 ãîäà.
Ïðè ïîñòóïëåíèè ïàöèåíò ïðåäúÿâëÿë æàëîáû íà áîëè â ëåâîì íàäïëå÷üå, íîþùåãî õàðàêòåðà, ñðåäíåé èíòåíñèâíîñòè, óñèëèâàþùèåñÿ ïðè íåçíà÷èòåëüíîì äâèæåíèè, áåç èððàäèàöèè.
Àíàìíåñòè÷åñêèìè äàííûìè: 20.10.2012 îêîëî 19 ÷àñîâ 30 ìèíóò óïàë íà óëèöå ñ âûñîòû ñîáñòâåííîãî ðîñòà íà ïðÿìóþ âûòÿíóòóþ ëåâóþ ðóêó, îêîëî 20.00 òîãî æå äíÿ áûë äîñòàâëåí â òðàâìïóíêò ÁÑÌÏ, ãäå áûëà îêàçàíà ïîìîùü: ñäåëàíà ðåíòãåíîãðàììà ëåâîé êëþ÷èöû, âûÿâëåí çàêðûòûé ïåðåëîì ñðåäíåé òðåòè ëåâîé êëþ÷èöû, ïàöèåíò íàïðàâëåí â ÓÇ «ÂÄÎÊÁ». Îêîëî 20.20 ïàöèåíò áûë ãîñïèòàëèçèðîâàí â ñòàöèîíàð òðàâìàòîëîãè÷åñêîãî îòäåëåíèÿ ÓÇ «ÂÄÎÊÁ».
Íà îñíîâàíèè æàëîá áîëüíîãî, äàííûõ àíàìíåçà, ëîêàëüíîãî ñòàòóñà (ëåæèò 8-îáðàçíàÿ áèíòîâàÿ ïîâÿçêà, îïðåäåëÿåòñÿ êðåïèòàöèÿ îòëîìêîâ â îáëàñòè ëåâîé êëþ÷èöû. Ïàëüïàòîðíî áîëåçíåííîñòü è îòåê â ïðîåêöèè ëåâîé êëþ÷èöå. Ëåâàÿ êèñòü òåïëàÿ, ïîäâèæíàÿ. Îãðàíè÷åíèå ïàññèâíûõ è àêòèâíûõ äâèæåíèé â ëåâîì ïëå÷åâîì ñóñòàâå), áîëüíîìó áûë âûñòàâëåí êëèíè÷åñêèé äèàãíîç: çàêðûòûé îñêîëü÷àòûé ïåðåëîì ñðåäíåé òðåòè ëåâîé êëþ÷èöû ñî ñìåùåíèåì îòëîìêîâ ïî øèðèíå è äëèíå.
Áîëüíîìó 28.10.2012 ãîäà áûëà ïðîâåäåíà îïåðàöèÿ – îòêðûòûé îñòåîñèíòåç ñïèöåé ëåâîé êëþ÷èöû ñ òðàíñïëàíòàöèåé àóòîêîñòè ñ êîðòèêàëüíîé ïëàñòèíêîé â ìåñòî äåôåêòà.
6.11.2012 ïàöèåíò âûïèñàí èç òðàâìàòîëîãè÷åñêîãî îòäåëåíèÿ. Ïðîäîëæàåò ëå÷åíèå â äíåâíîì ñòàöèîíàðå.
Ðàçìåùåíî íà Allbest.ru
Источник
Перелом ключицы. Классификация, диагностика и лечение
Из всех переломов у детей самыми частыми являются переломы ключицы. Нередко эти переломы наблюдаются у новорожденных вследствие родовой травмы. Кроме того, переломы ключицы составляют 5% всех переломов, регистрируемых во всех возрастных группах; 80% всех переломов ключицы происходит в ее средней трети, 15% составляют переломы дистальной трети и оставшиеся 5% — медиальной трети.
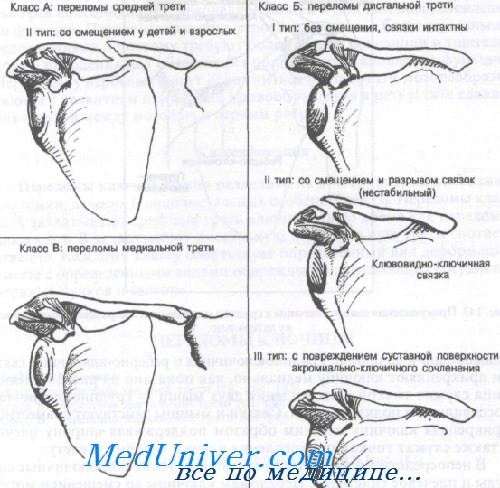
Классификация переломов ключицы
Переломы ключиц можно разделить на три группы на основании анатомии, лечения и индивидуальных особенностей. Переломы класса А захватывают среднюю треть ключицы, в то время как переломы класса Б и В захватывают дистальную и медиальную трети соответственно. Каждому классу сопутствует определенный вид деформации вместе с определенными видами повреждений окружающих сосудисто-нервных пучков и связок.
Переломы ключицы:
Класс А: переломы средней трети
Класс Б: переломы дистальной трети
Класс В: переломы медиальной трети
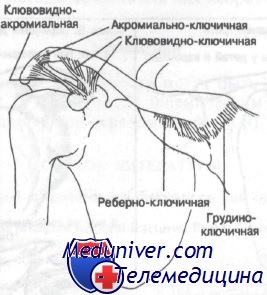
Ключица представляет собой продолговатую кость, средняя часть которой имеет трубчатую форму, а дистальная часть уплощена. Она прикреплена к лопатке двумя связками — акромиально-ключичной и клювовидно-ключичной. Грудиноключичная и реберно-ключичная связки прикрепляют ключицу медиально, как показано на рисунке. Ключица служит точкой прикрепления двух мышц — грудиноключично-сосцевидной и подключичной.
Связки и мышцы действуют совместно, прикрепляя ключицу и таким образом поддерживая ширину плеча, а также служат точкой прикрепления плеча к осевому скелету.
В непосредственной близости к ключице лежат подключичные сосуды и плечевое сплетение. Переломам ключицы со смещением могут сопутствовать повреждения этих жизненно важных образований.

Прикрепления связок ключицы к грудине медиально и к акромиальному отростку латерально
Ключица служит точкой прикрепления верхней конечности к осевому скелету. При переломах ключицы часто отмечаются боль и припухлость над местом повреждения в сочетании с нижним и передним смещением плеча в результате потери опоры.
Для выявления этих переломов, как правило, достаточно сделать обычную рентгенографию верхней половины грудной клетки в переднезадней проекции. Иногда для выявления линии перелома при переломах медиальной трети ключицы могут потребоваться специальные проекции. Они будут рассмотрены в соответствующих статьях на сайте.
Лечение переломов ключицы
Переломы ключицы у детей обычно не требуют значительного объема лечения, ограничиваются только наложением 8-образной ключичной повязки, поскольку обычным исходом этих переломов является быстрая консолидация с ремоделированием и полным восстановлением функции.
Переломы ключиц у взрослых связаны с более серьезными осложнениями и поэтому требуют более точной репозиции и тщательного наблюдения для обеспечения полного восстановления функции. Переломы у взрослых могут осложниться чрезмерным мозолеобразованием с развитием нарушений кровообращения в результате сдавления сосудов между мозолью и первым ребром.
– Также рекомендуем “Перелом средней трети ключицы. Диагностика и лечение”
Оглавление темы “Переломы плечевой кости, ключицы, лопатки”:
- Перелом большого бугорка плечевой кости. Диагностика и лечение
- Перелом малого бугорка плечевой кости. Диагностика и лечение
- Комбинированные переломы проксимального отдела плечевой кости. Диагностика и лечение
- Перелом суставной поверхности плечевой кости. Диагностика и лечение
- Перелом ключицы. Классификация, диагностика и лечение
- Перелом средней трети ключицы. Диагностика и лечение
- Перелом дистальной трети ключицы. Диагностика и лечение
- Перелом медиальной трети ключицы. Диагностика и лечение
- Перелом тела и ости лопатки. Диагностика и лечение
- Перелом акромиального отростка лопатки. Диагностика и лечение
Источник
·разгибание: левый, правый – 30 гр
Дыхательная система:
Дыхание осуществляется через нос, в спокойном состоянии без напряжения. Отделяемого из носа нет. Обоняние не нарушено.
Грудная клетка нормостенической формы, симметричная.
Обе половины грудной клетки равномерно участвуют в акте дыхания. Дыхание ритмичное, преимущественно брюшного типа, средней глубины. ЧДД -18 в мин. При пальпации грудная клетка безболезненна.
Данные топографической перкуссии.
Верхняя граница легких.
) спереди:
а) слева – выше ключицы на 2 см.
) сзади – уровень остистого отростка VII шейного позвонка.
Ширина полей Кренига:
слева – 4см.
Таблица 1 Нижние границы легких.
Правое легкоеЛевое легкоеL.sternalisV мр-L.parasternalisV ребро-L.medioclavicularisVI ребро-L.axillaris anter.VII р.VII р.L.axillaris med.VIII р.VIII р.L.axillaris poster.IX р.IX р.L.scapularisX р.X р.L.paravertebralisостистый отросток XIостистый отросток XI
При сравнительной перкуссии над обоими легкими ясный легочной звук.
При аускультации над легочной тканью определяется везикулярное дыхание. Бронхофония и голосовое дрожание в симметричных участках грудной клетки проводятся с одинаковой силой. Хрипов, шума трения плевры, крепитации нет.
Сердечно-сосудистая система:
При осмотре грудная клетка в области сердца не изменена. Верхушечный толчок визуально не определяется.
При пальпации верхушечный толчок определяется в V межреберье, на 1см кнутри от l.medioclavicularis sinistra. Толчок локализованный, нормальной высоты и силы. Втяжение грудной клетки на месте верхушечного толчка, систолическое и диастолическое дрожание, симптом «кошачьего мурлыканья» у верхушки сердца, над аортой отсутствуют. Сердечный толчок не определяется.
Границы относительной тупости сердца:
Правая: правый край грудины.
Левая: 1 см кнаружи от сосковой линии
Верхняя: 3 ребро
При аускультации тоны сердца чистые, ясные, ритм правильный.
АД – 10070 мм.рт.ст.
Система пищеварения.
Аппетит хороший, жажда, сухость во рту не беспокоят. Жевание, глотание, и прохождение пищи по пищеводу свободное. Стул регулярный, акт дефекации безболезненный, отхождение газов свободное.
Язык влажный, чистый. Слизистая ротоглотки обычной окраски. Налета в зеве нет.
Живот правильной округлой формы, симметричен, передняя брюшная стенка равномерно участвует в акте дыхания. Расхождения прямых мышц живота не наблюдается, видимая перистальтика желудка и кишечника отсутствуют. При поверхностной пальпации живот мягкий, безболезненный; напряжения нет. Симптомы Щёткина-Блюмберга, Менделя, Ровзинга отрицательные.
При глубокой пальпации патологии не выявлено.
Селезенка не пальпируется.
В точке желчного пузыря болезненность не определяется. Симптомы Ортнера, Кера, Георгиевского-Мюсси отрицательные.
Мочеполовая система.
Мочеиспускание свободное, безболезненное. Поясничная область без особенностей. Пальпаторно почки не определяются, болезненность при пальпации отсутствует. Симптом поколачивания отрицательный с обеих сторон.
Предварительный диагноз:
закрытый косой перелом акромиального конца правой ключицы
План обследования:
ОАК
ОАМ
Рентгенография правого надплечья в прямой проекции
Лабораторные данные:
ОАК ЭР-4,5х10.12 Гемоглобин – 143 г/л, цветовой показатель – 0,95
ОАМ цвет – соломенный, прозрачность – прозр., отн. Плотн. -1013, белок, сахар – отр.
Рентгенограмма – на рентгенограмме правой ключицы определяется косой перелом акромиального конца со смещением
Клинический диагноз:
закрытый косой перелом акромиального конца правой ключицы
План лечения:
Анальгин 5% 1,0 при болях
Физиотерапия- УВЧ №6
Дневник:
9.10.14
Состояние удовлетворительное. Жалобы на незначительные боли в области правой ключицы. Дыхание везикулярное, хрипов нет. Тоны сердца ясные, РИТМИчные, ЧСС 70/МИН, ад 90/60 мм РТ ст. Живот при пальпации мягкий, б/б. Физиологические отправления в норме.
Эпикриз: рентгенография перелом ключица
Больной находился на лечении в травматологическом отделении ГБУЗ ОДКБ с 8.10.2014 года.
При поступлении пациент предъявлял жалобы на боли в левом надплечье, ноющего характера, средней интенсивности, усиливающиеся при незначительном движении, без иррадиации.
Анамнестическими данными: 20.10.2012 около 19 часов 30 минут упал на улице с высоты собственного роста на прямую вытянутую левую руку, около 20.00 того же дня был доставлен в травмпункт БСМП, где была оказана помощь: сделана рентгенограмма левой ключицы, выявлен закрытый перелом средней трети левой ключицы, пациент направлен в УЗ «ВДОКБ». Около 20.20 пациент был госпитализирован в стационар травматологического отделения УЗ «ВДОКБ».
На основании жалоб больного, данных анамнеза, локального статуса (лежит 8-образная бинтовая повязка, определяется крепитация отломков в области левой ключицы. Пальпаторно болезненность и отек в проекции левой ключице. Левая кисть теплая, подвижная. Ограничение пассивных и активных движений в левом плечевом суставе), больному был выставлен клинический диагноз: закрытый оскольчатый перелом средней трети левой ключицы со смещением отломков по ширине и длине.
Больному 28.10.2012 года была проведена операция – открытый остеосинтез спицей левой ключицы с трансплантацией аутокости с кортикальной пластинкой в место дефекта.
.11.2012 пациент выписан из травматологического отделения. Продолжает лечение в дневном стационаре.
Источник
РЕФЕРАТ
по дисциплине: Физическая реабилитация в травматологии и ортопедии
ТЕМА:
«Физическая реабилитация при переломах лопатки, плеча и ключицы»
План
1. Переломы лопатки и физическая реабилитация
2. Повреждение ключицы и физическая реабилитация
3. Физическая реабилитация при переломах плечевой кости
4. Физическая реабилитация при повреждениях плечевого сустава
1. Переломы лопатки и физическая реабилитация
Переломы лопатки.
Различают перелом тела, углов лопатки, отростков (клювовидного, акромиального), суставной впадины и шейки лопатки. Последний вид перелома – наиболее тяжелый, таккак при неправильной реабилитации может привести» к нарушению функции плечевого сустава. При переломах тела и углов лопатки иммобилизация проводится повязкой типа Дезо, в последующем рука фиксируется косынкой. Методика ЛФК такая же, как и при переломе ключицы. Трудоспособность восстанавливается через 3–4 недели.
При переломах суставной впадины, шейки лопатки и акромиального отростка без смещения отломков применяют отводящую шину на 3–4 недели. С первых же дней разрешаются упражнения в локтевом и лучезапястном суставах, движения пальцами. Движения в плечевом суставе можно выполнять не раньше, чем через 2 недели после травмы.
Во второй период активные движения в плечевом суставе проводятся по всем осям, только в течение первой недели ограничиваются вращательные движения. К третьему этапу переходят после установления на рентгене полной консолидации перелома и средства его такие же, как и при других видах переломов. Трудоспособность возвращается через 2–2,5 месяца.
2. Повреждение ключицы и физическая реабилитация
Переломы ключицы.
Иммобилизация продолжается в среднем 3 недели и проводится различными повязками (в том числе и гипсовыми) и специальными шинами. ЛФК назначается со
2–3 дня после травм. В первый период выполняются разнообразные движения пальцами, сгибание и разгибание в локтевом и лучезапястном суставах, пронация и супинация предплечья, небольшие отведения в плечевом суставе в положении наклона в сторону поврежденной ключицы.
Вначале это упражнение выполняется с посторонней помощью согнутой в локте рукой. В дальнейшем отведение руки увеличивается, но не должно превышать 90° в период иммобилизации. Наряду с этими специальными выполняются и ОРУ.
Во второй период (после снятия иммобилизации) выполняются сгибание, разгибание, отведение и приведение в плечевом суставе с помощью гимнастических палок, продолжается выполнение движений во всех других суставах обеих рук, ног, упражнения для корпуса.
В третий период для полного восстановления амплитуды движений в плечевом суставе и восстановления силы мышц дополнительно вводятся упражнения с сопротивлением (эспандеры) и отягощением (гантели, булава, на тренажерах).
При остеосинтезе отломков ключицы активные движения в плечевом суставе разрешаются после снятия швов, а движения рукой выше 90° через 2 недели.
3. Физическая реабилитация при переломах плечевой кости
Диафизарные переломы плеча
встречаются довольно часто, они составляют более 50% от числа всех переломов плечевой кости. Механизм перелома может быть прямым (непосредственный удар) и непрямым (падение на локоть, метание
гранаты и т.д.) – Чаше наблюдаются переломы в средней трети, где поперечник кости наиболее узок. Различают поперечные, винтообразные
и оскояьчатые
переломы.
Основным методом лечения больных с переломами дыа-физа плечевой кости
является консервативный. Иммобилизация осуществляется чаще всего гипсовой повязкой, фиксирующей все суставы руки: плечевой, локтевой и лучезапястный, затем конечность укладывают на отводящую шину в среднем на 6–8 недель. В первый иммобилизационный период в занятия включаются упражнения для здоровых конечностей и туловища, дыхательные упражнения, всевозможные движения пальцами, а также изометрическое напряжение мышц плеча, идеомоторные упражнения с движениями руки во всех суставах и различных плоскостях. Кроме этого в занятия включаются ходьба, упражнения на воспитание осанки. Упражнения выполняются индивидуально, в медленном темпе, количество повторений 6–8 раз, в течение дня занятия ЛГ проводятся 3– 4 раза. Продолжительность занятий 15–25 мин.
В этот период проводятся следующие физиотерапевтические процедуры: для снятия болевого синдрома – диадинамотерапия в области перелома, для улучшения трофики поврежденных тканей используется УВЧ, магнитотерапия. Массаж на первом этапе ограничивается применением прерывистой вибрации (постукиванием либо деревянным молоточком, либо пальцем) в области перелома поверх гипсовой повязки.
Во второй постиммобилизационный (функциональный) период на фоне увеличения физической нагрузки на здоровые конечности и туловище акцентируется внимание на пораженную конечность. Последовательно прорабатываются все суставы, начиная с пальцев и заканчивая плечом. Как правило, больной сидит на стуле за столом с гладкой, лучше – скользкой поверхностью, для облегчения движений травмированной рукой. Физическая нагрузка чередуется с дыхательными упражнениями и приемами, расслабляющими вовлеченные в работу мышечные группы. В комплекс обязательно включаются упражнения, связанные с самообслуживанием. Необходимо уделять внимание супинации и пронации предплечья, движениям кисти и пальцев.
Больной в исходном положении стоя проделывает маховые движения конечностью, ротационные движения, отведение и приведение плеча и движения в локтевом суставе. Ряд упражнений выполняется с помощью здоровой руки. В занятиях можно использовать гимнастические палки, мячи, обязательно блочные устройства, к концу периода – резиновые бинты, эспандеры, гантели, тренажеры. Хороший эффект дают занятия в бассейне либо в ванне, где упражнения выполняются в теплой воде. Продолжительность занятия увеличивается до 30–40 мин, возрастает число повторений и темп выполнения отдельных упражнений.
На этом этапе используют массаж мышц плечевого пояса и верхних конечностей, вначале – так называемый отсасывающий массаж выше места повреждения с помощью приемов поглаживания и выжимания. Затем массируют мышцы пораженной конечности, осуществляют прерывистое поглаживание в области перелома, а при замедлении сращения в зоне травмы применяют ударные приемы. К физиотерапевтическим процедурам, используемым в первый период, добавляются электростимуляция ослабленных мышц, электрофорез, фонофорез, солевые ванны и микроволновая терапия.
На третьем (восстановительном) этапе все упражнения второго периода выполняются с полной амплитудой, возрастает число упражнений силового характера (упражнения с сопротивлением, с отягощениями, на тренажерах), подбираются упражнения, требующие сложных, точных по координации движений. Шире используются спортивные упражнения, особенно с мячом (броски, передача, ловля мяча и т.п.). Продолжаются занятия в лечебном бассейне. Большое внимание уделяют упражнениям, направленным на профессиональную и бытовую реабилитацию.
Массаж и физиопроцедуры также используются активно, как и во второй период, но массаж носит более специализированный характер.
4. Физическая реабилитация при повреждениях плечевого сустава
Лечебная физкультура при внутрисуставных переломах плечевого сустава.
Наиболее часто встречается перелом хирургической шейки плечевой кости, хотя к внутрисуставным переломам относятся также переломы головки, анатомической шейки, переломы большого и малого бугорка. Различают следующие разновидности переломов хирургической шейки плеча: вколоченный перелом, при котором периферический обломок вклинивается в центральный; абдукционный (отводящий) перелом, аддукционныи (приводящий) перелом. При вколоченном и абдукционном переломах в подмышечную область вводится валик бобовидной формы, фиксирующийся за шею и туловище марлевым бинтом. Предплечье укладывается под углом 35 – 45° в локтевом суставе на змеевидную повязку Е.Ф. Древинг (широкий марлевый бинт, простеганный ватой), обвитую двойным туром вокруг нижней трети предплечья, лучиапястного сустава и кисти. При аддукционных переломах в подмышечную область вводится треугольная шина, при этом плечо лежит на ее пологой стороне, вертикальная сторона находится на туловище, а предплечье фиксируется также змеевидной повязкой Е.Ф. Древинг.
Первый период длится 10–14 дней, физические упражнения назначают на 1–2-й день после травмы. Упражнения выполняются сидя и стоя с легким наклоном в сторону поврежденной руки. Кроме общеразвивающих и дыхательных упражнений применяются следующие специальные упражнения: сгибание и разгибание пальцев, тыльное и ладонное сгибание кисти лучезапястном суставе, круговые движения кистью, сгибание и разгибание предплечья в локтевом суставе, поднимание надплечии, отведение и приведение плеча с небольшой амплитудой
, держась за косынку; сведение и разведение лопаток; сгибание и разгибание плеча с небольшой амплитудой, держась за косынку; изометрические напряжения дельтовидной мышцы и др., маятникообразные движения больной рукой вперед, назад, в стороны, круговые с наклонами туловища в сторону поврежденной конечности.
Второй период (постиммобилизационный) длится 3–4 недели. Задачи периода: увеличить амплитуду движений в плечевом суставе и силу мышц, чтобы стало возможным поднять руку до горизонтального уровня. Для этого сначала используют упражнения с укороченным рычагом в облегченных положениях, с помощью здоровой руки, гимнастической палки, которую держат двумя руками (рис. 19). В этот период особенно показаны упражнения в бассейне.
Примерные специальные упражнения при переломе хирургической шейки плечевой кости во втором периоде.
1. Исходное положение – наклон туловища вперед, руки опущены. Маховые движения с небольшой амплитудой прямыми руками вперед, назад, вправо, влево. Кругообразное движение с постепенно возрастающей амплитудой (4–6 раз).
2.Руки перед собой, пальцы переплетены. Сгибая руки в локтевых суставах, отвести плечо (4–8 раз).
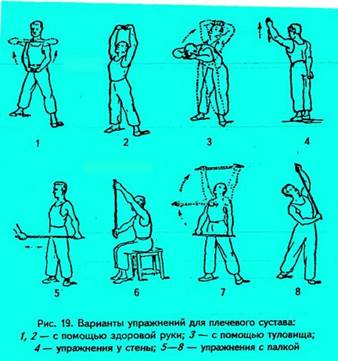
3.Небольшой наклон в сторону поврежденной конечности. Руку за спину, медленно (до появления боли) сгибать в локтевом суставе (4–6 раз).
4.Небольшой наклон вперед, руки опущены. Свободно покачивать руками, задерживая их в крайней точке сгибания плечевых суставов (6–8 раз).
5.Руки к плечам. Отведение – приведение плеча (6–8 раз).
6.Небольшой наклон вперед, руки опущены, пальцы переплетены. Сгибание в локтевых суставах с отведением плеч до касания кистями подбородка, затем лба (6–8 раз.).
7.Руки перед грудью. Отводя руки назад, соединить лопатки (4=6 раз).
8.Небольшой наклон вперед. Свободным покачиванием развести руки в стороны и задержать на короткое время в крайних точках движения (4–6 раз).
9.Стоя, гимнастическая палка внизу спереди. Поднять палку несколько выше горизонтального уровня (4–6 раз).
10. Стоя, здоровая рука на поясе, больная – полусогнута в локтевом суставе. Отведение больной руки (6–8 раз). Очень важно, чтобы все упражнения не вызывали боли, следует обращать внимание больных на необходимость хорошо расслаблять мышцы. Если больной может активно поднять руку до горизонтального уровня и удержать ее в этом положении в течение нескольких секунд, можно переходить к третьему периоду, тренировочному. Задачи его состоят в восстановлении полной амплитуды движений в плечевом суставе, объема и силы мышц, окружающих плечевой сустав, особенно дельтовидной. Для этого широко используются упражнения с предметами (палки, булавы), с отягощениями (гантели, медицин-болы), с сопротивлением (резиновые ленты, эспандеры) и тренировка на тренажерах (блоковых, Кеттлера и др.). Хороший эффект дает плавание в бассейне и упражнения в воде. Можно применять упражнения в висах и упоре. В этот период широко используют трудотерапию: глажка, стирка, работа рубанком, мытье окон и т.д.
Вывихи в плечевом суставе
Чаще всего случаются вывихи плеча, что связано с особенностями его строения. В зависимости от того, куда при вывихе сместилась головка плечевой кости,различают передний, нижний, задний вывихи плеча, чаще всего – передний, реже – задний. Все вывихи сопровождаются растяжением и разрывом суставной сумки, резкими болями, деформацией плечевого сустава и отсутствием движений в нем. После вправления вывиха под наркозом проводится иммобилизация конечности на 3–4 недели повязкой Дезо или гипсовой лонгетой.
Физическая реабилитация также осуществляется в 3 периода, методика занятий ЛФК мало отличается от той, которая применяется при переломе хирургической шейки плеча! Во втором периоде больную руку укладывают на широкую косынку на 2–3 недели, чтобы не вызвать растяжение капсулы плечевого сустава. На время занятий косынку снимают.
Список литературы
1. Анкин Л.Н., Анкин Н.Л. Реабилитация больных с переломами // Ортопедия, травматология и протезирование. – 1997. – №1. – С. 9–14.
2. Березкина К.В. Лечебная физическая культура при заболеваниях в ортопедии и травматологии. – М.: Медицина, 1986. – 220 с.
3. Бруско А.Т., Омельчук В.П., Гайко О.Г. Механизм трофического влияния физических нагрузок на структурно-функциональную организацию костей // Проблемы остеологии. – 1998. – Том 1. – С. 11–18.
4. Дроботун В.Я. Реабилитация больных с повреждениями плечевого сустава и их последствиями // Ортопед. травматол.: Респ. межвед. сб., – 1993. – Вып. 23. – С. 91–94.
5. Мурза В.П. Фізична реабілітація. Навчальний посібник. – К.: «Олан», 2004. – 559 с.
6. Мухін В.М. Фізична реабілітація. – К.: Олімпійська література, 2000. – 424 с.
7. Терновой Е.В., Кравченко А.А., Лещинский А.Ф. Реабилитационная терапия при травмах костно-суставного аппарата. – Киев: Здоров’я, 1982. – 184 с.
8. Физическая реабилитация: Учебник для академий и институтов физической культуры / Под общей ред. проф. С.Н. Попова. – Ростов н / Д: изд-во «Феникс», 1999. – 608 с.
Источник
