Консолидированный перелом шиловидного отростка локтевой кости
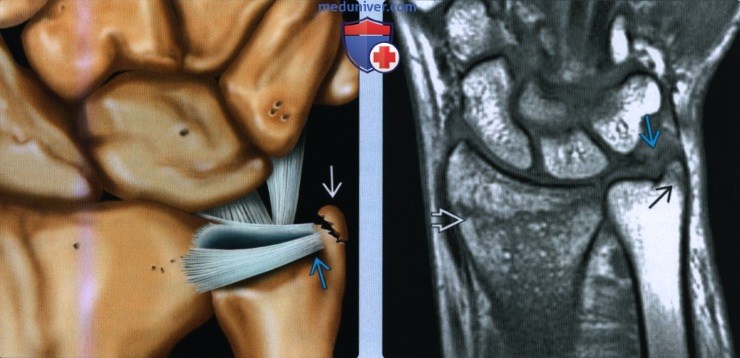
Признаки перелома шиловидного отростка локтевой костиа) Визуализация: • Рентгенография: о Криволинейный кортикальный перелом кончика о Косой перелом основания шиловидного отростка локтевой кости • МРТ Т2ВИ: о ↓ интенсивности сигнала линии перелома; может быть скрыта окружающим отеком (↑ интенсивности сигнала) • Лучший метод визуализации: о Рентгенография: заднепередняя, косая, боковая о МРТ: переломы без смещения; ассоциированные разрывы треугольного фиброзно-хрящевого комплекса (ТФХК)
(Справа) На фронтальной МРТ Т1ВИ, полученной у пациента 39 лет с опухолью запястья, но в остальном нормальными рентгеновскими снимками, определяется перелом лучевой кости в типичном месте без смещения с переломом кончика шиловидного отростка локтевой кости без смещения, вероятно, в результате прямого давления на смежные кости запястья. Треугольный фиброзно-хрящевой комплекс, вероятно, разорван. (Справа) На фронтальной МРТ Т1ВИ определяется несросшийся перелом шиловидного отростка локтевой кости. Отломок перелома имеет выраженный кортикальный слой, как и донорский участок. Прикрепление треугольного фибрознохрящевого комплекса к локтевой кости остается интактным вместе с латеральным краем отломка. б) Патология: • Падение на вытянутую руку с пронированной кистью • Перелом кончика шиловидного отростка: о Вдавление: шиловидный отросток по отношению к костям запястья о Отрыв: локтевой коллатеральный связочный комплекс о Обычно стабильный перелом • Перелом основания шиловидного отростка: о Отрыв прикрепления ТФХК к локтевой кости ± разрыв ТФХК о Перелом дистального эпиметафиза лучевой кости с нестабильностью дистального лучелоктевого сустава + переломом основания шиловидного отростка локтевой кости о Нестабильный при повреждении дистального лучелоктевого сустава или ТФХК в) Клинические особенности: • Переломы дистального эпиметафиза лучевой кости составляют 74% от переломов предплечья: о Сопутствующий перелом шиловидного отростка локтевой кости в 45-65% случаях • Перелом кончика шиловидного отростка: стабильный • Перелом основания шиловидного отростка: потенциально нестабильный • Частота несрастания перелома шиловидного отростка = 26% • Перелом шиловидного отростка часто встречается у женщин (60-80 лет) • Разрыв ТФХК (локтевого) часто встречаются у молодых пациентов г) Диагностическая памятка: • В случае перелом основания шиловидного отростка оценивают целостность дистального лучелоктевого сустава и ТФХК – Вернуться в оглавление раздела “Лучевая медицина” Редактор: Искандер Милевски. Дата публикации: 15.10.2020 Оглавление темы “Лучевая диагностика травм.”:
|
Источник
Рентгенограмма, МРТ при переломе шиловидного отростка локтевой кости
а) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Локализации перелома:
– Криволинейный кортикальный перелом кончика
– Косой перелом основания шиловидного отростка локтевой кости
2. Рентгенография при переломе шиловидного отростка локтевой кости:
• Отломки перелома значительно отличаются по величине и форме
3. МРТ при переломе шиловидного отростка локтевой кости:
• Т1 ВИ:
о ↓ интенсивности сигнала линии перелома
о ± ассоциированные повреждения связки
• Т2ВИ:
о ↓ интенсивности сигнала линии перелома; может быть скрыт окружающим отеком (↑ интенсивности сигнала)
о Сопутствующие повреждения:
– Перелом луча в типичном месте
– Повреждение мягких тканей:
Разрывы треугольного фиброзно-хрящевого комплекса (ТФХК): ↑ интенсивности сигнала между ТФХК и шиловидным отростком локтевой кости
Повреждения сухожилия (например, локтевого разгибателя запястья)
– Нестабильность дистального лучелоктевого сустава:
Подвывих локтевой кости, связанный с лучевой сигмовидной вырезкой
Разрыв межкостной перепонки
4. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография: заднепередняя, косая, боковая
о МРТ: переломы без смещения; ассоциированные разрывы ТФХК
• Рекомендация по протоколу:
о Лучезапястный сустав следует располагать в центре изображения
 (Слева) На рисунке показан перелом шиловидного отростка дистального эпиметафиза локтевой кости без смещения в месте прикрепления треугольного фиброзно-хрящевого комплекса. Этот краевой перелом может быть результатом сдавливания смежными костями запястья или в результате отрыва комплекса локтевой коллатеральной связки.
(Слева) На рисунке показан перелом шиловидного отростка дистального эпиметафиза локтевой кости без смещения в месте прикрепления треугольного фиброзно-хрящевого комплекса. Этот краевой перелом может быть результатом сдавливания смежными костями запястья или в результате отрыва комплекса локтевой коллатеральной связки.
(Справа) На фронтальной МРТ Т1ВИ, полученной у пациента 39 лет с опухолью запястья, но в остальном нормальными рентгеновскими снимками, определяется перелом лучевой кости в типичном месте без смещения с переломом кончика шиловидного отростка локтевой кости без смещения, вероятно, в результате прямого давления на смежные кости запястья. Треугольный фиброзно-хрящевой комплекс, вероятно, разорван.
б) Патология:
1. Общая характеристика:
• Этиология:
о Падение на вытянутую руку с пронированной кистью
о Может привести к вдавленному или отрывному перелому
2. Стадирование, градации и классификация перелома шиловидного отростка локтевой кости:
• Обычно встречается с переломом луча в типичном месте
• Классификация ассоциированных разрывов ТФХК Палмера:
о IA: центральная перфорация
о IB: отрыв от локтевой кости, + перелом луча в типичном месте
о IC: дистальный отрыв
о ID: отрыв от лучевой кости, ± перелом сигмовидной вырезки
• Несрастание шиловидного отростка локтевой кости с клиническими симптомами:
о 1 тип: перелом со стабильным дистальным лучелоктевым суставом
о 2 тип: перелом с подвывихом дистального лучелоктевого сустава
3. Макроскопические и хирургические особенности:
• Перелом кончика шиловидного отростка:
о Сдавливание: шиловидный отросток против костей запястья
о Отрыв: комплекс локтевой коллатеральной связки
• Перелом основания шиловидного отростка:
о Отрыв прикрепления ТФХК к локтевой кости ± разрыв ТФХК
о Перелом луча в типичном месте с нестабильностью дистального лучелоктевого сустава всегда сопровождается переломом основания шиловидного отростка локтевой кости
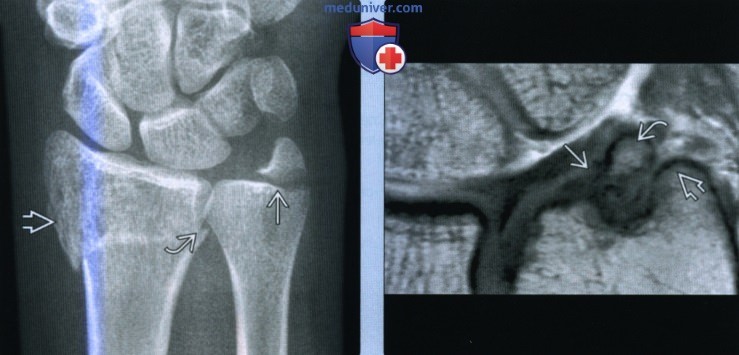 (Слева) На заднепередней рентгенограмме определяется перелом широкого основания шиловидного отростка локтевой кости со смещением 2 мм. Имеется сопутствующий оскольчатый перелом луча в типичном месте. Обратите внимание на расширение дистального лучелоктевого сустава, свидетельствующее о возможной потере стабильности сустава.
(Слева) На заднепередней рентгенограмме определяется перелом широкого основания шиловидного отростка локтевой кости со смещением 2 мм. Имеется сопутствующий оскольчатый перелом луча в типичном месте. Обратите внимание на расширение дистального лучелоктевого сустава, свидетельствующее о возможной потере стабильности сустава.
(Справа) На фронтальной МРТ Т1ВИ определяется несросшийся перелом шиловидного отростка локтевой кости. Отломок перелома имеет выраженный кортикальный слой, как и донорский участок. Прикрепление треугольного фибрознохрящевого комплекса к локтевой кости остается интактным вместе с латеральным краем отломка.
в) Клинические особенности:
1. Проявления перелома шиловидного отростка локтевой кости:
• Типичные признаки/симптомы:
о Боль по локтевому/медиальному краю запястья
2. Демография:
• Возраст:
о Перелом шиловидного отростка часто встречается у пожилых женщин (60-80 лет)
о Разрыв треугольного фиброзно-хрящевого (локтевого) комплекса часто встречаются у молодых людей
• Пол:
о М<Ж
• Эпидемиология:
о Переломы луча в типичном месте составляют 74% от переломов предплечья:
– Сопутствующий перелом шиловидного отростка локтевой кости в 45-5% случаев
3. Течение и прогноз:
• Перелом кончика шиловидного отростка: стабильный
• Перелом основания шиловидного отростка: потенциально нестабильный:
о Ассоциированный с нестабильностью дистального лучелоктевого сустава, разрывом ТФХК и/или разрывом сухожилия
о ↑ риск несрастания
• Частота несрастания перелома шиловидного отростка 26%:
о 1 тип ассоциирован со стабильным дистальным лучелоктевым суставом (место прикрепления ТФХ интактно)
о 2 тип ассоциирован с нестабильным дистальным лучелоктевым суставом
4. Лечение перелома шиловидного отростка локтевой кости:
• Консервативное:
о Изолированные переломы кончика шиловидного отростка локтевой кости = закрытая репозиция/иммобилизация
о Перелом основания шиловидного отростка без смещения + стабильный дистальный лучелоктевой сустав = иммобилизация
• Хирургическое:
о Проведение оперативного вмешательства до сих пор спорно:
– Стандартный доступ:
о Открытая пластика при переломе со смещением >2 мм, сильном повреждении связки или ТФХК, нестабильном дистальном лучелоктевом суставе
– По последним данным пластика при переломе основания шиловидного отростка локтевой кости 1° в случае надежной стабилизации перелома луча в типичном месте и сохранении интактными мягких тканей не требуется
о Несрастание перелома с клиническими симптомами:
– 1 тип: иссечение отломка устраняет боль
– 2 тип: стабилизация дистального лучелоктевого сустава, пластика ТФХК ± иссечение отломка
г) Диагностическая памятка. Рекомендации по отчетности:
• Описывают локализацию перелома шиловидного отростка локтевой кости и степень смещения
• В случае перелома основания шиловидного отростка оценивают целостность дистального лучелоктевого сустава и ТФХК
д) Список использованной литературы:
1. Yilmaz S et al: Ulnar styloid fracture has no impact on the outcome but decreases supination strength after conservative treatment of distal radial fracture. J Hand Surg Eur Vol. 40(8):872-3, 2015
2. Wijffels MM et al: Ulnar styloid process nonunion and outcome in patients with a distal radius fracture: a -analysis of comparative clinical trials. Injury. 45(12): 1889-95, 2014
3. Hauck RM et al: Classification and treatment of ulnar styloid nonunion. J Hand Surg Am. 21 (3):418-22,1996
– Также рекомендуем “Послеоперационная оценка перелома луча в типичном месте”
Редактор: Искандер Милевски. Дата публикации: 16.10.2020
Источник
Диагностика
Клинически перелом дистального отдела костей предплечья проявляется отёком, который распространяется на кисть, ограничением движений в л/запястном суставе, ощущением нестабильности, деформацией области л/запястного сустава, смещением кисти по отношению к проксимальному отделу предплечья, нарушением чувствительности пальцев кисти (при значительном смещении отломков). При переломе типа Colles дистальный фрагмент смещается в тыльную сторону с укорочением лучевой кости. При переломе типа Smith смещение дистального фрагмента и кисти происходит в ладонную поверхность (это всегда нестабильный перелом, который зачастую требует открытой репозиции, в виду трудности достижения адекватного стояния отломков при закрытой репозиции). Перелом типа Barton (дорзальный или волярный) – это Переломовывих с вывихом кисти в тыльную или ладонную сторону, а также со смещением дистального фрагмента. Это, чаще всего, нестабильный перелом. Перелом типа Hutchinson (Хатчинсон) – перелом с повреждением связок, прикрепляющихся к фрагменту шиловидного отростка, часто ассоциируется с повреждением внутрикарпальных связок (связок между ладьевидной и полулунной костями), перилунарным вывихом кисти.
Физикальное обследование
Необходимо определить пульс на лучевой и локтевой артериях, а также капилляронаполнение, для исключения сосудистых повреждений. Оценивается функция пальцев, разгибание большого пальца, чувствительность для исключения неврологических повреждений. Необходимо проверить функцию смежных суставов (плечевого, локтевого суставов). Обязательно оценить сосудисто-неврологическую симптоматику после проведения репозиции: функцию срединного нерва, симптомы сдавления, которые могут привести к развитию синдрома карпального канала, а давление отломков и гематомы может вызвать компартмент-синдром.
Рентгенологическое обследование
Рентгенография лучезапястного сустава проводится в передне-задней и боковой проекциях, с обязательной оценкой состояния костей запястья (ладьевидной, полулунной, трёхгранной). При необходимости выполняется рентгенография смежных суставов (локтевого, плечевого).
При подозрении на повреждение сосудов, или при нарушении кровотока, проводится допплеросонография, а при признаках развития ишемии обязательна ангиография.
При внутрисуставных переломах обязательно выполнение КТ, которое позволяет определить степень повреждения и определить выбор тактики лечения и типа фиксатора.
Лечение
Цель лечения:
· коррекция укорочения лучевой кости,
· востановление угла инклинации лучевой кости,
· коррекция волярного наклона и центрация запястья,
· коррекция суставных поверхностей кистевого сустава,
· воссоздание стабильности дистального радиоульнарного сочленения.
Факторы, влияющие на выбор тактики лечения и прогноз заболевания:
· характер перелома;
· местные факторы: состояние костной ткани и мягких тканей, оскольчатые переломы, степень смещения отломков, сила повреждающего фактора;
· индивидуальные особенности пациента: возраст, профессия, стиль жизни, соматический статус.
Причины нестабильности дистального радиоульнарного сочленения:
· наличие перелома основания шиловидного отростка локтевой кости;
· расширение дистального радиоульнарного сочленения;
· тыльный подвывих головки локтевой кости;
· повреждение триангулярного фиброзного комплекса.
Факторы, способствующие вторичному смещению отломков после закрытой репозиции:
· возраст пациента (пожилые пациенты с остеопенией кости имеют больший риск смещения отломков в поздние сроки);
· выраженность метафизарного дефекта, который определяется на одной из рентгенограмм или КТ;
· повторное смещение, следующее после закрытой репозиции, является признаком нестабильности, а повторные манипуляции приводят к плохому результату;
· высокоэнергетическая травма обусловливает бесперспективность закрытой репозиции.
Важным фактором, определяющим тактику лечения, является стабильность вправления и степень стабильности самого повреждения!!!
Консервативное лечение
Показания
· стабильные внесуставные переломы,
· внутрисуставные переломы с незначительным смещением,
· наличие местных или общих противопоказаний к выполнению хирургических вмешательств.
Репозиция и сроки фиксации гипсовой повязкой:
– при внесуставном переломе без смещения используется только иммобилизация короткой гипсовой шиной от головок пястных костей до в/3 предплечья в нейтральном положении кисти. Рентгенконтроль проводится через 1 неделю, продолжительность иммобилизации – 4-5 недель;
– при переломе со смещением производится закрытая репозиция с наложением гипсовой повязки. Под анестезией (преимущество регионарным обезболиванием плечевого сплетения), через 10-20 минут проводится ручная репозиция перелома. Всегда используется дорсальная тыльной шина по типу «щипцов для сахара» для избежания развития синдрома карпального канала. Обязательно выполнение рентгенконтроля после репозиции. С первых дней разрешается осуществление движений в пальцах кисти. Через 6-7 дней, после уменьшения отёка, проводится повторный рентгенконтроль, при стабильном стоянии отломков через 3 недели производится смена на короткую гипсовую тыльную шину. Гипсовая иммобилизация продолжается в течение 6 (8) недель. Затем нужно перевести в съёмную шину, с проведением разработки движений в суставах кисти и лучезапястном суставе. При легком вправлении и стабильном правильном стоянии отломков производится наложение гипсовой повязки на 4 недели. Гипсовая повязка – в положении локтевой девиации и ладонной флексии.
Обязательный рентгенконтроль: после репозиции, после смены гипсовой повязки, на 10, 28 день.
Противопоказанием к консервативному лечению являются нестабильные переломы
Признаки нестабильности перелома:
· дефект кости или многооскольчатая зона перелома,
· дорсальное смещение отломков более 20о,
· смещение дистального фрагмента в ладонную сторону,
· ладонный или тыльный краевой фрагмент,
· расхождение в дистальном лучелоктевом сочленении более 0,75 см,
· отрыв шиловидного отростка локтевой кости,
· перелом со ступенькой на уровне суставной поверхности.
Источник
Правильное лечение и соблюдение предписаний доктора крайне важно, особенно если речь идет о переломах и сложных травмах. Как иногда бывает важно не тянуть с лечением все лето рассказывает Артур Глумаков, травматолог-ортопед Открытой клиники на проспекте Мира.
Некоторые застарелые травмы способны существенно ухудшить качество жизни и уж как минимум испортить дачный сезон. Так произошло с одной моей возрастной пациенткой, историю которой я хочу поведать сегодня.
Женщина 74 лет пришла ко мне на прием прошедшей осенью, как раз по окончании дачного сезона. Перед этим, в мае, она поскользнулась и упала на руку. Обратилась в травмпункт, где ей выполнили рентген и выявили перелом луча в типичном месте. Перелом был несложный, без смещения, репозиция не требовалась – достаточно было зафиксировать кость в нужном положении и дать руке покой. Ей наложили гипсовую лангету, а через месяц сделали еще один контрольный снимок перед снятием повязки, и врач сказал, что все в порядке.
При переломе лучезапястного сустава очень важно выяснить, как произошло падение, чего не сделал врач, который осматривал ее первично. К тому же ей не был выполнен промежуточный снимок – после наложения лангеты нужно обязательно отследить на рентгене изменения через две недели: как срастаются кости, не было ли смещения. Лучевой нагрузки сегодня опасаться не стоит: современные рентген-аппараты с этой точки зрения абсолютно безопасны, что позволяет делать неограниченное количество снимков в течение года.
…Женщина переехала на дачу, где провела все лето. Но на протяжении всего дачного периода у нее сохранялась отечность лучезапястного сустава. По факту она не могла полноценно нагружать руку, поскольку боль так не проходила. Но пациентка считала, что так и должно быть после перелома, просто руку нужно получше разрабатывать. Кроме того, она, как и многие в таких ситуациях, занималась самолечением: втирала мази, рисовала йодовые сеточки на область поражения.
И вот прошел второй, третий месяц – а отек все не спадал. Более того: появилось ограничение движений в суставе. Она уже не могла поднимать легкие тяжести, боль нарастала, а отек не только сохранялся, но и расширялся. То есть, появились все симптомы хорошего воспаления. Из-за невозможности поднимать тяжести женщина прекратила многие дела на даче. И все же обратиться к врачу она весь дачный сезон не решалась.
Однако ближе к осени стало очевидно, что без медицинской помощи не обойтись. Появилось выраженное ограничение движений не только в лучезапястном суставе, но и в пальцах кисти. Вся кисть отекла. Она не могла полноценно использовать руку: одеваться, чистить зубы, есть.
Ко мне она обратилась с сильной болью и яркой отечностью – кисть была вполовину больше здоровой, отек распространился на область пальцев. А, поскольку любые отечные проявления в области лучезапястного сустава сопровождаются неврологией, к сентябрю к симптомам добавилось онемение пальцев. По тому, какие пальцы немеют, можно косвенно определить, какой нерв сдавлен. У этой пациентки было онемение мизинца и половины четвертого пальца – это характерная инервация лучевого нерва, который отвечает за эту зону на кисти.
Фото: Наталия Губернаторова
Она принесла свои снимки, и я по ним заподозрил, что у нее либо замедленная консолидация, либо не срастание костей – в любом случае, после снятия лангеты она слишком рано приступила к реабилитации. Я сразу отправил ее на рентген, чтобы исключить не сросшийся перелом. Оказалось, консолидация произошла без смещения. Но выявилась другая проблема: упущенный врачом перелом в другом месте лучезапястного сустава! При переломе луча в типичном месте часто ломается и лучевая кость. Поэтому так важно узнать, как упал человек. У этой дамы было падение всем весом на кисть, а при таком переломе часто ломается шиловидный отросток локтевой кости. Вот и у этой пациентки перелом лучевой кости сопровождался переломом шиловидного отростка локтевой кости, которого доктор попросту не увидел или из-за невнимательности, или из-за того, что рентгенолог не сделал правильную проекцию. Кроме того, врач не отследил ситуацию с помощью промежуточного снимка. Это – далеко не единичный случай неправильной оценки перелома луча в типичном месте коллегами, которые не всегда кропотливо собирают анамнез пациента, особенно, в плане механизма травмы.
Из-за отрыва шиловидного отростка, который болтался в мягких тканях, и возникли все проблемы. А ведь их можно было избежать исключительно за счет более длительной гипсовой иммобилизации: женщине нужно было ходить в лангете не месяц, а два, потому что в таком возрасте регенерация тканей замедлена. И если у молодых все срастается за месяц, то в ее возрасте, учитывая постменопаузальный период с высоким риском остеопорозов, нужно было больше времени. И хотя отрыв был без грубого смещения, она слишком рано активизировала руку. При проблемах в этой зоне лучезапястного сустава любые движения приводят к тому, что возникает воспаление.
Пытаться влиять на кисть гипсом в этой ситуации было бесполезно: прошло более трех месяцев. Требовались правильные противовоспалительные мероприятия. Я подобрал пациентке ортез, который ограничивал сгибание и разгибание кисти. Физиолечение с медикаментозной поддержкой сняло воспаление. Потом ею занялись инструкторы ЛФК.
Фото: Наталия Губернаторова
Жаль, что за три месяца нахождения на даче она прилично потеряла объем движения в пальцах, а это – самая большая проблема. Пока она не может сжать кулак полностью, и высок риск, что это так и останется. С суставом у нее все в порядке, а проблемы с кистью остаются. Я рекомендовал ей специальные тренажеры, однако, панацеи в таких случаях не существует. Ведь месяца воспаления достаточно, чтобы потерять движение в пальцах. В ее ситуации есть шанс, что ситуация обратимая, и большой процент сжатия мы вернем, но полный объем не восстановим.
На ее примере еще раз хочу сказать, насколько важно своевременно обращаться к врачу и соблюдать все рекомендации, хотя часто физической реабилитации пациенты уделяют мало внимания. Когда у нас все хорошо, мы не задумываемся, насколько важно, чтобы кисти работали правильно: благодаря им мы можем сами одеться, помыться, сходить в туалет. Поэтому берегите себя и свое здоровье!
Следующий материал с советами доктора выйдет в среду 23 апреля. И если вы хотите задать вопрос доктору то мы ждем ваши письма на электронный адрес редакции @mk.ru.
Источник
