Консервативное лечение внутрисуставного перелома

Внутрисуставной перелом – это перелом, линия излома которого полностью либо частично располагается в полости сустава. Требует особого подхода к диагностике, лечению и реабилитации. Отличительными особенностями таких переломов являются вовлечение в патологический процесс не только поврежденной кости, но и всего сустава, возможное нарушение конгруэнтности суставных поверхностей, а также высокая вероятность развития контрактур и тугоподвижности в отдаленном периоде. Отличительными признаками является отек, боль и гемартроз, возможна крепитация. Диагноз выставляется на основании симптомов и рентгенографической картины, иногда требуется КТ и МРТ сустава. Лечение может быть как консервативным, так и оперативным.
Общие сведения
Внутрисуставной перелом – повреждение кости внутри суставной капсулы. Это сложная травма, требующая повышенного внимания со стороны травматолога-ортопеда и особого подхода к лечению, поскольку объем движений зависит от того, насколько точно были восстановлены суставные поверхности. Может возникать в области любых суставов, как крупных, так и мелких. Наибольшее клиническое значение в силу возможных отдаленных последствий имеют внутрисуставные переломы крупных суставов конечностей.
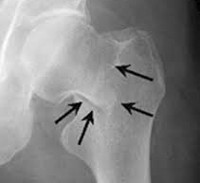
Внутрисуставной перелом
Причины
Причиной может стать как бытовая или спортивная травма (падение, скручивание конечности, непрямое воздействие или прямой удар), так и автодорожное происшествие, падение с высоты, стихийное бедствие или производственная травма. Во всех случаях, за исключением бытовой и спортивной травмы, существует высокая вероятность сочетанных или комбинированных повреждений. Внутрисуставные переломы могут сочетаться с другими переломами костей конечностей, тупой травмой живота, черепно-мозговой травмой, переломами таза, травмой мочеполовых органов и повреждениями грудной клетки.
Переломы шейки и головки плечевой кости, как правило, возникают у пожилых людей и являются следствием падения на отведенную руку, плечо или локоть. Повреждения локтевого сустава могут наблюдаться в любом возрасте, но чаще встречаются у детей и молодых пациентов, ведущих активный образ жизни. Причиной обычно становится падение на выпрямленную руку или согнутый локоть. Переломы в лучезапястном суставе также могут возникать у людей всех возрастов, однако, подавляющая часть пациентов – дети или пожилые люди. Типичный механизм травмы – падение на выпрямленную руку с опорой на ладонь.
Переломы шейки и головки бедра характерны для людей пожилого возраста и являются результатом падения. Повреждения коленного сустава чаще встречаются у спортсменов и людей трудоспособного возраста, механизм травмы может быть различным, от падения на колено до подворачивания и прямого удара. Переломы лодыжек наблюдаются у пациентов всех возрастов и обычно возникают при подворачивании ноги.
Патанатомия
Сустав состоит из двух или более подходящих друг другу по форме концов костей, которые соединяются между собой посредством капсулы и связок. Капсула образует полость, изолированную от других анатомических образований. Внутри и снаружи капсулы располагаются связки, которые удерживают кости, не позволяя им слишком сильно смещаться. Концы костей покрыты гладким хрящом, благодаря которому кости могут беспрепятственно скользить друг относительно друга. Внутри сустава содержится небольшое количество жидкости – смазки, облегчающей скольжение и доставляющей питательные вещества к хрящевой ткани. Все анатомические структуры вместе образуют своеобразный шарнир.
При внутрисуставных переломах патологический процесс распространяется на все или почти на все структуры. Наряду с костью нарушается целостность суставного хряща. Кровь из отломков изливается в полость сустава, возникает гемартроз. Капсула растягивается и воспаляется. Кроме того, капсула и связки могут разрываться непосредственно в момент травмирующего воздействия или повреждаться костными фрагментами. Из-за действия травмирующей силы и тяги мышц отломки кости смещаются и становятся неконгруэнтными (несовпадающими, не подходящими друг к другу по форме). Если форму суставных концов не восстановить или восстановить недостаточно точно, в последующем это приведет к ограничению движений. Кроме того, недостаточная гладкость суставных поверхностей в сочетании с последствиями повреждений других структур может стать причиной развития артроза.
Любой внутрисуставной перелом требует серьезного подхода к лечению. Однако в силу широкой распространенности и тяжести возможных последствий наибольшее клиническое значение имеют переломы в области крупных суставов: локтевого, коленного, тазобедренного и голеностопного. Тяжесть переломов локтевого сустава обусловлена его сложной конфигурацией, большим количеством типичных внутрисуставных повреждений, в число которых входят как обычные переломы (чрезмыщелковые переломы, перелом локтевого отростка, перелом головки луча), так и переломовывихи (перелом Монтеджа, перелом Монтеня), а также трудностями при репозиции и удержании отломков.
Среди скелетных повреждений тазобедренного сустава особую опасность представляют переломы шейки и головки бедра – эта область плохо кровоснабжается, поэтому отломки не срастаются, а лишь «схватываются» между собой рубцовой тканью. Тяжесть переломов в области коленного и голеностопного суставов объясняется их сложной конфигурацией и важностью полного функционального восстановления этих сегментов. Внутрисуставные переломы в области плечевого и лучезапястного сустава, как правило, более просты в репозиции и реже заканчиваются формированием контрактур. Тем не менее, в ряде случаев, особенно при большом количестве отломков и значительном смещении костных фрагментов, подобные повреждения также могут представлять трудности в лечении и реабилитации.
Симптомы внутрисуставного перелома
Как и при других переломах, при таких повреждениях возникает интенсивная боль, отек и нарушение функции конечности. Подвижность отломков выявляется не всегда, что может быть обусловлено как особенностями травмы, так и недоступностью внутрисуставных структур (например, межмыщелкового возвышения при переломе большеберцовой кости) для непосредственного исследования. Помимо общих признаков для внутрисуставных переломов характерна деформация сустава и нарушение взаимоотношений между костными выступами (опознавательными точками). При переломах в области крупных суставов определяется гемартроз. Выраженность каждого из перечисленных симптомов может варьироваться и зависит от типа и локализации повреждения, степени смещения костных фрагментов, тяжести и многих других факторов.
Диагностика
Диагноз внутрисуставной перелом выставляется на основании клинических и рентгенологических признаков. Для уточнения плоскости излома и положения отломков, наряду со снимками в стандартных проекциях, нередко выполняют рентгенограммы в специальных укладках и тангенциальных проекциях. При необходимости пациента направляют на КТ сустава, МРТ сустава и артроскопию.

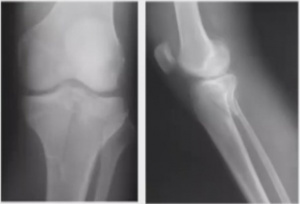
КТ коленных суставов. Внутрисуставной перелом латерального и медиального мыщелков большеберцовой кости
Лечение внутрисуставного перелома
В большинстве случаев требуется госпитализация в отделение травматологии и ортопедии. Лечение основывается на принципах максимально точного восстановления нормального анатомического положения отломков и минимально возможного срока фиксации. При переломах коленного сустава на начальном этапе выполняют одну или несколько пункций. При повреждениях других суставов пункции обычно не требуются. Гипсовую повязку чаще применяют при переломах без смещения. При смещении фрагментов, как правило, накладывают скелетное вытяжение или производят хирургическое вмешательство. Предпочтение обычно отдается оперативным методикам, поскольку они позволяют рано возобновить движения и избежать развития иммобилизационных (фиксационных) контрактур.
В связи с многообразием внутрисуставных переломов метод лечения всегда выбирается с учетом конкретной патологии. В период реабилитации пациента обязательно направляют на ЛФК и физиотерапию. Показания к массажу определяют индивидуально, поскольку в некоторых случаях, особенно у детей, этот метод лечения может спровоцировать образование избыточной костной мозоли.
Источник
 31.05.2020
31.05.2020
, : , ,
() 2 5 % , 6 12 % [4].
, ( , , ) [8, 26, 42].
J. F. Keating (1999) [31], 60 58 % . , : ; , , [28].
, : , , . , 5,8 % 28 %, 5,9-9,1 % [1, 4, 19, 34, 43, 60].
, , , , , .
. , genu valgum, – 8,4 – 3,5 5. , .
. [5, 7, 8, 15], . , , – [33, 57].
, , , . , . . (2013) [5, 6], Y.L. Hu (2009) [29], A.O. Mustonen (2008) [39], , , , .
(), , [3, 38, 59]. – [34].
– () . B. K. Markhard (2009) [35], – , 54 % . , 47 , 19 .
A.O. Mustonen (2008) [39], 60 % , 20 % .
L. W. Mui (2007) [37], – .
– – , .
/ASIF, .. Mueller 1996 [8]. , ( ), ( ) ( ).
. , , , , .
, J. Schatzker 1979 [51].
6 :
I ;
II , ;
III ;
IV ;
V ;
VI , .
, I IV , III . , 31-42 % .
IV [30].
80-90- 1-2 8-10 [10, 35]. Bacsus J. D. (2011) [11], , , , .
c , , ; [36]. , , .
, 2 % , 12 9 %.
3 , 12 . 6 , 12- 20 [59].
. , – . . .
. , [11, 33].
C. L Kent (2011) [11] , 1 . . . [36, 52].
, , .
() (). , [3, 12, 19]. .. , .. , .. (2009) [10] 36 , ; 89 % . , , [3, 10]. . P.J. Papagelopoulos, A.A. Partsinevelos (2006) [41], J.T. Watson, S.D. Ripple (2001) [56] , , .
– – 90 , , , , .
, , , [4, 18, 22]. – , [8] 50- . , L- – . . 1999 D.S. Horwitz [28] L- .
D.P. Barei S.E. Nork (2006) [14] . J.R. Ratcliff 2007 [46] , .
, , , . .
. LCP (Locking Compression Plate) [27, 40, 49].
LCP . LCP -. , (LHS), , . [38, 42].
LCP- .
, , .
, [49].
, . Gosling et al. 2004 [24, 25], LCP , – . P. Niemeyer et al. (2006) [40] 25 , LCP – .
LISS (Less Invasive Stabilization System) [20, 24, 26]. LISS , . LISS , [48]. LISS, , . , . , LISS (LHS), , , [38].
LISS (LISS-PT Less Invasive Stabilization System Proximal Tibia).
. LISS [26, 49].
[4, 9, 15, 43, 50, 60] . .
, AO/ASIF, [9]. , , .
. M.A. Karunakar (2007) [30] , . .
6,5 . Patil S. et al. (2006) [43], 6,5 3,5 . , , 3,5 , 6,5 .
(IV, V VI Schatzker) .
(IV Schatzker) . . . . , J.R. Ratcliff (2007) [46], , . LCP . T.J. OMara (2008) [15], LISS .
, LISS . LISS , [22].
, . , [2, 8, 49, 50, 61]. N. Lasanianos (2008) [32], . , . , . , , , , .
. , , , . . , , . [13, 16]. M.R. Bansal et al. (2009) [13], , . , . – , [12, 13].
, , .
P. Lobenhoffer (2002) [33], , , . B. Yu (2009) [61], D.N. Yetkinler (2001) [58] , – , . , – ; – .
, . .
, – , . . – . .
, , , .
, – .
1. . . . ., . . ( ) // . 2002. No 2. C.150-155.
Akhtiamov I.F. Krivoshapko G.M., Krivoshapko S.V. Posleoperatsionnaia reabilitatsiia bol’nykh s vnutrisustavnymi povrezhdeniiami kolennogo sustava i ikh posledstviiami (obzor literatury) [Postoperative rehabilitation of patients with intraarticular knee lesions and their consequences (review of literature)]. Genij Ortop. 2002;(2):150-155.
2. . ., . . – // . 2010. No 2. C. 96-102.
Bakardzhieva A.N., D’iachkov K.A. MRT i UZI-paralleli v otsenke vnutrisustavnykh struktur u bol’nykh s zakrytymi povrezhdeniiami kolennogo sustava [MRT- and US-parallels in the assessment of intra-articular structures in patients with closed injuries of the knee]. Genij Ortop. 2010;(2):96-102.
3. . ., . ., . . – – // . 2010. No 2. C.79-80.
Boimuradov G.A., Dursunov A.M., Shodiev B.U. Spitse-sterzhnevoe ustroistvo dlia osteosinteza pri vnutri- i okolosustavnykh perelomakh kolennogosustava [A wire-and-rod device for osteosynthesis of intra- and periarticular fractures of the knee]. Genij Ortop. 2010;(2):79-80.
4. / . . , . . , . . , . . // . 2012. No. 6. . 121-127.
Gilev M.V., Volokitina E.A., Antoniadi Iu.V., Chernitsyn D.N. Novye podkhody k lecheniiu vnutrisustavnykh perelomov proksimal’nogo otdela
bol’shebertsovoi kosti [New approaches to treatment of intraarticular fractures of proximal tibia]. Ural’skii Meditsinskii Zhurnal. 2012;(6):121-127.
5. / . . , . . , . . , . . , . . // . 2013. No 2. .31-36.
D’iachkova G.V., D’iachkov K.A., Korabel’nikov M.A., Bakardzhieva A.N., Karaseva T.Iu. Rol’ MRT i UZI v otsenke struktur kolennogo sustava privnutrisustavnykh perelomakh [Role of MRT and USE in assessment of the knee structures for intra-articular fractures]. Genij Ortop. 2013;(2):31-36.
6. / . . , . . , . . , . . , . . , . . // . 2008. No5. . 111-116.
D’iachkova G.V., Sukhodolova L.V., Stepanov R.V., D’iachkov K.A., Bakardzhieva A.N., Karasev E.A. MRT v izuchenii protsessa perestroiki kostei kolennogo sustava posle perelomov [MRI in studying the process of the knee bone reorganization after fractures]. Meditsinskaia Vizualizatsiia. 2008;(5):111-116.
7. . ., . . // . – 2009. – No 1. – C.28-32.
Reznik L.B., Zdebskii I.P. Khirurgicheskoe lechenie vnutrisustavnykh perelomov proksimal’nogo otdela bol’shebertsovoi kosti [Surgical treatment of intraarticular proximal tibial fractures]. Genij Ortop. 2009;(1):28-32.
8. / . . , . , . , X. . . . : , 1996. – 750 .Miuller M.E., Al’gover M., Shnaider R., Villinger X.M. Rukovodstvo po vnutrennemu osteosintezu [A manual on internal osteosynthesis]. M.: Meditsina, 1996. 750 s.
9. . ., . . – // – . 2011. No3. . 42-47.
Ternovoi S.K., Mangursuzian M.R. Magnitno-rezonansnaia tomografiia v vyiavlenii nediagnostirovannykh perelomov kostei kolennogo sustava[Magnetic-resonance tomography to reveal undiagnosed fractures of the knee bones]. Radiologiia-praktika. 2011;(3):42-47.
10. / . . , . . , . . , . . , . . // . 2009. No. 3. C. 82-88.Shevtsov V.I., Karaseva T.Iu., Karasev E.A., Dolganova T.I., Karasev A.G. Operativnoe lechenie bol’nykh s zakrytymi perelomami plato bol’shebertsovoi kosti s ispol’zovaniem artroskopicheskoi tekhniki [Surgical treatment of patients with closed fractures of tibial plateau using arthroscopic technique]. Genij Ortop. 2009;(3):82-88.
11.Backus J.D., Furman B.D., Swimmer T., Kent C.L., McNulty A.L., Defrate L.E., Guilak F., Olson S.A. Cartilage viability and catabolism in the intact porcine knee following transarticular impact loading with and without articular fracture. J. Orthop. Res. 2011;29(4):501-10.
12.Bajammal S.S., Zlowodski M., Lelwica A., Tornetta P. 3rd, Einhorn T.A., Buckley R., Leighton R., Russell T.A., Laesson S., Bhandari M. The use of calcium phosphate bone cement in fracture treatment. A -analysis of randomized trials. J. Bone Joint Surg. Am. 2008;90(6):1186-96.
13.Bansal M.R., Bhagat S.B., Shukla D.D. Bovine cancellous xenograft in the treatment of tibial plateau fractures in elderly patients. Int. Orthop. 2009;33(3):779-84.
14.Barei D.P., Nork S.E., Mills W.J., Coles C.P., Henley M.B., Benirschke S.K. al outcomes of severe bicondylar tibial plateau fractures treated with dual incisions and l and lateral plates. J. Bone Joint Surg. Am. 2006;88(8):1713-1721.
15.Barei D.P., OMara T.J., Taitsman L.A., Dunbar R.P., Nork S.E. Frequency and fracture morphology of the posterol fragment in bicondylar tibial plateau fracture patterns. J. Orthop. Trauma. 2008;22(3):176182.
16.Benoit B., Fouad Z., Laflamme G.H., Rouleau D., Laflamme G.Y. Augmentation of tibial plateau fractures with Trabecular l: a biomechanical study. J. Orthop. Surg. Res. 2009;4:37-42.
17.Bono C.M., Levine R.G., Rao J.P., Behrens F.F. Nonarticular proximal tibia fractures: treatment options and decision making. J. Am. Acad. Orthop. Surg. 2001:9(3):176-86.
18.Brunner A., Horisberger M., Ulmar B., Hoffmann A., Babst R. Classification systems for tibial plateau fractures; does computed tomography scanning improve their reliability? Injury. 2010;41(2):173178.
19.Canadian Orthopaedic Trauma Society. Open reduction and internal fixation compared with circular fixator application for bicondylar tibial plateau fractures. Results of a multicenter, prospective, randomized clinical trial. J. Bone Joint Surg. Am. 2006;88(12):2613-23.
20.Cole P.A., Zlowodzki M., Kregor P.J. Treatment of proximal tibia fractures using the less invasive stabilization system: surgical experience and early clinical results in 77 fractures. J. Orhop. Trauma. 2004;18(8):528-35.
21.Egol K.A, Tejwani N.C., Capla E.L., Wolinsky P.L., Koval K.J. Staged management of high-energy proximal tibia fractures (OTA types 41): the results of a prospective, standardized protocol. J. Orthop. Trauma. 2005;19(7):448-455.
22.Farouk O., Krettek C., Miclau T., Schandelmaier P., Guy P., Tscherne H. Minimally invasive plate osteosynthesis and vascularity: preliminary results of a cadaver injection study. Injury. 1997;28(Suppl. 1):A7-12.
23.Foltin E. Bone loss and forms of tibial condylar fracture. Arch. Orthop. Trauma Surg. 1987;106(6):341-348.
24.Gösling T., Schandelmaier P., Marti A., Hufner T., Partenheimer A., Krettek C. Less invasive stabilization of complex tibial plateau fractures: a biochemical evaluation of a unilateral locked screw plate and double plating. J. Orthop. Trauma. 2004;18(8):546-51.
25.Gösling T., Schandelmaier P., Muller M., Hankemeier S., Wagner M., Krettek C. lateral locked screw plating of bicondylar tibial plateau fractures. Clin. Orthop. Relat. Res. 2005;(439):207-214.
26.Jiang R., Luo C.F., Wang M.C., Yang T.Y., Zeng B.F. A comparative study of Less Invasive Stabilization System (LISS) fixation and two-incision double plating for the treatment of bicondylar tibial plateau fractures. Knee. 2008;15(2):139- 43.
27.Jones C.B. Locked plates for proximal tibial fractures. Instr. Course Lect. 2006;55:381-388.
28.Horwitz D.S., Bachus K.N., Craig M.A., Peters C.L. A biomechanical analysis of internal fixation of complex tibial plateau fractures. J. Orthop. Trauma. 1999;13(8):545-49.
29.Hu Y.L., Ye F.G., Ji A.Y., Qiao G.X., Liu H.F. Three-dimensional computed tomography imaging increases the reliability of classification systems for tibial plateau fractures. Injury. 2009;40(12):1282-5.
30.Karunakar M.A., Egol K.A., Peindl R., Harrow M.E., Bosse M.J., Kellam J.F. Split depression tibial plateau fractures: a biomechanical study. J. Orthop. Trauma. 2002;16(3):172-7.
:
Ի, . ,
;
:
234567 (): 31.05.2020 21:24:00
234567 (ID): 989
234567 : , , , , , , , , LCP, LISS, , , , –
12354567899
Источник
Диагностика
Для выбора тактики лечения повреждения и прогноза этого лечения необходима комплексная оценка повреждения и пациента.
Рентгенологическое обследование
Для правильной оценки типа перелома необходимо выполнить рентген-снимки в 2-х проекциях: переднезадней и боковой.
При выполнении предоперационного планирования сложного внутрисуставного перелома информацию о расположении отломков целесообразно дополнить, выполнив КТ-исследование.
Важно!!! Все переломы с минимальным смещением на переднезадней Ro-грамме необходимо внимательно рассмотреть на боковой рентгенограмме – возможно изолированное смещение в сагиттальной плоскости.
Анализ повреждения сосудисто-нервных структур
Необходимо убедиться в целостности сосудисто-нервных стволов: плечевой артерии, срединного или лучевого нерва, в связи с возможностью их повреждения острыми отломками перелома. Выраженный отек в области локтевого сустава также может привести к сдавлению сосудов и нервов в этой области. В связи с этим, при выявлении сосудисто-нервных повреждений необходимо произвести дифференциальную диагностику причин, вызвавших это повреждение. Лечебная тактика определяется причиной и выраженностью повреждения:
– анатомический или физиологический перерыв для нервных стволов;
– анатомический перерыв магистрального сосуда.
Лечение
Основные принципы:
– открытая анатомичная репозиция и стабильная внутренняя фиксация для внутрисуставных переломов;
– восстановление осевых взаимоотношений для внутрисуставных переломов;
– ранняя функция в локтевом суставе для всех переломов дистального отдела плечевой кости.
Консервативное лечение
Показано только для внесуставных переломов. В связи с тем, что консервативное лечение переломов данной локализации требует обездвиживания локтевого сустава, а также в связи со сложностью анатомического строения дистального эпифиза плечевой кости, техника закрытой репозиции и иммобилизации гипсовой повязкой применяется редко. Следует также учитывать, что статистические данные свидетельствуют о возможности диагностической ошибки: нередко первоначально диагностированный внесуставной перелом группы А при интраоперационной ревизии имеет внутрисуставную линию излома и смещение.
Важно!!! Использование консервативного метода лечения предполагает наличие хорошего контакта врача и пациента – необходимый уровень контроля перелома и состоятельности фиксирующего элемента, а также выполнение пациентом рекомендаций лечащего врача.
Показания:
– незначительный единичный внесуставной фрагмент без ущемления в капсуле сустава;
– простой стабильный перелом без смещения или с устраненным смещением;
– сопоставление фрагментов достигнуто с восстановлением осевых взаимоотношений в дистальном эпифизе плечевой кости
Противопоказания:
– все внутрисуставные переломы;
– нестабильный перелом;
– ущемленный фрагмент;
– сочетание костного повреждения с травмой сосудисто-нервных структур в области перелома;
– двойной перелом плечевой кости, ипсилатеральный перелом предплечья.
Относительные противопоказания:
– большой по величине фрагмент.
Преимущества:
– неинвазивность лечения.
Недостатки:
– иммобилизация;
– риск вторичного смещения в повязке.
Репозиция перелома осуществляется под в/в или проводниковой анестезией. Гипсовая шина накладывается на срок от 3 до 6 недель, средний срок – 4 недели.
Источник
