Классификация переломов нижней челюсти по оксману
Классификация беззубных нижних челюстей по Келлеру. Классификация челюстей по И. М. Оксману.
Келлер различает четыре типа беззубых нижних челюстей. Первый тип, подобно первому типу верхней челюсти, характеризуется хорошо выраженным альвеолярным отростком, нейтральной зоной подвижной слизистой оболочки, расположенной далеко от вершины альвеолярного гребня.
Второй тип является полной противоположностью первому: для него характерна равномерная, но резкая атрофия альвеолярного края и прикрепление подвижной слизистой почти на уровне альвеолярного гребня.
Для третьего типа характерен хорошо выраженный альвеолярный гребень во фронтальной области и сильная атрофия его в боковых отделах.
Четвертый тип отличается атрофией передней части нижней челюсти и хорошо выраженным альвеолярным гребнем в области боковых зубов. Считают, что самым неблагоприятным для протезирования нижних беззубых челюстей является четвертый тип, а самым благоприятным — первый.
Классификация челюстей по И. М. Оксману.
И. М. Оксман предложил делить беззубые челюсти, как верхнюю, так и нижнюю, по единой схеме на четыре типа согласно степени атрофии и конфигурации альвеолярного отростка.
Первый тип — высокий альвеолярный отросток и высокие альвеолярные бугры, глубокое небо, высокое прикрепление подвижной слизистой оболочки.

Второй тип — средняя, равномерная атрофия альвеолярного отростка и альвеолярных бугров, менее глубокое небо и среднее прикрепление подвижной слизистой оболочки.
Третий тип — резкая, но равномерная атрофия альвеолярного отростка и альвеолярных бугров, уплощение небного свода почти до уровня альвеолярного гребня, подвижная слизистая оболочка прикреплена на уровне альвеолярного гребня.
Четвертый тип — неравномерная атрофия альвеолярного отростка, т. е. смешанная форма.
При протезировании беззубых челюстей врач имеет дело с двумя тканями полости рта: с альвеолярными отростками и слизистой оболочкой. Нередко во рту сохраняются корни или пораженные кариесом зубы или зубы с подвижностью третьей степени.
В этих случаях применяются все меры, которые описаны в статье «Подготовка полости рта к протезированию» по вопросу об удалении корней и зубов. Что касается подготовки альвеолярных отростков, то она заключается в том, что острые выступающие края гребня устраняются путем альвеолэктомии. Такие выступы особенно часто образуются в области удаленных одиночно стоящих клыков.
Различают некоторые формы альвеолярного отростка, которые при подготовке полости рта к протезированию иногда требуют хирургической обработки. Острый альвеолярный отросток — весь гребень острый, на нижней челюсти слизистая оболочка, покрывающая его, атрофична и плотна. Пальпация острого гребня болезненна и изготовление нижнего протеза часто сопряжено с большими трудностями. При самом правильном проведении всех этапов протезирования больные жалуются на болевые ощущения, ибо истонченная слизистая ущемляется, находясь между двумя твердыми телами — костью и протезом.
Однако в этих случаях не всегда показана альвеолэктомия, так как при снесении края альвеолярного отростка высота гребня уменьшается, и он становится неудобным для ношения протеза.
Кроме того, еще наблюдают так называемой подвижный гребень. Он состоит из фиброзной слизистой, возвышающейся над костной тканью альвеолярного гребня. Причиной образования такого гребня является плохо изготовленный протез с неправильно определенной центральной окклюзией. Вследствие длительного ношения такого протеза и неправильного распределения жевательного давления возникают атрофия костной ткани и избыток слизистой оболочки. В этих случаях необходимо срезать слизистую и, спустя некоторое время, протезировать.
Но при значительной атрофии костной ткани костный гребень низок и недостаточен для удержания протеза. В этом случае срезание фиброзной плотной слизистой не показано, так как оно ухудшает условия фиксации протеза.
– Также рекомендуем “Подготовка беззубой челюсти к протезированию. Техника подготовки беззубой челюсти.”
Оглавление темы “Протезирование беззубой челюсти.”:
1. Воспалительные изменения протезного поля. Протезирование при воспалении.
2. Глоссалгия. Протезирование при глоссалгии.
3. Исследование при полном отсутствии зубов. Оценка слизистой по Суппли.
4. Анатомические особенности слизистой полости рта. Классификация беззубых верхних челюстей по Шредеру.
5. Классификация беззубных нижних челюстей по Келлеру. Классификация челюстей по И. М. Оксману.
6. Подготовка беззубой челюсти к протезированию. Техника подготовки беззубой челюсти.
7. Оттиски при протезировании беззубых челюстей. Снятие оттисков с беззубых челюстей.
8. Адгезивность и функциональная присасываемость полости рта. Фиксация, стабилизация и равновесие протеза.
9. Метод Шротта. Границы оттиска.
10. Оттискные материалы. Изготовление индивидуальной ложки.
Источник
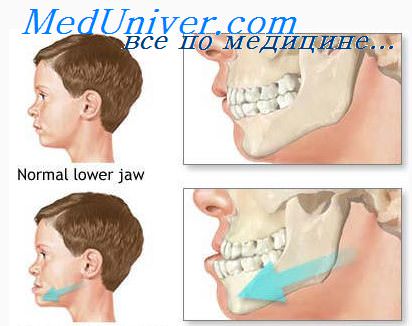
Переломы челюстей. Классификация переломов челюстей.Переломы костей нельзя рассматривать только как повреждение костной ткани, нарушение ее целости и анатомической формы. При современном состоянии учения о травматологии лечат не перелом кости, а травмированный орган. При переломе кости, даже не сопровождающемся нарушением целостности покровных тканей, наблюдается ряд патологических изменений тканей, окружающих поврежденную кость, как-то: травматическая гипертония, нарушение кровообращения, повышенная рефлекторная возбудимость мускулатуры и ряд других изменений, отражающихся на физиологических свойствах поврежденного органа и подлежащих учету врача при лечебных мероприятиях. Поэтому при переломах челюстей различают два момента — патологоанатомический и патофизиологический. Патологоанатомический момент заключается в воздействии внешней силы, превышающей пределы эластичности костей и нарушающей ее непрерывность. В кости, как во всяком твердом теле, действует сила сцепления между молекулами, или так называемое межмолекулярное напряжение. Эта сила имеет определенный предел. Если этот предел превышается вследствие действия внешней силы на кость путем сжатия, растяжения или сдвигания, то связь между молекулами прерывается и получается сплющивание, разрыв или перелом кости. Таков вкратце механизм нарушения анатомической целости кости. Патофизиологический момент заключается в механизме смещения отломков челюсти. Переломы различают в зависимости от этиологии, характера перелома, линии перелома и других признаков. В зависимости от этиологического фактора переломы делятся на травматические и патологические.
Патологический перелом может произойти вследствие болезненного процесса, протекающего в кости (остеомиелит, новообразование, туберкулез, сифилис и т. д.). Так, например, нередко при поражении остеомиелитом нижнечелюстной кости последняя разрушается из-за обширной секвестрации, вследствие чего может произойти самопроизвольный или спонтанный перелом челюсти Переломы бывают также полные и неполные. Полным называется перелом с нарушением непрерывности поврежденной челюсти. К неполным переломам челюстей относятся вдавления, отломы, трещины. Переломы делятся также на закрытые и открытые. При закрытых переломах кожные покровы и слизистая не повреждены. Если же целость внешних покровов нарушена травмирующим агентом или острым краем отломков кости, значит имеется открытый перелом. Открытые переломы всегда инфицированы и характеризуются, как правило, более тяжелой клинической картиной, чем закрытые. Переломы тела нижней челюсти и альвеолярных отростков обеих челюстей почта всегда бывают открытыми, ибо слизистая оболочка, покрывающая кость, очень плотно соединена с надкостницей и в большинстве случаев вместе с переломом кости нарушается целость слизистой оболочки. Огнестрельные переломы челюстей часто бывают оскольчатые и осложненные костными дефектами разной величины. В зависимости от числа отломков переломы бывают одинарные, двойные, тройные и множественные. Д. А. Энтин в зависимости от локализации различает на нижней челюсти срединные переломы, расположенные в области центральных резцов, ментальные или боковые переломы в области клыков или ментальных отверстий, ангулярные (угловые) или антиангулярные — в области угла нижней челюсти или впереди угла челюсти, пришеечные (цервикальные), расположенные в области шейки суставного отростка. На верхней челюсти в зависимости от линии слабости различают три типа переломов, происходящих от механических повреждений и описанных Лефором. Первый тип — неполный поперечный перелом — характеризуется горизонтальным переломом тела верхней челюсти. Линия перелома проходит по нижней линии слабости над альвеолярным отростком и над твердым небом горизонтально назад от нижней части грушевидного отверстия к крыловидному отростку основной кости. Второй тип — полный отрыв верхней челюсти с носовыми костями. Линия перелома проходит через носовые кости, дно глазницы, крыловидный отросток, между скуловой костью и скуловым отростком верхней челюсти. Третий тип — полный отлом верхней челюсти с носовыми и скуловыми костями. Линия перелома, так же как и при втором типе, проходит через корень носа, но в этом случае граница перелома направляется от нижней глазничной щели поперечно через глазницу кнаружи через край орбиты, проходит выше скуловой кости и через скуловую дугу. Переломы третьего типа сопровождаются повреждением основания черепа. И. Г. Лукомский делит переломы верхней челюсти на следующие трупы: переломы альвеолярного отростка, переломы суборбитальные, орбитальные, или суббазальные, и переломы отдельных костей лицевого скелета. В основу своей классификации И. Г. Лукомский кладет близость расположения перелома к основанию черепа. Суборбитальные переломы проходят ниже инфраорбитального отверстия. Они делятся на линейные, дырчатые и оскольчатые. Если линия перелома проходит под основанием или вблизи основания черепа, то переломы называются суббазальными, или орбитальными. Переломы на обеих челюстях могут быть еще разделены на переломы с дефектами и без дефектов костной ткани; переломы в пределах зубного ряда и за пределами зубного ряда; переломы челюстей с зубами, сохранившимися на обоих отломках, с сохранившимися зубами на одном отломке и с беззубыми отломками, и, наконец, могут быть еще комбинированные переломы нижней и верхней челюстей (Б. Н. Бынин). Деление переломов по признаку наличия зубов на отломках имеет большое клиническое значение. Наличие зубов значительно облегчает постановку диагноза и лечение больного. Врач-стоматолог благодаря наличию зубов имеет часто возможность легко и безошибочно без рентгеновского снимка поставить диагноз, определить локализацию перелома, характер смещения и т. д. Еще более важное значение имеет наличие зубов для лечения перелома. Наличие зубов избавляет врача-стоматолога от необходимости прибегать к созданию опорных пунктов в толще кости с целью вытяжения. Они служат сами опорными пунктами для иммобилизации и вправления отломков. – Также рекомендуем “Механизм смещения отломков нижней челюсти. Смещение отломков под влиянием мышц.” Оглавление темы “Устранение аномалий прикуса.”: |
Источник
Челюстно-лицевая хирургия ¦ Переломы челюстей – классификация переломов челюстей
Переломы челюстей имеют едва ли не наибольшее значение среди всех повреждений костей лицевого скелета. При этом их преобладающее число (около 70%) приходится на переломы именно нижней челюсти, которые чаще всего бывают двойными и тройными, что объясняется формой кости, имеющей вид подковы, и сопровождаются сотрясением головного мозга.
В зависимости от этиологии (причины), характера перелома, его линии и ряда других признаков имеются различные варианты переломов челюстей. По этиологии их в первую очередь делят на травматические, произошедшие под воздействием той либо иной внешней силы, и патологические, самопроизвольно или спонтанно возникшие на фоне протекающего в костях болезненного процесса (например, при остеомиелите, туберкулёзном или опухолевом поражении, при сифилисе и т.д.). Что касается травматических переломов челюсти, обязательно учитывают также и тот факт, что травма может быть огнестрельной или же неогнестрельной. Огнестрельные переломы челюсти довольно часто бывают оскольчатыми и осложняются костными дефектами различной величины и глубины.
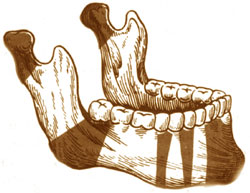
Переломы челюстей делят также на полные, сопряжённые с патологическим изменением непрерывности повреждённой челюсти, и неполные по типу вдавлений, отломов и трещин, а также на закрытые, когда ни кожа, ни слизистая не пострадали, и открытые, когда целостность внешних покровов нарушена либо непосредственно травмирующим агентом, либо острым краем отломка кости. Открытые переломы абсолютно всегда инфицированы и обычно характеризуются более тяжёлой клинической симптоматикой. Кстати, переломы альвеолярных отростков обеих челюстей и тела нижней челюсти практически всегда бывают открытыми в виду того, что покрывающая кость слизистая оболочка интимно соединена с надкостницей и в подавляющем большинстве случаев параллельно с переломом кости происходит повреждение и слизистой.
Исходя из характеристик линии перелома челюстей, различают прямые, продольные, поперечные, косые, зигзагообразные, а также вышеупомянутые оскольчатые переломы. По числу отломков переломы могут быть одинарными, двойными, тройными и множественными, а по механизму возникновения прямыми, возникающими непосредственно в месте воздействия травмирующей силы, и непрямыми, произошедшими вдалеке от места приложения силы (например, перелом в области шейки суставного отростка при ударе в подбородок).
Дополнительно на нижней челюсти различают срединные переломы, локализующиеся в районе центральных резцов, ментальные (боковые) – в области ментальных отверстий либо области клыков, угловые (ангулярные) или же антиангулярные – в районе угла нижней челюсти либо впереди него, цервикальные (пришеечные) – в зоне шейки суставных отростков.
Переломы верхней челюсти делят на переломы альвеолярного отростка, орбитальные (суббазальные), суборбитальные и переломы отдельных костей лицевого скелета. Суборбитальными переломами называют те, что проходят ниже инфраорбитального отверстия. В свою очередь они бывают линейными, дырчатыми и оскольчатыми. Если линия перелома идёт под основанием черепа либо вблизи него, переломы называют суббазальными, или орбитальными. Орбитальные переломы, так как они расположены ближе к основанию черепа, по своему течению более тяжелы, чем суборбитальные.
(495) 506-61-01– где лучше оперировать головной мозг
ЗАПРОС в КЛИНИКУ
Источник
Об образовании ложного сустава свидетельствуют ненормальная подвижность отломков нижней челюсти, отсутствие костной мозоли и образование на концах отломков компактной пластинки, закрывающей костномозговые полости, спустя 3-4 недели после перелома.
Причины образования ложного сустава
Общие:заболевания, снижающие реактивность организма и нарушающие репаративные процессы в кости (туберкулез, гипоавитаминозы, дистрофии, сосудистые заболевания, нарушения обмена веществ, болезни желез внутренней секреции). Местные:
Несвоевременное вправление отломков, недостаточная иммобилизация или рано снятые шины;
Обширные разрывы мягких тканей и внедрение их между отломками; Переломы челюстей с дефектом костной ткани более 2 см; Отслоение надкостницы на большом протяжении челюсти; У , Травматический остеомиелит челюсти.
Классификация ложных суставов нижней челюсти I. По И.М. Оксману(по локализации повреждения, по количеству зубов на отломках и по величине дефекта кости):
1. Оба фрагмента имеют 3-4 зуба:
А) с дефектом челюсти до 2 см; Б) с дефектом челюсти более 2 см.
2. Оба фрагмента имеют по 1 -2 зуба.
3. Дефекты нижней челюсти с беззубыми фрагментами:
А) с одним беззубым фрагментом; Б) с двумя беззубыми фрагментами.
4. Двусторонний дефект нижней челюсти:
А) при наличии зубов на среднем фрагменте, но при отсутствии зубов на боковых отломках;
Б) при наличии зубов на боковых отломках и при отсутствии зубов на среднем.
П. По В.Ю.Курляндскому
1. Несросшиеся переломы в пределах зубного ряда при наличии зубов на отломках;
2. Несросшиеся переломы в пределах зубного ряда при наличии беззубых отломков;
3. Несросшиеся переломы за зубным рядом.
Клиника
Образование ложного сустава нижней челюсти вызывает серьезные мор-фо-функциональные нарушения зубочелюстной системы.
Нарушается откусывание и пережевывание пищи, глотание, речь.
Изменен внешний вид больного.
Нарушается функция жевательных мышц и височно-нижнечелюст-
ных суставов.
Леченые
Лечение несросшихся переломов нижней челюсти должно быть хирургическим. Проводится костная пластика и последующее протезирование зубного ряда. Протезирование дефектов зубного ряда без восстановления целостности кости осуществляется только при отсутствии показаний к операции или при отказе больного от хирургического вмешательства.
Основной принцип протезированиябольных с ложным суставом нижней челюсти — части протеза, располагающиеся на отломках челюсти, соединяются подвижно и не должны препятствовать смещению отломков.
Выбор конструкции протезов определяется клинической картиной. Наличие на отломках достаточного количества зубов со здоровым пародон-том, незначительной подвижности отломков челюсти, их правильного положения позволяет применять шарнирные мостовидные протезы.
Небольшое число зубов на челюсти, значительная амплитуда смещения отломков, нарушение соотношения зубных рядов, локализация ложного сустава в боковом отделе нижней челюсти является показанием для протезирования съемным пластиночным протезом с шарнирнымсоединением его частей.
Для соединения частей протезов при ложном суставе применяются различные шарниры (И.М. Оксман, С.И. Гаврилов, В.Ю. Курляндский, З.В. Конн, Б.Р. Ванштейн) (рис.15).
Рис.15. Шарнирные протезы при ложных суставах нижней челюсти:
А – односуставной; б – двусуставной по Оксману; в – шарнирный по Гаврилову
Ложный сустав при дефекте тела нижней челюсти и изменении положения отломков сочетается с нарушениями окклюзии. При подобной клинической картине применяются съемные пластиночные протезы с шарнирами и двойным рядом зубов.
Ответы иа экзаменационные вопросъг
II часть
ВОПРОС 9
Микростомия. Этиопатогенез. Особенности протезирования больных
Сужение ротовой щели (микростомия) образуется в результате ранения приротовой области, при операциях по поводу опухолей, ожогов лица, а также при системной склеродермии и туберкулезной волчанке.
Сужение ротовой щели приводит к ограничению открывания рта, нарушению приема пищи и речи. Долго существующие келоидные рубцы вызывают деформацию зубных рядов и обезображивают лицо пациентов, что в свою очередь приводит к изменению их психики. Все это затрудняет выбор конструкции и проведение ортопедических манипуляций. Врачу может быть трудно установить психологический контакт с больными.
“Применяемые конструкции должны быть минимальных размеров и максимально удобны.
В первую очередь необходимо выяснить возможность расширения ротовой щели оперативным путем, однако, хирургическое вмешательство не всегда возможно (возраст больного, общее состояние, системная склеродермия, туберкулезная волчанка).
Протезирование несъемными протезамидефектов коронок зубов и частичной потери зубов в боковых отделах зубных рядов связано с трудностями в проведении местного обезболивания и препарирования зубов под коронки. Иногда мостовидные протезы изготовить невозможно.
Снятие оттиска у больных с микростомией также затруднено вследствие потери эластичности мягких тканей, окружающих ротовую щель. Кроме того, у некоторых больных микростомия сочетается с дефектом альвеолярного отростка или с контрактурой нижней челюсти.
Съемные протезыизготавливаются с уменьшенным базисом, лучше с литым металлическим. Методика снятия оттиска отличается от обычной. Выбор методики зависит от величины сужения ротовой щели. Оттиск можно получить детской стандартной ложкой или обычной стандартной ложкой, распиленной на две части. Оттиски снимаются с правой и с левой сторон отдельно, затем составляется и отливается модель. Базис тоже изготавливается отдельно для каждой половины челюсти. Иногда половинки протеза соединяются протакрилом прямо во рту. Лучше всего сформировать в полости рта индивидуальную ложку из воска, заменить последний на пластмассу и снять оттиск силиконовым материалом.
При фиксированной межальвеолярной высоте центральная окклюзияопределяется гипсовым способом. В полость рта вводят валик из густо замешанного гипса и просят больного сомкнуть зубы. По отпечаткам на гипсе составляют модели. При нефиксированной межальвеолярной высоте центральное соотношение челюстей определяется с помощью прикусных валиков и шаблонов из термопластической массы.
При значительной микростомии и дефектах альвеолярного отростка иногда применяют разборные или шарнирные протезы. Однако ввиду сложности конструкции их следует избегать.
Клиническая картина и лечение
БОЛЬНЫХ С ЧАСТИЧНОЙ ПОТЕРЕЙ ЗУБОВ
ВОПРОС 1 Клиническая картина (морфологические и функциональные
Нарушения) при частичной потере зубов. Задачи ее
Ортопедического лечения. Зубной протез как лечебное и
Профилактическое средство
Ведущими симптомами в клинической картине потери зубов являются:
1) нарушение непрерывности зубного ряда, т.е. образование дефекта;
2) появление двух групп зубов: сохранившей антагонистов (функционирующая группа) и утратившей их (нефункционирующая группа);
3) функциональная перегрузка отдельных групп зубов;
4) деформация зубных рядов;
5) нарушение функции жевания, речи и эстетических норм;
6) нарушение деятельности височно-нижнечелюстного сустава и жева- , тельных мышц.
Нарушение непрерывности зубного ряда
Дефекты могут быть включенные и концевые. Первые в свою очередь могут быть расположены в переднем, боковом или переднебоковом отделах зубного ряда.
Задачи ортопедического лечения при частичной потере зубов см.вопрос 9 раздел 9.
Зубной протез как лечебное и профилактическое средство
При частичной потере зубов протезы не только восстанавливают утраченную функцию жевания, улучшают внешний вид больного, нормализуют речь, устраняют функциональную перегрузку пародонта и височно-нижне-челюстных суставов и нормализуют деятельность жевательных мышц, но и предупреждают дальнейшее разрушение жевательного аппарата.
ВОПРОС 2
Источник