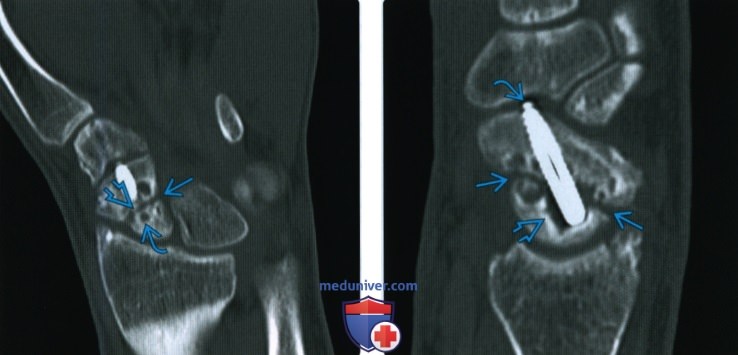
Как описать рентгенограмму перелома кости
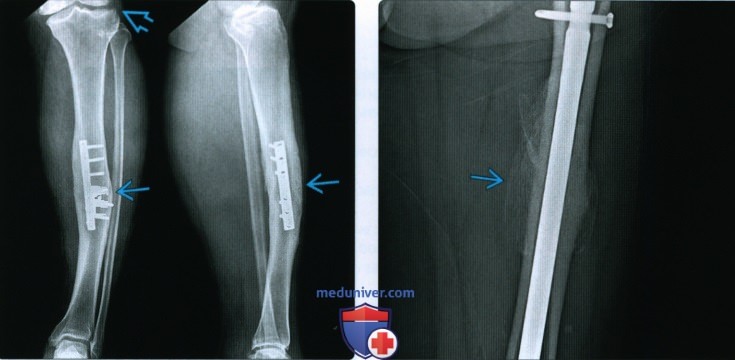
Рентгенограмма, КТ, МРТ при срастании перелома костиа) Определения: • Клиническое срастание: достаточный рост кости поперечно перелому независимо от рентгенологического закрытия линии перелома с восстановлением исходной функции: • Рентгенологическое срастание: костная мозоль соединяет линию перелома, объединяя фрагменты; мозоль такой же плотности или почти такой же плотности, что и нормальная кость: • Несрастание: костные отломки не соединились за счет зрелой кости и процесс срастания остановился • Замедленное срастание: отсутствие клинического или рентгенологического срастания в течение ожидаемого периода времени, но соответствующее лечение может привести к максимальному срастанию перелома • Псевдоартроз: ложный сустав, который может образоваться при условии несрастания, препятствующий дальнейшему срастанию, пока не будет удалена синовиальная ткань • Неправильное срастание: костные отломки срастаются под углом и/или с вращением поперечно перелому, с изменением длины конечности или неконгруэнтностью сустава, которая функционально или косметически неприемлема • Остеосинтез: процесс усиления срастания перелома за счет хирургической фиксации в некоторых случаях с добавлением костного трансплантата или других ускорителей б) Визуализация срастания перелома кости: 1. Общая характеристика:
2. Рентгенологические данные:
3. КТ: 4. МРТ: 5. Рекомендации по визуализации: в) Дифференциальная диагностика: 1. Фиброзное срастание: г) Патология. Стадирование, градации и классификация: д) Клинические особенности срастания перелома: 1. Демография: 2. Течение и прогноз: 3. Лечение: е) Диагностчиеская памятка: ж) Список использованной литературы: – Также рекомендуем “Признаки патологического перелома кости” Редактор: Искандер Милевски. Дата публикации: 22.9.2020 |
Источник
Начинающему рентгенологу. Травматология.
Справка.
Травматологи – крайне ревнивые существа.
Ареол обитания они защищают зубами и когтями, и у них есть страшные инструменты – бойся травматологов, коллега-рентгенолог!
Никто не застрахован от перелома, а они могут и отомстить!
Не касаюсь разговора об обоснованности направлений, что подчас пациенту направление на рентгенографию пишет медсестра приёмного отделения, а врач его и не смотрел (на операции или спит – неважно), что без подписи врача вообще нельзя выполнять рентгенографию, тем более детям… Это предмет другого разговора, кому интересно. Но не тут, плиз). И диагноз порой вместо “перелом II пястной кости” написан как “травма” – тоже имеет место быть, селявишечка. Речь о другом.
Советы для тех, кто начинает, но имеет представление о рентгеновских лучах, умеет отличить снимок черепа и таза. Советы без претензию на истину в последней инстанции. Немного опыта и уже набитых шишек в помощь тем, кто предпочитает учиться на чужих ошибках. И всё написанное – сплошь ИМХО!
1. Знание нормальной анатомии и вариантов нормы.
Можно долго и упорно считать переломом нормальный вариант развития кости, переругаться c клиницистами, а в результате долго краснеть и объяснять, что типа я не знала… Личный опыт)).
Атласов анатомии и рентгеновской анатомии много и на любой вкус, анатомические варианты можно посмотреть здесь:
https://mariorad.com/lectures/mskexpert/data/html/ch_101.html
Книги Рейнберга, Косинской, Майковой-Строгановой учить бесполезно. Кто прочитал – молодец, кто понял – умница, кто запомнил, где и что можно найти – гений.
Статью из книги С.А.Рейнберга РЕНТГЕНОДИАГНОСТИКА ЗАБОЛЕВАНИЙ КОСТЕЙ И СУСТАВОВ https://xray1.nm.ru/book/kosti/1-7.html читать раз в год, каждый раз удивляясь новому, раньше не читанному…
2. Знание рентгеновских укладок.
Атлас укладок стоит изучить и требовать с лаборанта соответствия (исключения всегда есть, переломы связаны с болью и прочее – тут сами решаете, насколько быть принципиальными и требовательными). Если лаборант выполняет снимки в классических укладках нормального качества, если знает, что при травме надколенника снимки коленного сустава делаются в передней прямой укладке и аксиально, если такое реально; что переломы рёбер лучше видны в косых укладках 10-150 (но не 45!) к кассете, что все крупные суставы следует снимать в 2-х проекциях, в том числе тазобедренные и плечевые, что изолированный перелом дистальной трети локтевой кости – редкость и надо доснять локтевой сустав, что голень при первичном обращении надо снимать с коленным и голеностопным суставами, а еще куча мелких нюансов – то Вам повезло.
3. Требования травматологов.
Прежде, чем описывать снимки по травме, подымите седалищные бугры и снесите их на консилиум. Рентгенолог, описывающий снимки 1)в городской поликлинике, 2)в стационаре с общим профилем или с крупным травматологическим отделением, выполняющим остеосинтез и протезирование, 3) в НИИ травматологии – небольшая, но разница есть. Есть разница к требованию по протоколу и технической стороне дела. А потому консультироваться с клиницистами придётся поначалу часто, что не умаляет ни гордости, ни умений, а надо для дела.
Обычно хирургу описание снимков рентгенологом нужно для записи в истории, чтоб задокументировать травму или её отсутствие, для прокурора/страховой компании. Большинство травматологов очень неплохо сами читают снимки. Кроме того, они чаще видят пациента и знают, где что болит и где что хрустит.
Если Вы не видите перелома, а хирург считает, что он есть, пересмотрите еще раз снимки. Фраза “клиника на первом месте” считается дежурной у травматолога в разговоре с рентгенологом, это нормально. Ответной должна быть одна из фраз “у каждого метода есть ограничения”, “давайте сделаем снимок в спец.укладке/сравнительный”, “я не вижу перелома, я так и написал” – выбор фраз индивидуален для каждого случая расхождения клиники и рентгеновского заключения. При вынужденном уходе в рентгеновский штопор принципиальности, предложите клиницисту отметить письменно в истории/карте несогласие с мнением рентгенолога и назначить консультацию зав.рентгенологическим (диагностическим) отделением.
4. Описание снимков.
Рентгенологу необходимо помнить, что снимок есть отражение данной конечности или иной части скелета в данном положении в данный сиюсекундный момент времени, и что через минуту положение руки-ноги изменится и всё сдвинется, развернётся и угол поменяется, и смещение тоже не останется фиксированным.
Следует отмечать в протоколе следующие моменты:
– скурпулёзно описать, что именно снято на плёнке: средняя и нижняя треть такой-то кости с таким-то суставом; кисть, запятье (именно, а не лучезапястный, как заказано), пальцы, какие рёбра; отметить атипичность укладки; отметить фиксированное вынужденное положение конечности; в гипсе; динамическая нерезкость; засветка плёнки, артефакты плёнки; фиксирующие устройства; инородные тела; состояние после остеосинтеза такими-то железяками или состояние после протезирования;
– есть ли перелом : да, нет, не знаю (подозрение на перелом там-то – рекомендовано дообследование: снимки в спец.укладках, тангенциальные, сравнительные по показаниям; а написав в рекомендации фразу “по назначению лечащего врача”, вы оставляете на усмотрение хирурга необходимость дообследования в соответствии с клиникой);
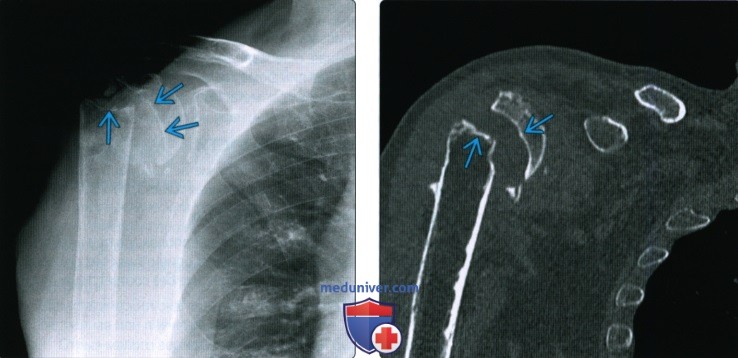
– какой есть перелом: линейный [продольный, поперечный, косой]; винтообразный; V-, Y-, Л- или T-образный; оскольчатый, вколоченный, импрессионный, депрессионный; внутрисуставной;
– изменена ли ось конечности (спросить у травматологов, как описывать: куда открыт угол или куда направлен угол деформации – я пишу угол открыт) и на сколько градусов
– какое смещение. Расписывать в миллиметрах кнаружи, в миллиметрах каудально и в какой плоскости – кому оно надо?! Смещение всегда бывает при полном переломе. Если есть полный перелом, а смещения типа нет, то пишите “практически без смещения” – это грамотно и верно с любой точки зрения. Про кости носа грамотно писать “в сагиттальной плоскости” . С точки зрения функциональности конечности, отмечаете смещение на ширину кортикала, на 1/4 ширины диафиза, 1/3 ширины диафиза, на половину ширины диафиза, на ширину диафиза или более – тогда уже в сантиметрах. Всегда отмечаете расхождение или захождение отломков в сантиметрах. При травмах тазобедренных суставов желателен снимок таза с обоими суставами на одной плёнке для оценки длины конечностей (укорочение на … см по костным опорным точкам – нижние края крестцово-подвздошных сочленений, верхние точки вертелов, фигура “слезы” и др)
– не пишите “удовлетворительное/неудовлетворительное состояние отломков“!!! Во-первых, для детей и взрослых оно сильно разнится… Во-вторых, углы и степени смещения для каждого отдела скелета свои, нужно учитывать функциональность конечности, правша или левша, пианист или дворник и кучу факторов. Так что если Вы не травматолог + рентгенолог по совместительству, не стоит быть столь самоуверенными;
– контроль. Не имея предыдущих снимков, даёте описательную картину и фразу: “без предыдущих снимков судить о динамике не представляется возможным”. Имея архив, достаточно написать: по сравнению с …. (дата)
–смещение уменьшилось до …/увеличилось;
–ось сохранена/угловое смещение в градусах;
–захождение устранено/уменьшилось до …/сохраняется;
–диастаз устранен, уменьшился до …/сохраняется;
–подвывих сохраняется/уменьшился/устранен.
Если изменений не видите, пишете, что динамики нет.
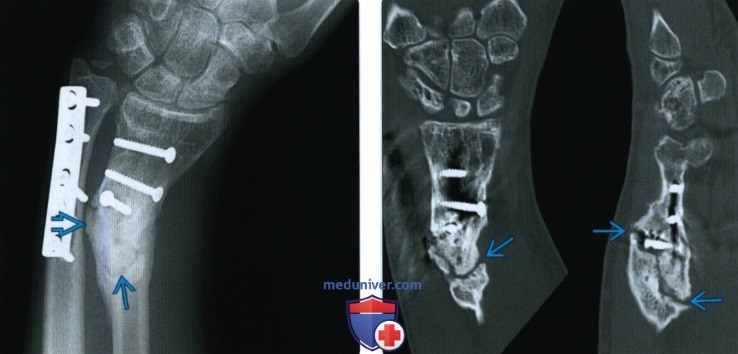
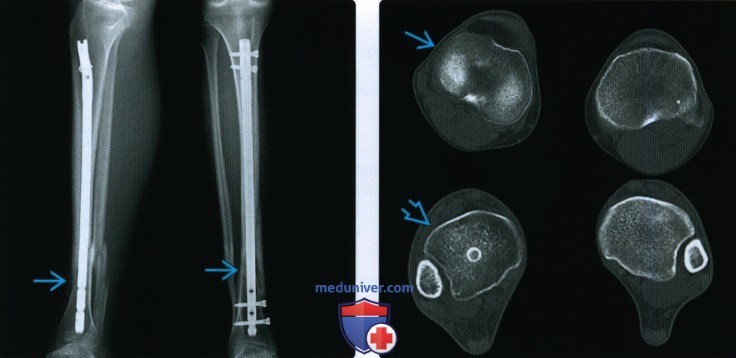
– состояние после остеосинтеза и протезирования. Потратьте время на изучение железяк: перфорированных пластин, винтов, интрамедуллярных стержней, спиц, фиксирующих болтов с гайками и без, Т-образных пластин и прочее, забейте в папку закладок браузера несколько ссылок на первое время (англоязычные ссылки открывать в браузере Гугл хром с автопереводчиком)
https://mariorad.com/lectures/mskexpert/data/html/app_2.html
https://mariorad.com/lectures/mskexpert/data/html/ch_120.html
https://www.radiologyassistant.nl/en/p431c8258e7ac3/hip-total-hip-arthroplasty.html
https://www.spinesurgery.ru/netcat_files/383/271/h_318d256169a5eaf2eb941399f3f99914
https://www.spineinfo.ru/infosources/case/cases_25.html
https://www.orthopedicsurgery.ru/prosthesisintervertebraldisks/
В протоколе отражать перелом, состояние после остеосинтеза какой кости, чем, ось, деформацию, смещение отломков, нарушение плотности прилегания пластины к кости.
И никакие снимки с железяками не оценивайте без предыдущих рентгенограмм. Описываете консолидированный/неконсолидированный перелом, ось, состояние после МОС или ТЭП, какими железяками и всё.
Вроде бы хватит для начала)).
Несколько полезных ссылок:
https://www.radiologyassistant.nl/en/p42037085786a0/bmusculoskeletal-indexb.html
https://mariorad.com/lectures/mskexpert/data/html/app_1.html
https://mariorad.com/lectures/mskexpert/data/html/ch_38.html
https://mariorad.com/lectures/mskexpert/data/html/app_4.html
https://mariorad.com/lectures/mskexpert/data/html/app_5.html
https://translate.googleusercontent.com/translate_c?hl=ru&langpair=en%7Cru&rurl=translate.google.ru&twu=1&u=https://radiographics.rsna.org/content/24/4/1009.full&usg=ALkJrhitWlaUuSOG_ySNHFvRyLionOANaw
https://www.medbor.ru/metodika_i_tehnika_polucheniya_rentgenovskog/konechnosti/
Источник