Эпифизарные или внутрисуставные переломы
Переломы: общие сведения
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Переломы (fractura) — механическое повреждение костей с нарушением их целостности. Повторные переломы в этом же месте называются рефрактурой. Симптомами переломов служат боль, отек, кровоизлияния, крепитация, деформация и нарушение функции конечности. К осложнениям переломов относятся жировая эмболия, компартмент-синдром, повреждения нервов, инфекция. Диагноз основывается на клинических признаках и во многих случаях на данных рентгенографии. Лечение включает обезболивание, иммобилизацию, при необходимости хирургическое вмешательство.
В большинстве случаев перелом — результат однократного значительного силового воздействия на нормальную, в целом, кость. Патологические переломы — результат среднего или минимального силового воздействия на кость, ослабленную онкологическим или другим заболеванием. Стрессовые переломы (например, переломы плюсневых костей) возникают из-за постоянно повторяющегося внешнего воздействия на определенный участок костной ткани.
[1], [2], [3]
Патофизиология перелома
При нормальном уровне Са и витамина D и здоровой костной ткани переломы заживают в течение недель или месяцев путем ремоделирования: новая ткань (костная мозоль) образуется в течение недель, кость приобретает новую форму с различной скоростью: в течение первых недель или месяцев. И, наконец, для полноценного ремоделирования кости необходимо постепенное восстановление нормальных движений смежных суставов. Однако ремоделирование может нарушиться, при внешнем силовом воздействии или преждевременно начатом движении в суставах возможен повторный перелом, обычно требующий повторной иммобилизации.
Тяжелые осложнения не характерны. Повреждения артерий возможны в некоторых случаях при закрытых надмыщелковых переломах плечевой кости и бедренной кости, но редки при других закрытых переломах. Возможно развитие компартмент-синдрома или повреждения нервов. Открытые переломы предрасполагают к инфицированию кости, трудно поддающемуся лечению. При переломах длинных трубчатых костей возможен выброс достаточного количества жира (и других компонентов костного мозга) и попадание жировых эмболов по венам в легкие с развитием респираторных осложнений. Внутрисуставные переломы сопровождаются повреждением суставного хряща. Неровности на суставной поверхности могут трансформироваться в рубцы с развитием остеоартрита и нарушением подвижности сустава.
Как проявляются переломы?
Боль обычно средней выраженности. В течение нескольких часов нарастает отек. Оба этих признака постепенно ослабевают после 12-48 ч. Усиление боли позднее этого периода времени дает основания думать о развитии компартмент-синдрома. Другими симптомами могут быть болезненность кости при пальпации, кровоподтеки, сниженная или патологическая подвижность, крепитация и деформация.
Пациента с признаками перелома обследуют на наличие ишемии, компартмент-синдрома, повреждения нервов. Если рядом с переломом есть рана мягких тканей, перелом считают открытым. Перелом диагностируют при помощи визуализирующих методов, начиная с прямой рентгенографии. Если линия перелома неочевидна, исследуют плотность кости, структуру трабекул и кортикальной пластинки на наличие мелких признаков перелома. Если при серьезных подозрениях на перелом на рентгенограмме его не видно, или для выбора лечения нужны дополнительные детали, выполняют МРТ или КГ. Некоторые эксперты рекомендуют исследовать и суставы дистальнее и проксимальнее перелома.
Рентгенологические проявления переломов можно точно описать пятью определениями:
- тип линии перелома;
- ее локализация;
- угол;
- смещение;
- открытый или закрытый переломы.
По локализации переломы подразделяют на переломы головки (возможно с вовлечением суставной поверхности), шейки и диафизарные переломы (проксимальной, средней и дистальной третей).
Классификация переломов
Принята рабочая классификация: переломов, которая включает в себя несколько позиций.
- По происхождению переломы делят на травматические, образующиеся при приложении силы, превышающей прочность кости; и патологические, возникающие при приложении незначительных нагрузок на дегенеративно измененную кость (при опухолях кости, остеомиелитах, кистозной дисплазии и др.).
- По состоянию кожных покровов они делятся на закрытые, когда кожа не повреждена или имеются ссадины кожи; и открытые, когда в области, перелома имеется рана.
- По уровню перелома различают: эпифизарные (внутрисуставные); метафизарные (в гумозной части); и диафизарные переломы.
- По линии перелома они делятся на поперечные (возникают при прямом ударе, поэтому их еще называют бамперными); косые (вследствие излома при одном из фиксированных концов конечности); спиральные (излом происходит при фиксированном конце сегмента, чаще стопы, с поворотом тела по оси); продольные (при падении с высоты до 3 м на выпрямленную конечность); «Т»-образные (при падении с большей высоты, когда происходит не только продольное расщепление кости, но и поперечный перелом); линейные (при переломах плоских костей, например, черепа, грудины); вдавленные (при переломах костей черепа с внедрением фрагмента в полость черепа); компрессионные (при переломах позвонков с клиновидной деформацией) и другие, в том числе «авторские» (Мальгеня; ЛеФора, Потта и т.д.);
- По виду смещения отломков. При правильной оси кости и расстоянии между костными отломками до 5 мм, перелом считается несмещенным (так как это идеальное растояние для сращения). При отсутствии этих условий может отмечаться четыре вида смещения (чаще они сочетаются): по длине, по ширине, под углом по оси (ротационные).
- По количеству. Переломы делятся на изолированные в области одного сегмента тела и множественные — в нескольких сегментах тела (например, бедро и голень, таз и позвоночник и др.). По отношению к одной кости, переломы могут быть: одиночные, двойные, тройные и множественные (они расцениваются как раздроблённый перелом).
- По осложнениям переломы делятся на не осложненные, протекающие в виде местного процесса, и осложнённые. К осложнениям переломов относятся: шок, кровопотеря (например, при переломе бедра или таза кровопотеря составляет 1-2 литра с формированием забрюшинной гематомы), открытые переломы, повреждения нервно-сосудистого ствола с разрывом или ущемлением в области костных отломков, множественные и сочетанные переломы, повреждения внутренних органов, комбинированные повреждения, переломовывих.
- У детей могут формироваться две специфичные формы переломов, развивающиеся вследствие неполного формирования и гибкости кости.
Поднадкостничные переломы (типа «зеленой веточки») без анатомического нарушения надкостницы — относятся к категории самых легких, так как срастаются за 2-3 недели.
Остеоэпифизиолизы — переломы с отрывом в ростковой зоне (чаще плечо и предплечье в области локтевого сустава) — наиболее тяжелые переломы, так как происходит асептическак некротизация головки кости и прекращается рост в ростковой зоне. Клиника и диагностика переломов
Патологические переломы, вызванные злокачественными опухолями, отличаются безболезненностью, при наличии всех остальных симптомов.
Для переломов, так же как и для других травм, свойственны основные симптомы: боль (но она очень резкая), усиливающаяся при попытке движения или нагрузки; что определяет развитие болевой контрактуры (нарушение функции конечности) и симптома приведения (пострадавший непроизвольно пытается ограничить движения, прижимая травмированный сегмент к туловищу или другой неповрежденной конечности); отек и кровоподтек (но выраженность их значительнее, чем при других закрытых травмах).
Для переломов характерны следующие специфические симптомы: порочное положение конечности, патологическая подвижность, костная крепитация при пальпации зоны перелома. Специально эти симптомы не вызывают из-за возможности развития осложнений, шока, агрессивной реакции пострадавшего. Но если они видимы на глаз или определяются осторожнейшей пальпацией, диагноз несомненный.
Только в сомнительных случаях могут применяться методы: тракции (осторожное растягивание травмированного сегмента) или компрессии (легкое сдавливание сегмента конечности по оси кости). Резкое усиление боли является признаком вероятного перелома. Для переломов позвоночника и таза характерен симптом прилипшей пятки (пострадавший не может оторвать ногу от постели). Для переломов ребер характерно отставание грудной клетки в акте дыхания, боль и затруднение при кашле.
Пострадавшие с явной клиникой переломов или в сомнительных случаях должны быть доставлены в приемные отделения стационаров или полностью оборудованные травмпункты (в последнее время травмпункты, расположенные в приспособленных помещениях и не имеющие возможности оказания неотложной помощи травматологическим больным на должном уровне, переведены на режим реабилитации пострадавших).
На госпитальном уровне травматологом в обязательном порядке должны быть, выполнены следующие мероприятия; обезболивание перелома, рентгенологическая диагностика и документирование, репозиция и лечебная иммобилизация.
[4], [5], [6], [7], [8], [9]
Некторые виды переломов
Стрессовый перелом
Небольшие переломы, возникающие в результате повторяющегося силового воздействия. Чаще всего их наблюдают в плюсневых костях (обычно у бегунов), реже в малоберцовой и большеберцовой костях. Симптомы включают постепенное развитие перемежающейся боли, интенсивность которой нарастает параллельно с нагрузкой и в конечном итоге становится постоянной. Иногда возможен отек. При осмотре обнаруживают локальную боль в кости. Выполняют рентгенографию, но в начале результат может быть ложноотрицательным. Многие такие переломы лечат предположительно, а рентгенографию повторяют через 1-2 нед, когда костная мозоль может стать видимой. Лечение включает покой, возвышенное положение конечности, анальгетики и в некоторых случаях иммобилизацию. МРТ или КТ показаны в редких случаях.
Эпифизеолизы
Костная ткань растет в длину за счет зон роста или ростковой пластинки (эпифиз), которая ограничена метафизом (проксимально) и эпифизом (дистально). Возраст, когда происходит закрытие зоны роста и прекращается рост кости, варьирует в зависимости от вида кости, но ростковая пластинка во всех костях исчезает с окончанием полового созревания.
Зона роста представляет самую слабую часть кости и при силовом воздействии обычно ломается в первую очередь. Переломы зоны роста классифицируют по системе Салтера-Харриса (Salter-Har-ris). Нарушение роста в будущем характерно для III, IV и V типов и не типично для I и II типов роста.
Тип I представляет собой полный отрыв ростковой пластинки от метафиза со смещением или без. Тип II встречается чаще всего, линия перелома ростковой пластинки переходит на метафиз кости с образование метафизарного шипа, иногда очень маленького. Тип III — внутрисуставной перелом эпифиза. Тип IV — сочетание внутрисуставного перелома эпифиза с переломом метафизарного отдела кости. Тип V встречается реже других типов, представляет собой компрессионный перелом ростковой пластины.
Перелом пластинки роста следует заподозрить у ребенка при локальной болезненности в этой зоне. Эти переломы клинически отличаются от ушибов с циркулярным характером боли. При переломах I и V типов рентгенограммы могут быть нормальными. В этом случае такие переломы иногда можно дифференцировать по механизму травмы
[10], [11], [12], [13]
Рентгенодиагностика переломов
При явных признаках перелома, и в сомнительных случаях, рентгенологическое, исследование должно быть проведено в обязательном порядке, так как рентгенограмма является юридическим документом, подтверждающим наличие перелома.
Для определения вида смещения костных отломков, рентгенография должна проводиться минимум в двух проекциях. В случаях переломов сегментов с мелкими костями (кисть, лучезапястный сустав, стопа и, голеностопный сустав, шейный отдел позвоночника) рентгенографию проводят в трех проекциях. Рентгенограммы при наличии перелома выдают на руки пострадавшему или хранят в архиве ЛПУ пожизненно.
Описание рентгенограмм проводят по определенной схеме:
- дата рентгенографии и номер рентгенограммы (для документирования динамики исследований, так как каждому пострадавшему обычно проводят 4-6 исследований, для контроля за стоянием отломков и процессом сращения перелома);
- указывается анатомический сегмент, отраженный на рентгенограмме, и количество проекций;
- при наличии перелома: указывается его локализация и вид — уровень, линия перелома, смещение костных отломков;
- дают рентгенологическое заключение о диагнозе;
- в ходе процесса сращения переломов дают оценку стояния костных отломков и состояния костной мозоли.
Лечение перелома
Немедленное лечение включает обезболивание и, при подозрении на нестабильность или перелом длинных костей, шинирование. При открытом переломе необходима стерильная повязка, профилактика столбняка и антибиотики широкого спектра действия (например, сочетание цефалоспоринов II поколения и аминогликозидов).
При ротационном и/или угловом смещении и деформации показана репозиция. Исключение составляют диафизарные переломы у детей, при которых ремоделирование постепенно корректирует некоторые виды угловых смещений, а сопоставление костных отломков конец-в-конец может стимулировать рост кости, который затем может стать избыточным.
Хирургическое лечение может заключаться в фиксации костных отломков металлоконструкциями [открытая репозиция и внутренняя фиксация (ОРВФ)]. ОРВФ показана при:
- внутрисуставных переломах со смещением (для точного сопоставления суставных поверхностей);
- при определенных переломах, когда необходима более надежная фиксация костных отломков;
- при неэффективности закрытой репозиции;
- если линия перелома проходит через опухоль (нормального заживления кости в этой зоне не будет).
Поскольку ОРВФ обеспечивает структурную стабилизацию сразу после выполнения, чем облегчает раннюю мобилизацию пациента, метод показан в клинических случаях, когда длительная иммобилизация, необходимая для образования костной мозоли и ремоделирования, нежелательна (например, перелом шейки бедра). Хирургическое лечение необходимо при подозрении на повреждение крупных сосудов (с целью их восстановления), при открытых переломах (для промывания, санации и предупреждения инфекции) или после безуспешной попытки закрытой репозиции (для открытой репозиции и, в некоторых случаях, внутренней фиксации).
Независимо от того, требует перелом репозиции и/или операции или нет, обычно его иммобилизируют с захватом проксимально и дистально расположенных от него суставов. Обычно гипсовая повязка остается в течение недель или месяцев, но можно использовать и шины, особенно при переломах заживающих быстрее при ранней мобилизации. Лечение в домашних условиях включает такие поддерживающие меры, как покой, холод, давящую повязку и возвышенное положение конечности.
Пациенту разъясняют необходимость немедленно обратиться за помощью при появлении признаков компартмент-синдрома.
Реабилитационная терапия
Восстановительное лечение переломов (реабилитацию), после проведенной репозиции и иммобилизации может проводить и хирург. Оно должно начинаться как можно раньше. При качественной репозиции, основное направление реабилитационных мероприятий включает: накопление солей кальция в зоне перелома (назначение препаратов кальция, а также средств, стимулирующих его усвоение: метандростенолон и метилурацил; локально можно использовать электрофорез хлористого кальция); и улучшение в этой зоне микроциркуляции применением микроволновой терапии или магнитотерапии. При наличии сопутствующих заболеваний Сосудов конечностей в обязательном порядке должно проводиться их комплексное лечение, так как травма сама по себе вызывает их обострение, а снижение кровотока приводит к замедлению сращения перелома.
После снятия иммобилизации должна проводиться разработка суставов и восстановление трофики мышц. Это проводится методом пассивной и активной лечебной физкультуры, массажем, разработкой движений в суставе «через боль и слезы». Значительно облегчается разработка в теплой воде с солью (1 ст. ложка на стакан воды). Эффективны ванны с различными солями, лучше морскими, гидромассаж от кончиков пальцев к центру, применение грязей; лучше раповых с йодом, серой или радоном, магнитотерапии. При отсутствии металлических конструкций можно использовать микроволновую терапию и электрофорез с йодистым калием, лидазой или ронидазой. При контрактурах можно использовать фонофорез препаратов гиалуронидазы, но с большой осторожностью, так как прслеультразвукадругие методы физиотерапии противопоказаны в течение полугода. Только полное восстановление функции конечности является показанием для закрытия больничного листа. При развитии осложнений или неэффективности реабилитационных мероприятий пострадавшего оформляют на инвалидность.
Источник статьи: https://ilive.com.ua/health/perelomy-obshchie-svedeniya_108121i15958.html
Источник
Эпифизеолиз – это нарушение целостности кости по линии, которая полностью или частично проходит через хрящевую эпифизарную пластинку (зону роста). Возникает в детском возрасте, до закрытия ростковых зон. Проявляется отеком, болью и нарушением функции. Из-за неярко выраженной симптоматики может ошибочно расцениваться как ушиб. Диагностируется на основании анамнеза, данных объективного обследования, результатов рентгенографии, реже – МРТ и КТ. Лечение обычно консервативное – репозиция с последующей иммобилизацией. Реже осуществляется оперативная фиксация фрагментов.
Общие сведения
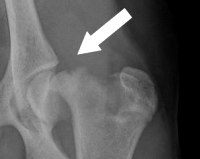
Эпифизеолиз (перелом Салтера-Харриса) – травматическое повреждение костей, которое развивается только у пациентов детского возраста в период продолжающегося роста скелета. Впервые был описан в 1963 году. Составляет около 15% от общего количества переломов у детей. Почти в половине случаев возникает в области лучезапястного и локтевого суставов. Мальчики страдают вдвое чаще девочек. Эпифизеолиз хорошо срастается, но поражение эпифизарной пластинки может повлечь за собой дальнейшее нарушение роста кости.

Эпифизеолиз
Причины эпифизеолиза
Причиной повреждения кости становятся бытовые и уличные травмы. Механизм аналогичен вывихам и надрывам связок у взрослых. Эпифизеолиз развивается при резком подворачивании ноги, переразгибании кисти, падении на локоть или плечо, резком рывке за руку, скручивании конечности по оси. Иногда провоцируется быстрым интенсивным сокращением мышц. Предрасполагающими факторами являются:
- Мужской пол. Более частое возникновение эпифизеолиза у мальчиков объясняется двумя обстоятельствами – повышенным уровнем двигательной активности и поздним закрытием ростковых зон по сравнению с девочками.
- Периоды быстрого роста. Неравномерность роста костей и мягких тканей, необходимость адаптации к быстро меняющимся пропорциям тела становятся причиной нескоординированности движений и повышают вероятность травм.
- Астеническое телосложение. Из-за недостаточной мышечной массы ростковые зоны детей-астеников испытывают более высокую нагрузку в сравнении с эпифизарными пластинками нормостеников.
- Травмоопасные виды спорта. Вероятность повреждения конечностей повышается при занятиях футболом, волейболом, гандболом, художественной гимнастикой, некоторыми видами легкой атлетики.
Определенную роль играют обменные расстройства, недостаточное питание и снижение иммунитета. Корреляция между риском развития эпифизеолиза и возрастом ребенка точно не установлена. Одни специалисты указывают, что по статистике большинство повреждений приходится на возраст 10-18 лет. Другие исследователи отмечают, что у маленьких детей травмы чаще остаются недиагностированными из-за смазанной клинической картины и отсутствия изменений на рентгенограммах.
Патогенез
Эпифизарная пластинка – зона гиалинового хряща, которая располагается почти на конце кости, между эпифизом и метафизом. Хрящ растет, а затем замещается костной тканью, что обуславливает рост костей в длину. При повреждении, превышающем прочностные характеристики и эластичность хряща, целостность эпифизарной пластинки нарушается, возникает эпифизеолиз, обычно – с переходом на костные структуры.
Эпифизеолизы развиваются только в тех местах, где капсула сустава крепится к эпифизу или к ростковой зоне – в лучезапястном, локтевом, плечевом и голеностопном суставе, нижней трети бедра. Если эпифизарная пластинка покрыта суставной капсулой, которая прикрепляется к метафизу – повреждение невозможно, поэтому эпифизеолизов верхней трети голени не бывает.
Классификация
Классическая классификация, составленная Салтером и Харрисом с учетом расположения линии перелома, включает пять видов эпифизеолиза:
- 1 тип (6% случаев) – линия располагается в зоне эпифизарной пластинки, не затрагивая эпифиз и метафиз.
- 2 тип (75% случаев) – повреждаются ростковая зона и метафиз, эпифиз остается интактным.
- 3 тип (8% случаев) – поражаются эпифизарная пластинка и эпифиз, метафиз остается интактным.
- 4 тип (10% случаев) – линия проходит через все три структуры: ростковую зону, метафиз и эпифиз.
- 5 тип (1% случаев) – ростковая пластинка сдавливается между метафизом и эпифизом с развитием компрессионного перелома.
Позже были описаны еще четыре типа эпифизеолиза, в том числе с периферическим расположением, вызывающим угловую деформацию, с повреждением надкостницы, с последующим возможным нарушением эндесмального или энхондрального остеогенеза. Эти типы имеют меньшее клиническое значение из-за малой распространенности.
Симптомы эпифизеолиза
После травмы ребенок жалуется на боль. При осмотре выявляется припухлость, покраснение и ограничение движений. При пальпации определяется болезненность в проекции повреждения. Эпифизеолизы не сопровождаются крепитацией отломков, патологическая подвижность отсутствует. Наличие смещения обуславливает деформацию (обычно – нерезко выраженную), при отсутствии смещения контуры сегмента не нарушаются.
Движения нередко ограничиваются незначительно, небольшой отек напоминает ушиб, поэтому родители не обращаются за медицинской помощью. Косвенным признаком эпифизеолиза является повышение температуры тела до 37-38°С из-за всасывания содержимого травматической гематомы в первые дни после травмы.
Осложнения
В отдельных случаях возможно развитие контрактуры Фолькмана, особенно – при преждевременном наложении циркулярной повязки. Основными отдаленными осложнениями эпифизеолизов являются нарушение дальнейшего роста кости и деформация ее суставного конца. В слабо выраженном варианте эти осложнения встречаются достаточно часто. Так, преждевременное исчезновение ростковой зоны с небольшим укорочением выявляется у 15-20% больных, перенесших эпифизеолиз лучевой кости.
Диагностика
Диагностика эпифизеолиза осуществляется детскими ортопедами, может представлять затруднения, особенно у детей младшего возраста. Это обуславливает необходимость настороженности при характерных травмах и важность проведения расширенного обследования при сомнительных результатах базовых исследований. План диагностических мероприятий включает:
- Физикальное обследование. Контуры конечности сохранены или незначительно изменены. При осмотре обнаруживается боль в зоне повреждения, усиливающаяся при попытке активных и пассивных движений. Функция конечности зачастую ограничена умеренно или даже незначительно. Крепитация и патологическая подвижность отсутствуют, поэтому данные признаки не проверяют, чтобы не усугублять страдания пациента.
- Рентгенография. У детей старшего возраста при 2 и 4 типах перелома на снимках просматривается фрагмент метафиза, выявляется смещение ядер окостенения в эпифизарной зоне. У пациентов младшей возрастной группы и больных с остальными типами переломов изменения отсутствуют или нерезко выражены, поэтому в сомнительных случаях выполняют сравнительные рентгенограммы обеих конечностей.
- КТ и МРТ. Не входят в базовую программу обследования, применяются для уточнения данных при неоднозначных результатах рентгеновских снимков или при необходимости оперативного лечения. Позволяют с более высокой достоверностью определять наличие и расположение перелома.
Дифференциальную диагностику эпифизеолизов проводят с ушибами. При различении основываются на данных визуализирующих исследований.
Лечение эпифизеолиза
Лечение в подавляющем большинстве случаев (более 90%) консервативное. При переломах дистальных сегментов без смещения или с небольшим смещением терапия осуществляется амбулаторно. Сложные травмы и повреждения проксимальных сегментов являются показаниями для госпитализации.
Консервативная терапия
Тактику лечения определяют в зависимости от локализации эпифизеолиза, наличия и характера смещения. Возможны:
- Иммобилизация. При переломах без смещения накладывают гипсовую лонгету с захватом двух соседних суставов. Гипс циркулируют не ранее, чем через неделю, чтобы избежать нарушений кровообращения.
- Репозиция. Проводится даже при наличии незначительного смещения. У детей дошкольного и младшего школьного возраста выполняется под наркозом, в остальных случаях возможна местная анестезия. В особо сложных случаях репозицию проводят под рентген-контролем. Затем накладывают гипс, лечение осуществляют по тем же принципам, что при эпифизеолизе без смещения.
- Вытяжение. Применяется очень редко, обычно – при повреждениях плечевой и бедренной костей. Детям до 3 лет накладывают лейкопластырное вытяжение, пациентам старшей возрастной группы – скелетное.
В ходе лечения производят периодические контрольные снимки. Больным назначают физиотерапевтические методики, ЛФК, массаж. Срок иммобилизации определяется локализацией эпифизеолиза.
Хирургическое лечение
Показаниями к операции являются повреждения с ротацией отломка или интерпозицией мягких тканей, открытые травмы, сохранение смещения после двух попыток закрытой репозиции, патологические переломы и неправильно сросшиеся переломы. При фиксации отломков используют простые устройства для остеосинтеза, не повреждающие хрящевую ткань ростковой зоны, обычно – спицы Киршнера. В послеоперационном периоде назначают анальгетики и антибиотики, проводят восстановительные мероприятия.
Прогноз
При своевременно начатом лечении и адекватном устранении смещения прогноз благоприятный. Отломки хорошо срастаются, функция конечности полностью восстанавливается. В отдаленном периоде возможно преждевременное закрытие зоны роста с незначительным (визуально незаметным, не нарушающим функции) укорочением конечности. При сохранении смещения, сложных переломах повышается вероятность деформаций и значимых укорочений.
Профилактика
Первичная профилактика включает в себя предупреждение бытового и уличного детского травматизма, составление продуманных программ тренировок и постоянное наблюдение тренера за детьми, занимающимися спортом. Предупреждение отдаленных последствий заключается в повышенном внимании при обследовании пациентов с подозрением на эпифизеолиз, тщательной коррекции положения отломков, регулярном рентгенологическом контроле, обязательной реабилитации.
Источник
