Энофтальм при переломе орбиты

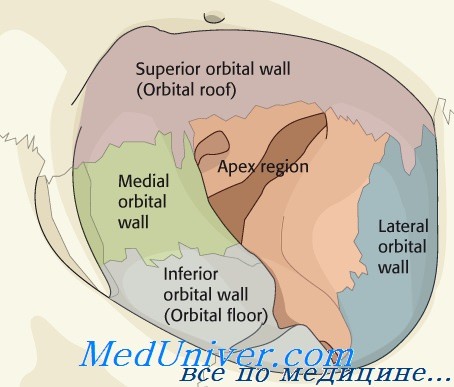
Перелом нижней стенки орбиты: причины, диагностика, лечениеПерелом нижней стенки орбиты — самая частая локализация. Он возникает в результате удара по глазному яблоку или по краю орбиты. При многих повреждениях развиваются лишь отёк и экхимоз тканей орбиты. При переломах с ущемлением мягких тканей и сохранением диплопии или при обширных переломах с развитием энофтальма требуется проведение оперативной коррекции. Эпидемиология и этиология: Анамнез. Травма, нанесённая кулаком, пальцами, локтем, удар мячом и др. Часто после неё пациент жалуется на двоение, реже — на отёк орбиты вследствие развития её эмфиземы. Внешний вид перелома нижней стенки орбиты. Отёк и экхимоз орбиты различной степени выраженности. Наиболее частые симптомы — инфраорбитальная гипестезия и ограничение подвижности глазного яблока с развитием двоения. При обширных переломах после исчезновения отёка тканей орбиты развивается энофтальм. Кроме того, признаком перелома считают крепитацию.
Визуализация перелома нижней стенки орбиты. При КТ обнаруживают перелом нижней стенки орбиты, часто с наличием крови в синусе. При небольших переломах часто происходит ущемление мягких тканей (например, тканей, окружающих нижнюю прямую мышцу; сама мышца ущемляется очень редко). МРТ недостаточно информативна. Особые случаи. У детей при переломе нижней стенки орбиты экхимоз иногда отсутствует, но возможно тяжёлое ущемление нижней прямой мышцы, возникновение тошноты и рвоты. Таких пациентов очень сложно обследовать. Следует провести освобождение ущемлённой мышцы в течение 24-48 ч, поскольку позже развивается её ишемия. Лечение перелома нижней стенки орбиты. При развитии функциональной диплопии, не разрешающейся после исчезновения отёка, требуется проведение реконструкции открытым доступом. При переломах, охватывающих более половины нижней стенки орбиты, развивается выраженный энофтальм, в связи с чем также рекомендуют выполнение реконструктивной операции в течение 2 нед после травмы. При восстановлении стенок орбиты в большинстве случаев устанавливают различные имплантаты. Прогноз. Хороший, если восстановление проведено в течение 2 нед. У некоторых пациентов обнаруживают прямое повреждение нерва или мышцы, при этом улучшение наступает в течение нескольких месяцев или отсутствует. – Также рекомендуем “Перелом медиальной стенки орбиты: причины, диагностика, лечение” Оглавление темы “Патология орбиты”:
|
Источник
Энофтальм – это патологическое состояние глазного яблока, при котором происходит его чрезмерное западение в полость орбиты. Клинически проявляется диплопией, скотомами, нарушением подвижности глаз, снижением остроты зрения. Диагностика энофтальма основывается на результатах наружного осмотра, пальпации, экзофтальмометрии, рентгенографии, УЗД в В-режиме, КТ, визометрии. Тактика лечения определяется этиологией. Снижение объема ретробульбарной клетчатки – показание к внедрению взвеси адипоцитов или имплантации искусственных материалов. При травматическом генезе заболевания проводится репозиция костных обломков, при воспалительном процессе осуществляется антибактериальная и кортикостероидная терапия.
Общие сведения
Энофтальм – это заболевание в офтальмологии, характеризующееся смещением глазного яблока в задний отдел орбиты. Впервые патологию описал английский хирург В. Ленг в 1889 году, когда диагностировал смещение глазного яблока на 8 мм в посттравматическом периоде. Врожденный вариант патологии с одинаковой частотой встречается среди лиц мужского и женского пола. Зачастую эту разновидность заболевания диагностируют в раннем детском возрасте.
Энофтальм травматического происхождения чаще выявляется у мужчин средних лет. Старческая форма патологии развивается в связи с инволюционным уменьшением объема ретробульбарной клетчатки. Ее обнаруживают у пациентов старше 60 лет. Особенностей географической распространенности заболевания не отмечается.

Энофтальм
Причины энофтальма
Различают врожденную и приобретенную формы энофтальма.
- Врожденные причины. Увеличение размера сагиттальной оси от заднего полюса к вершине орбиты наблюдается при врожденной форме энофтальма, аномалиях развития костей черепа. Развитие заболевания может быть обусловлено уменьшением размера глазного яблока, вызванным микрофтальмом.
- Субатрофия. К атрофическим или склеротическим изменениям мягких тканей глазницы приводит хроническое воспаление, возрастная инволюция, кровоизлияния, нарушение трофики или липодистрофия.
- Травмы. Наиболее распространенная причина западения глазного яблока – перелом костных структур орбиты. Часто к этому приводит травматическое повреждение ее нижней стенки, возникающее в зоне подглазничного отверстия. Энофтальм – это один из симптомов перелома скуловой кости. В зависимости от направления смещения отломков при огнестрельных ранениях может развиваться экзо- или энофтальм. Травмы глазницы нередко сопровождаются атрофией мягких тканей, что еще больше усугубляет процесс.
- Опухоли интраорбитальной локализации. При течении злокачественного процесса в полости глазницы (ретинобластома) развивается экзофтальм, который после проведения хирургического лечения и лучевой терапии может смениться энофтальмом. Данное заболевание входит в симптомокомплекс триады Клода-Бернара-Горнера, при которой также возникает опущение века и миоз. Причиной патологии является повреждение симпатических нервов шейного отдела.
- Экстраорбитальные патологические процессы. Провоцирующими факторами становятся компрессия аневризмой, увеличенной щитовидной железой, лимфатическими узлами, злокачественными или доброкачественными новообразованиями.
- Прочие причины. Описаны случаи развития энофтальма при тяжелом истощении организма (холера, анорексия, паранеопластический синдром), микседеме, перитоните и в периоде агонии.
Симптомы энофтальма
С клинической точки зрения различают раннюю, позднюю и мнимую формы заболевания. Зачастую энофтальм является монокулярной патологией, асимметричное расположение глазных яблок выявляется при западении глазного яблока на 1 мм и более. Ранний вариант развивается в зоне смещения костных отломков практически сразу после травмирования. Маскировать клинические проявления может только посттравматический отек ретроорбитальной клетчатки.
Возникновение поздней формы энофтальма обусловлено гипоплазией и склеротическими изменениями мягких тканей, атрофией глазодвигательных мышц. Чаще наблюдается после воспаления, кровоизлияния или поражения шейного отдела симпатического ствола. Клиника мнимого энофтальма более характерна для врожденного микрофтальма. Пациенты с энофтальмом предъявляют жалобы на двоение перед глазами, выпадение участков поля зрения. Снижение остроты зрения обусловлено повреждением зрительного нерва или сетчатки при травме.
Если энофтальм входит в симптомокомплекс Клода-Бернара-Горнера, пациенты предъявляют жалобы на сопутствующее опущение верхнего века с небольшим поднятием нижнего, что приводит к сужению глазной щели. Сопутствующие симптомы – нарушение потоотделения, инъекция сосудов конъюнктивы и гиперемия кожи лица на стороне поражения. Также нарушается реакция зрачка на свет вследствие сужения зрачка. Реже энофтальм является офтальмологическим проявлением синдрома Парри-Ромберга.
Осложнения
В большинстве случаев энофтальм сопровождается нарушением трофики глазодвигательных мышц, что при прогрессировании заболевания приводит к их атрофии. При этом больные отмечают ограничение подвижности глаз, постоянное сужение зрачка. В зависимости от локализации патологического процесса при травме возможно развитие страбизма. Также энофтальм – это косметический дефект, при котором на фоне глубоко посаженых глаз формируются специфические складки на верхних веках, обусловленные втяжением орбитально-пальпебральной борозды.
Диагностика
Диагностика энофтальма основывается на результатах наружного осмотра, пальпации, экзофтальмометрии, рентгенографии, компьютерной томографии (КТ), ультразвуковой диагностики (УЗД) в В-режиме.
- Наружный осмотр. Выявляет смещение глазного яблока вглубь, сужение глазной щели, углубление кожной складки над верхним веком. Пальпаторно при травматическом происхождении энофтальма определяется подкожная эмфизема и повышенная болезненность. Метод экзофтальмометрии позволяет диагностировать выстояние или западение глазного яблока не менее чем на 1 мм. Данное обследование проводится пациентам с подозрением на энофтальм с целью установления диагноза и выбора дальнейшей тактики лечения.
- Рентгенография орбит. Показана всем больным энофтальмом на этапе ранней диагностики, методика позволяет визуализировать линии перелома и участки смещения костных обломков. КТ орбиты проводится для установления этиологии заболевания и оценки объема поражения. В аксиальной проекции выявляется смещение глазного яблока в задние отделы орбиты, костные обломки, участки кровоизлияния и атрофии мышечной ткани и ретробульбарной клетчатки. Оба метода дают информацию о рентгеноконтрастных повреждающих агентах (металлические детали, пули).
- Сонография. Если при энофтальме не удается определить точную локализацию триггера, необходимо провести УЗД в В-режиме, которая позволяет обнаружить инородные тела из дерева или стекла.
- Оценка зрительной функции. Методом визометрии оценивается степень снижения остроты зрения.
Лечение энофтальма
Консервативная терапия
Тактика лечения энофтальма зависит от этиологии заболевания. Консервативная терапия энофтальма после травмы проводится только пациентам с незначительными проявлениями (смещение кзади менее 2 мм) без интерпозиции нижней прямой экстраокулярной мышцы и при отсутствии двоения перед глазами. Тактика лечения сводится к назначению курса антибактериальных препаратов и кортикостероидов.
Для устранения болевого синдрома рекомендован пероральный прием ненаркотических анальгетиков. Ликвидировать отек можно при помощи инстилляции гипертонических солевых растворов. Воспалительные процессы глазного яблока или ретробульбарной клетчатки являются показанием к назначению антибактериальных средств широкого спектра действия и проведению дезинтоксикационной терапии.
Хирургическое лечение
В случае развития патологии из-за уменьшения объема клетчатки ретробульбарного пространства рекомендовано выполнить инъекцию взвеси адипоцитов после их предварительной аспирации из подкожной жировой клетчатки в области передней брюшной стенки пациента. Данная процедура позволяет провести репозицию глазного яблока без развития аллергии и реакции отторжения. Хирургическим путем при энофтальме можно внедрить в ретробульбарное пространство имплантаты из твердого силикона, титана или полимерные соединения.
Энофтальм травматического происхождения при западении более 2 мм является показанием к репозиции костных обломков. Оперативное вмешательство проводится путем субцилиарного, трансконьюнктивального или трансантрального доступа. При минимальных проявлениях повреждения дна глазницы выполняется малоинвазивная операция с использованием эндоскопической техники.
Прогноз и профилактика
Специфическая профилактика энофтальма отсутствует. Неспецифические превентивные меры сводятся к соблюдению правил безопасности на производстве (ношение защитных очков и каски), своевременной диагностике и лечению воспалительных процессов в полости орбиты. Частые воспаления ретробульбарной клетчатки или глазного яблока помимо специфического лечения требуют коррекции рациона с включением богатой витаминами и микроэлементами пищи, нормализации режима сна и отдыха. При подозрении на энофтальм необходимо пройти обследование у офтальмолога с обязательным проведением экзофтальмометрии, визометрии. Прогноз при данном заболевании для жизни и трудоспособности благоприятный, однако, в запущенных случаях возможная полная утрата зрения.
Энофтальм – лечение в Москве
Источник
В статье обобщены современные подходы к диагностике и коррекции посттравматического энофтальма
Введение
Травма глазницы составляет до 40% всех травматических повреждений средней зоны лица [1]. По данным P. Siritongtaworn et al. [2], переломы глазницы составляют также 40% от всех переломов лицевого скелета. Орбитальные переломы в ряде случаев ассоциированы с переломами верхней челюсти, скуловой и лобной кости, поэтому пациенты с такими повреждениями встречаются в практике не только офтальмологов, но и специалистов в области челюстно-лицевой и пластической хирургии.
По данным R. Kummoona, 52,9% всех травм глазницы составляют поражения наиболее тонких ее стенок — внутренней и нижней [3]. В ряде случаев такие повреждения сопровождаются ущемлением глазодвигательных мышц и смещением глазного яблока, что приводит к диплопии, ограничению подвижности глазного яблока, гипо-, экзо- или энофтальму. Посттравматический энофтальм (ПЭ) является наиболее распространенным проявлением травмы глазницы, особенно в отдаленном периоде, когда купируются острые явления кровоизлияния и отека мягких тканей [4].
В патогенезе ПЭ важную роль играет не только изменение конфигурации глазницы с увеличением ее объема (например, вследствие перелома стенок глазницы), но и уменьшение объема жирового тела глазницы вследствие его смещения в верхнечелюстную пазуху (при переломе нижней стенки глазницы) и/или посттравматической атрофии с последующим замещением фиброзной тканью [5].
Клинически ПЭ проявляется комплексом анатомо-функциональных изменений, среди которых наибольшую значимость имеют диплопия, ограничение подвижности глазного яблока, птоз верхнего века, лагофтальм, заворот нижнего века с соответствующими изменениями глазной поверхности [6–8]. Следствием указанных проявлений становится трудовая и социальная дезадаптация пациентов, что обусловливает необходимость своевременной и наиболее полной коррекции данного состояния. Несмотря на то, что энофтальм вследствие травмы глазницы был описан более ста лет назад [9], сложность анатомического строения глазницы, а следовательно, и сложность травматических изменений объясняют отсутствие единой выработанной диагностической и лечебной тактики ведения пациентов с ПЭ. В связи с этим целью данной работы стало обозначить нерешенные проблемы с учетом современных тенденций в диагностике и реабилитации пациентов с ПЭ.
Данный обзор основан на информации из научных работ, опубликованных за последнее десятилетие. Тем не менее, отдавая должное авторам первоисточников, в список литературы авторы статьи включили также более ранние публикации.
Современные подходы к диагностике энофтальма
В настоящее время можно считать общепризнанной бесперспективность определения «нормальных» значений выстояния глазного яблока из глазницы ввиду влияния на этот показатель антропологических особенностей строения черепа, возраста, пола [10, 11]. Более целесообразным представляется определять разницу между выстоянием передних границ правого и левого глазных яблок при диагностике одностороннего энофтальма или оценивать выстояние глазных яблок в динамике при двустороннем энофтальме. В работах R. Kempster, M. Hamedani асимметрию выстояния правого и левого глазных яблок более 2 мм предлагается рассматривать как монолатеральный энофтальм [6, 12]. В свою очередь R. Hazani и M.J. Yaremchuk называют энофтальм в 2–3 мм клинически значимым, а более 5 мм — обезображивающим [13], тогда как по мнению L. Koo клинически значимым является энофтальм в 3–4 мм и более [14]. X. Fan et al. называют аксиальную дистопию в 1–2 мм легкой, 3–4 мм — умеренной, а энофтальм свыше 5 мм — выраженным [15]. В работе М. Pagnoni et al. ПЭ более 2 мм рассматривается как показание к хирургической коррекции [8]. Тем не менее не следует забывать, что на восприятие энофтальма пациентом влияет ряд других факторов, помимо положения глазного яблока по сагиттальной оси, а инструменты для традиционной экзофтальмометрии не обладают достаточной объективностью [7, 16].
Традиционно в рутинной практике для скринингового определения энофтальма используется экзофтальмометр Гертеля [5, 7, 9]. Однако т. к. при травмах с вовлечением скуловой кости традиционная экзофтальмометрия относительно латерального глазничного края не позволяет получать достоверные результаты [5, 7], получили распространение альтернативные методики [17–20]. В связи с тем, что в последние десятилетия «золотым стандартом» диагностики при травматических изменениях глазницы стала компьютерная томография [4, 5, 16, 19–21], все большую популярность приобретают методы измерения энофтальма, основанные на анализе компьютерных томограмм с помощью соответствующего программного обеспечения [10, 18, 22]. Альтернативой традиционному линейному определению энофтальма становится расчет дефицита объема ретробульбарного пространства с использованием компьютерных методов трехмерной реконструкции. Эти технологии не только позволяют специалистам определять тактику и объем хирургического вмешательства, но и используются для прогноза развития ПЭ в отдаленном периоде. В исследовании радиологических предикторов ПЭ S. Ahmad Nasir et al. показали, что у пациентов с площадью перелома более 150 мм2 частота развития ПЭ в 3 раза выше, чем у лиц с меньшим размером перелома. Также были отмечены статистически незначимые корреляции между локализацией, размером перелома, изменениями глазодвигательных мышц и развитием ПЭ [26]. По данным других авторов, к формированию ПЭ приводят дефекты дна глазницы более 25% [13].
Таким образом, обращение к новым технологиям и разработка более совершенных методов диагностики обусловлены важностью точного измерения дефекта глазницы и величины ПЭ для реализации максимального потенциала хирургических техник.
Хирургическая коррекция энофтальма
Поскольку ПЭ, как правило, является следствием травмы глазницы с нарушением целостности костей глазницы, в первую очередь обязательно выполняется реконструкция ее стенок [23, 24]. Это позволяет восстановить нормальную анатомию глазницы и опосредованно частично или полностью устранить энофтальм. Считается наиболее оптимальным хирургическое лечение травмы глазницы в остром периоде [8, 21–23] в связи с тем, что спустя 14 сут анатомическое сопоставление костных отломков может быть затруднено из-за образования фиброзных спаек и лизиса краев дефектов костей [22]. Тем не менее детальный анализ литературы, проведенный L. Dubois et al., выявил недостаточность доказательной базы для определения оптимальных сроков проведения реконструкции глазницы. В качестве показаний для хирургического вмешательства в остром периоде после травмы (в течение 14 сут) авторами были выделены тяжелые травмы глазницы с выраженным нарушением функции глаза, раннее возникновение гипо- и/или энофтальма и смещение до 50% стенки глазницы. В случае отсроченного развития посттравматического энофтальма и при наличии симптоматической диплопии реконструктивное вмешательство проводят в более отдаленные сроки [23].
Вследствие выраженной острой реакции мягких тканей глазницы на травматическое воздействие энофтальм, как правило, развивается спустя некоторое время после травмы. Восстановление целостности костных стенок и краев глазницы в раннем периоде в отдельных случаях позволяет предотвратить развитие ПЭ. Некоторые авторы отмечают зависимость между сроками хирургической коррекции перелома и частотой возникновения ПЭ. В своем исследовании B. Dulley и P. Fells отметили, что ПЭ развился у 20% пациентов, которым выполнялось оперативное вмешательство в течение 2 нед. после травмы глазницы, и у 7% оперированных спустя 6 мес. после получения травмы [25].
С целью реконструкции стенок и краев глазницы используют аутологичные костные фрагменты, а также имплантаты из биосовместимых материалов (вспененный полиэтилен, титан и др.) [1, 21, 27–30]. Сложная анатомия глазницы и индивидуальные вариации травматических изменений обусловливают переход от использования стандартных имплантатов с заранее заданной формой к более персонализированным, специально изготовленным с учетом требований конкретной клинической ситуации. В последние годы большую популярность в челюстно-лицевой хирургии и пластической офтальмохирургии приобретают технологии автоматизированного проектирования (computer-aided design, CAD) и автоматизированного производства (computer-aided manufacturing, CAM): трехмерного принтинга, стереолитографии, избирательного лазерного спекания (selective laser sintering, SLS), электронно-лучевой плавки (electron-beam melting, EBM) и моделирования методом наплавления (fused deposition modelling, FDM) [8, 29, 30]. Тем не менее, несмотря на разнообразие доступных имплантатов и техник, четких показаний к применению того или иного материала в зависимости от параметров костного дефекта в литературе не обнаружено.
Применяемые компьютерные технологии планирования хирургического вмешательства и использование современных биосовместимых пластических материалов не гарантируют полную коррекцию ПЭ и не обеспечивают профилактику дальнейшего западения глазного яблока в позднем посттравматическом периоде [1, 9, 21]. В исследовании Y. Zhang et al. [28] имплантация в глазницу анатомически адаптивной титановой сетки позволила скорректировать только до 50% величины позднего ПЭ. По данным В.А. Селезнева и соавт. [29], при применении костных аутотрансплантатов со свода черепа остаточный энофтальм сохранился у 26,5% пациентов, при использовании трансплантата из ветви нижней челюсти — у 25%, при имплантации сетчатого титанового имплантата остаточный энофтальм был определен в 28,5% случаев. По результатам различных ретроспективных исследований процент развития вторичного послеоперационного энофтальма у пациентов, оперированных по поводу изолированной травмы дна глазницы, также достигает 26,6% [31].
Развитие остаточного энофтальма авторы объясняют возникновением диспропорционального соотношения объемов глазницы и ее содержимого [29]. Основной причиной данного нарушения является невозможность точного воссоздания сложной архитектуры глазницы при помощи стандартных имплантатов ввиду необходимости восстановления правильного контура и объема костного каркаса. Также значительную роль в развитии прогрессирующего ПЭ играют некроз адипоцитов жирового тела глазницы и его фиброзирование [5, 21, 29, 32]. Решение данной проблемы может обеспечить комбинированная или двухэтапная хирургическая тактика, позволяющая восстанавливать не только форму глазницы, но и рельеф ее стенок, а также замещать утраченный объем мягких тканей [1, 9, 21, 29, 32].
Для восполнения утраченного объема ретробульбарных мягких тканей одномоментно с костной реконструкцией или во время второго этапа хирургической коррекции ПЭ используют твердые (силикон, вспененный полиэтилен) или инъекционные имплантаты (суспензия костной стружки, филлеры на основе гиалуроновой кислоты), а также аутологичную жировую ткань (буккальный жир, фрагменты подкожной жировой клетчатки, липоаспират) [1, 32–37]. Если при использовании твердых синтетических имплантатов возникают вопросы об их биосовместимости и реакции окружающих тканей, то при использовании биологических тканей интересует стабильность достигнутого результата в отдаленном послеоперационном периоде. Данные литературы о стабильности эффекта после введения биодеградируемых филлеров неоднозначны. По данным А.В. Шептулина, эффект инъекции геля гиалуроновой кислоты в среднем сохраняется до 12 мес. при введении в глазницу для коррекции энофтальма [36]. При этом М. Zamani et al. уже в течение первого года после введения отмечали резорбцию препарата и необходимость повторной коррекции энофтальма [33]. Кроме того, в доступных источниках не обнаружено четкой схемы дозирования гелей гиалуроновой кислоты и сведений о прогнозировании результата при внутриорбитальном введении.
Исследования последнего десятилетия, посвященные изучению жировой ткани и использованию ее при реконструкции, продемонстрировали большой потенциал этого пластического материала. С целью объемно-контурной пластики глазницы предлагается использовать как аутологичную подкожную жировую ткань, полученную путем резекции или аспирации, так и буккальный аутожир самого пациента [1, 9, 32, 34, 35]. Несмотря на описанные прекрасные результаты трансплантации жировой ткани в глазницу в сроки наблюдения от 4 мес. до 3 лет, остается открытым вопрос о стабильности эффекта в отдаленном послеоперационном периоде. Как известно, клетки жировой ткани не устойчивы к воздействию гипоксии, поэтому после трансплантации при отсутствии ранней васкуляризации жировая ткань склонна к постепенной резорбции. В связи с этим в последние годы были предложены способы повысить приживляемость клеток трансплантированного липоаспирата за счет стимулирования раннего ангиогенеза, в т. ч. с помощью предварительного обогащения стволовыми клетками [38–40]. Продемонстрированное положительное влияние стволовых клеток на раннюю васкуляризацию и жизнеспособность клеток липоаспирата в экспериментах in vitro и in vivo позволяет надеяться на хорошие результаты в дальнейших клинических исследованиях.
Заключение
Сложность и многообразие травматических изменений, наблюдаемых при ПЭ, представляют собой непростую задачу для коррекции и требуют комплексного междисциплинарного подхода с участием хирургов челюстно-лицевого и офтальмологического профиля. Современные компьютерные технологии открывают новые перспективы в планировании и прогнозировании хирургического вмешательства, применение тканевых и клеточных технологий позволяет использовать собственные регенераторные ресурсы организма пациента, однако требуются дальнейшие исследования в следующих направлениях:
Формирование единых диагностических критериев ПЭ и четких показаний к срокам и методам хирургической коррекции с учетом характера травматических повреждений.
Разработка оптимальной тактики хирургического вмешательства, позволяющего восстановить анатомию глазницы, при необходимости скорректировать имеющийся ПЭ и обеспечить профилактику его развития в дальнейшем с учетом современных возможностей планирования и прогнозирования результатов лечения, большого арсенала пластических материалов для хирургической коррекции ПЭ, а также выделенных факторов развития и прогрессирования ПЭ.
Сведения об авторах:
1 Гущина Марина Борисовна — к.м.н., научный сотрудник отдела разработки высокотехнологичных методов реконструктивной челюстно-лицевой хирургии, ORCID iD 0000-0002-0306-4531;
2 Афанасьева Дарья Сергеевна — к.м.н., аспирант, ORCID iD 0000-0001-6950-6497.
1 ФГБУ «ЦНИИС и ЧЛХ» Минздрава РФ. 119991, Россия, г. Москва, ул. Тимура Фрунзе, д. 16, стр. 1.
2 ФГАУ «НМИЦ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава РФ, 127486, Россия, г. Москва, Бескудниковский б-р, д. 59а.
Контактная информация: Афанасьева Дарья Сергеевна, e-mail: ada-tomsk@yandex.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила: 16.06.2019.
About the authors:
1Marina B. Gushchina — MD, PhD, Researcher of the Department of the Development of High-tech Methods for Reconstructive Maxilla-Facial Surgery, ORCID iD 0000-0002-0306-4531;
2Daria S. Afanasyeva — MD, PhD, postgraduate student, ORCID iD 0000-0001-6950-6497.
1Central Research Institute of Dentistry and Maxillo-Facial Surgery. 16, Timura Frunze str., Moscow, 119991, Russian Federation.
2S.N. Fedorov NMRC “MNTK “Eye Microsurgery”. 59а, Beskudnikovsky blvd., 127486, Moscow, Russian Federation.
Contact information: Daria S. Afanasyeva e-mail: ada-tomsk@yandex.ru. Financial Disclosure: no author has a financial or property interest in any material or method mentioned. There is no conflict of interests. Received: 16.06.2019.
Источник