Эндопротезирование при переломе дна вертлужной впадины
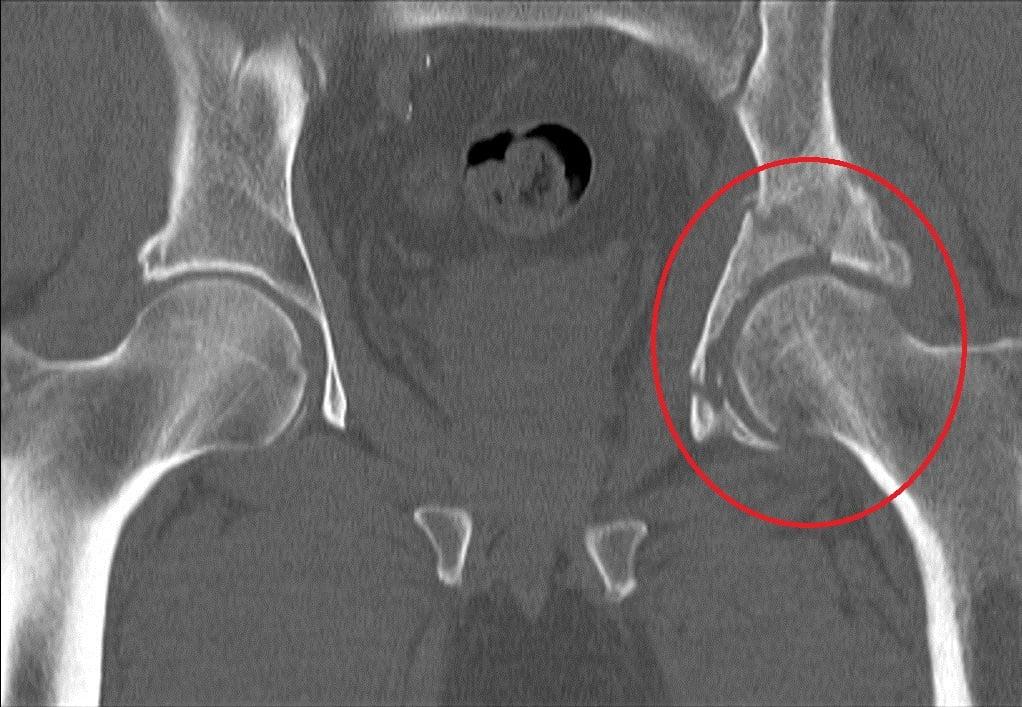
Вертлужная впадина, капсула, связочный аппарат, головка бедренной кости составляют тазобедренный сустав. Помимо различных болезней, при которых происходит дегенеративно-дистрофическое поражение тканей, сустав может пострадать и при переломе. Риск возникновения перелома возрастает, если имеются следующие факторы:
- нарушения обменных процессов в тканях костей;
- опухоли;
- инфекции.
При несвоевременном и неграмотном лечении сросшийся даже с незначительным смещением отломков перелом в конечном итоге способен привести к инвалидизации человека, поскольку тазобедренный сустав несет большую нагрузку и отвечает за ее равномерное перераспределение на ноги. В некоторых случаях перелом срастается плохо и медленно, у пожилых людей сращение уже может и не произойти. В таком случае подвижность существенно ограничивается, часто приводит в летальному исходу из-за того, что человек оказывается прикованным к постели. Ситуацию может исправить только замена сустава на искусственный.
Вертлужная впадина: виды переломов и способы лечения
Порядка 20% случаев механического нарушения целостности тазовых костей касаются вертлужной впадины. Травмирование может произойти прямо (например, при боковом столкновении в автоаварии) и косвенно (например, при падении). В анатомическом строении вертлужной впадины выделяют переднюю, а также заднюю колонны. Первую образуют передняя часть подвздошной кости в совокупности с лонной, вторую – задняя часть подвздошной кости и седалищная кость. Задняя колонна более прочная, однако при авариях ломается чаще именно она.
Переломы могут быть:
- Простые. К ним относятся переломы заднего и переднего края, задней колонны, поперечные переломы.
- Сложные. При данном типе происходит одновременный перелом задней стенки и колонны, перелом задней стенки вкупе в поперечным, перелом передней колонны совместно с поперечным переломом задней или повреждение одновременно обеих колонн. Сложные переломы обычно многооскольчатые.
Точно определить тип перелома можно только при помощи обзорной рентгенографии области таза. Часто при поступлении пациента с переломами рентгеновский снимок делается не слишком высокого качества, не всегда можно рассмотреть мелкие детали. Поэтому для наиболее четкой картины рекомендуется КТ (поперечная или трехмерная).
После точной диагностики при помощи КТ выявляется степень смещения тазовых костей. Если смещение минимально, то применяется тракция (вытяжение) и заживление в течение реабилитационного периода. Если же смещение существенное, а также присутствует вывих, то после вправления используется скелетное вытяжение. После вытяжения делается анализ состояния сустава: при удачном совпадении осколков производится тракция и реабилитация, при оставшемся смещении решается вопрос об оперативном вмешательстве. Если перелом в данный момент времени неоперабельный, то через 4-6 месяцев проводится эндопротезирование. В случае возможности проведения операции применяются следующие методы: артротомия, репозиция, стабильная фиксация.
Неоперабельным считается многооскольчатый перелом. При этом может возникнуть некроз головки, а также деформирующий артроз сустава. Остеосинтез не рекомендован, оптимальным вариантом является замена сустава. Свободные костные частицы необходимо удалить, поскольку они вызывают боль и деформируют суставные ткани.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Консервативное лечение возможно в следующих случаях
- если смещения не произошло;
- сломано не более 25% заднего края вертлужной впадины;
- низкий поперечный перелом;
- низкий перелом передней колонны;
- перелом двух колонн при сохранности объединяющего их свода впадины.
Если по истечении заданного периода времени сращения не происходит, то перелом считается несрастающимся. В таких случаях выходом является полная или частичная замена сустава на имплантат. При необходимости применяется дополнительный костный материал.
Данный вид операции относится к высокотехнологичным, однако доступен уже во многих городах России. Тем не менее, многие предпочитают пользоваться опытом европейских врачей, уезжая на лечение в Германию или Израиль. Качество там, без сомнения, высокое, но и цены также не всем доступны. Хорошей альтернативой является Чехия. Клиники этой страны оказывают услуги на европейском уровне, но стоимость существенно ниже, чем в той же Германии. Все хлопоты по поиску клиники, связи с врачами, оформлению документов уже многие годы берет на себя компания «Артусмед», посредством которой российские пациенты отправляются на лечение в Чехию. По сходной цене они получают не только восстановление двигательной функции суставов, но и закрепление результатов во время реабилитации на курорте.
Источник
17.06.2020
, , . – .
, .
, . , , 40-87 % [1].
, , . [2]. [3].
, , [5, 12, 13, 14], [12, 14].
103 109 , . 72 %, 28 %. 20 72 ( 40,20,7). 6 (. 1).
Growe [9], 10 % ( 50 % ) I , 10-15 % (50-75% ) II , 15-20 % (75-100 % ) III , 20 % ( 100% ) IV (. 2)
[2].
[3]. , [4]. , , [5, 12, 13, 14], .
c , ( ), .
, , – . . , 11 ( , , , ).
.
– , . 1 9 .
BIOMET 8, 33, 9, De Puy 42, Howmedica 16, ( 9 ), 34 , 66 – .
Merle dAubigne Postel Charnley [10] (. 3).
, (88 ), (12) (9). , – . .
, , .
I II . 30-35 % , .
III . , . , , , . .
IV . . (4 ) . , .
III-IV Growe [9], , , , . 13 III-IV Growe , . 4 (II ) 430 1/3 . . 1-3 , 4-5 , .
, .
( ) , . , , m. iliopsoas (No IAP 20100081). . 2-3 .
3, 6, 12 , . (. 1). Harris [11].
Barrack . [7], 4 (A, B, C, D): ; ; 50 99 % ; D 100 % .
, – Gruen [10] 7 (. 2).
De Lee Charnley [8] (. 3). 3 140 . 79 103 (86 ).
. 79 68 , . Harris 97,3 . 11 , 4 . Harris 68,3 .
.
79 103 (86 ). Barrack . [7] (55) . 34 . 82 % 3. 6 .
103 13 3 15 . , 4 .
6 ( ), 5 ( ). 5 .
, .
III-IV Growe.
, , , , , , .
m.iliopsoas . , , , .
, : ; ; ; . .
. , : .
, , , . – . . , , , , – .
1. m. iliopsoas .
2. .
3. .
4. .
1. . ., . ., . . // , : , : . . ., 2004. . 127.
Petrov AB, Kovaleva ID, Ruzanov VI. Sposob atsetabuloplastiki pri displazii tazobedrennogo sustava [A technique of acetabuloplasty for the hip dysplasia]. Sovremennye tekhnologii v travmatologii, ortopedii : oshibki i oslozhneniia, profilaktika i lechenie : materialy mezhdunar. kongr. M., 2004. s. 127.
2. . I., . ., . . ii //, . 1999. No 1. . 29-30.
Ribachuk OI, Kukuruza LP, Torchins’kii VP. Total’ne endoprotezuvaniia kul’shovogo sugloba pri iogo displazii [Total replacement of the hip for itsdysplasia]. Ortopediia, travmatologiia i protezirovanie. 1999;(1):29-30.
3., / . . , . . , . ., . . , . . // , : – : . . ., 2004. . 151.
Sergeev KS, Katrenko IN, Toropov EV, Kuznetsov IV, Markov AA. Oshibki, oslozhneniia i mery ikh profilaktiki pri endoprotezirovanii tazobedrennogosustava [Errors, complications and their prevention measures for the hip replacement]. Sovremennye tekhnologii v travmatologii, ortopedii : oshibki i oslozhneniia-profilaktika i lechenie : materialy mezhdunar. kongressa. M. 2004. s. 151.
4. / . . , . . , . . , .. // : VI – . , 2003. . 110.
Sultanboev TZh, Chuchulo AN, Zharmukhambetov EA, Kozhaniiazov AT. Endoprotezirovanie tazobedrennogo sustava pri displasticheskom
koksartroze [The hip replacement for dysplastic coxarthrosis]. Novye tekhnologii v travmatologii i ortopedii : materialy VI s”ezda travmatologov-ortopedov Uzbekistana. Tashkent. 2003. s. 110.
5. . ., . . . ., 2008. . 293-301.
Tikhilov RM, Shapovalov VM. Rukovodstvo po endoprotezirovaniiu tazobedrennogo sustava [Guide to the hip replacement]. SPb. 2008. s. 293-301.
6.Amstutz HC, Smith RK. Total hip replacement following failed femoral hemiarthroplasty. J. Bone Joint Surg. 1979;61A(8):1161-1166.
7.Barrack RL, Murloy RD, Harris W.H. Improved cementing techniques and femoral component loosening in young patents with hip arthroplasty. A12-year radiographic review. J Bone Joint Surg. 1992;74B(3):385-389.
8.Charnley J. Low friction arthroplasty of the hip. Theory and practice. Berlin. 1979.
9.Growe JF, Mani VJ, Ranawat CS. Total hip replacement in congenital dislocation and dysplasia of the hip. J Bone Joint Surg. 1979;61A(1):15-23.
10.Gruen TA, McNeice GM, Amstutz HC. Models of failure of cemented stem type femoral components. A radiographic analysis of loosening. Clin Orthop Relat Res. 1979; (141):17-27.
11.Harris WH. Traumatic arthritis of the hip after dislocation and acetabular fractures: Treatment by mold arthroplasty. J Bone Joint Surg.
1969;51A(4):737-755.
12.Lachiewicz PF, McCaskill B, Inglis A, Ranawat CS, Rosenstein BD. Total hip arthroplasty in juvenile rheumatoid arthritis two to eleven-year results. J Bone Joint Surg. 1986;68A(4):502-508.
13.Radl R, Hungerford M, Materna W, Rehak P, Windhager R. Higher failure rate and stem migration of an uncemented femoral component in patients with femoral osteonecrosis than in patients with osteoarthrosis. Acta Orthop. 2005;76(1):49-55.
14.Sarmiento A, Embramzadeh E, Gogan WJ, McKellop HA. Total hip arthroplasty with cement. A long-term radiographic analysis in patients who are older than fifty and younger than fifty years. J Bone Joint Surg. 1990;72A(10):1470-1476.
:
1. , . , -.
2. , ., , . . .
3. , ., . . ., .
4. , .,
:
234567 (): 17.06.2020 12:23:00
234567 (ID): 989
234567 : , ,
12354567899
Источник
Патологии крупных суставов, связанные с выраженным повреждением хрящевой ткани, успешно поддаются коррекции с помощью высокотехнологичного хирургического вмешательства. Согласно отечественному регистру, на тотальное эндопротезирование в структуре операций по первичной замене тазобедренного сустава приходится 99,8% [1].
Показания к операции
Полная (тотальная) замена тазобедренного сустава чаще всего проводится по поводу идиопатического остеоартроза. Показаниями к операции также могут служить другие патологии:
- перелом шейки бедренной кости;
- образование ложных суставов;
- коксартроз вследствие дисплазии;
- асептический некроз головки бедренной кости;
- аутоиммунные заболевания;
- артропатии различной этиологии;
- переломы вертлужной впадины и проксимального конца бедренной кости;
- посттравматические артрозы;
- опухоли, нарушающие работу сустава.
Операция проводится в ситуации, когда консервативные методы лечения, органосохраняющие операции и более простые методики эндопротезирования (частичное, поверхностное, ресурфейсинг) оказываются неэффективны. Полная замена тазобедренного сустава показана при наличии стойкого болевого синдрома, выраженного нарушения функции сустава и трудностей в самообслуживании.
Виды эндопротезов
Протез должен максимально точно повторять анатомию и биомеханику сустава. Импланты могут быть изготовлены из следующих материалов:
- металлических сплавов;
- полиэтилена;
- керамики;
- инновационных составов – таких как Oxinium.
Эндопротезы могут крепиться с использованием костного цемента и бесцементным способом с помощью «плотной посадки» (press-fit). В последнем случае используется способность костной ткани врастать в микротекстурированную (пористую) поверхность. Для усиления подобного эффекта может наноситься покрытие из гидроксиапатита.
Протез для тотального эндопротезирования как правого, так и левого тазобедренного сустава является двухполюсным и состоит из следующих компонентов:
- чашка – устанавливается в предварительно обработанную вертлужную впадину;
- полиэтиленовый вкладыш – располагается между чашкой и головкой, необходим для обеспечения амортизации;
- головка – крепится на верхнем конусе ножки;
- ножка – имплантируется в костномозговой канал бедренной кости, который предварительно обрабатываются специальными фрезами (сверлами) и рашпилями.
В зависимости от материала и способа крепления составные части эндопротеза могут различаться по внешнему виду и текстуре. Компоненты, предназначенные для цементной фиксации, как правило, отполированы до зеркального блеска, а материал, устанавливающийся бесцементным способом, имеет пористое покрытие. Также существуют гибридные протезы, где бедренный компонент фиксируется по методу press-fit, а вертлужный – с помощью цемента.
Ход операции
Лучшее обезболивание при замене тазобедренного сустава – спинальная анестезия. Она обеспечивает надежную анальгезию во время вмешательства и после него – в области позвоночника у пациента остается игла, через которую по определенному графику поступает доза обезболивающего. Подобный метод позволяет избежать использования наркотических анальгетиков. Возможно применение и других методов анестезии, в том числе наркоза.
Для тотального эндопротезирования правого и левого тазобедренного сустава часто используется прямой передний доступ. Согласно данным ряда исследований, он увеличивает скорость восстановления функции сустава, уменьшает объем кровопотери во время операции и риск последующих осложнений[2]. В клинической практике также активно применяются боковые доступы и их модификации. Длина разреза при традиционном протезировании может достигать 20 см. Классический подход в той или иной мере предполагает повреждение сосудистых сетей и мышечных волокон.
Используют и малоинвазивную технику, которая позволяет минимизировать травматизацию мышц и связок. Операцию проводят через небольшой разрез кожи (8-12 см) с помощью одного из трех доступов:
- переднебоковой;
- заднебоковой из одного разреза;
- минимально инвазивный доступ из двух разрезов.
Чаще всего используется заднебоковой вариант. Малоинвазивный способ позволяет ускорить и облегчить реабилитационный период, сокращает кровопотерю и общее время проведения операции. Но в долгосрочной перспективе при одинаковых исходных данных результаты после проведения вмешательства с помощью классического и миниинвазивного способа в целом сопоставимы.
Возможные осложнения после эндопротезирования
После заметны тазобедренного сустава осложнения различного характера наблюдаются в 4,3% случаев. Минимизированить риски позволяет обеспечение стабильности протеза, соблюдение правил асептики и антисептики, а также раннее прогнозирование и предупреждение общих послеоперационных осложнений. К последним относятся следующие состояния:
- тромбоз глубоких вен ног;
- тромбофлебит поверхностных вен ног;
- пролежни;
- эмболия – сопровождается высоким риском летального исхода;
- пневмонии, бронхиты, плевриты.
К местным осложнениям со стороны послеоперационной раны относят:
- нагноение;
- образование воспалительного инфильтрата, гематомы;
- кровотечение;
- расхождение краев раны (несостоятельность швов).
При вмешательстве по поводу замены тазобедренного сустава часто развиваются гнойно-воспалительные (1,5-6,0 % случаев) и тромбоэмболические осложнения (9,3 – 20,7 %)[3]. Могут также наблюдаться асептическая нестабильность компонентов импланта, вывихи головки эндопротеза, перипротезные переломы и послеоперационные невриты.
Если тотальное протезирование тазобедренного сустава проводится после предшествующих операций в данной области, риск осложнений повышается в разы. Вероятность их развития также возрастает с увеличением возраста пациента, при наличии ожирения[4], сопутствующих тяжелых заболеваний.
Этапы реабилитации после операции
Реабилитация – это необходимое продолжение лечения после хирургического вмешательства. В среднем восстановление длится 3 месяца и состоит из нескольких последовательных этапов.
Ранний послеоперационный период
Сразу после операции конечность с эндопротезом укладывается в отведенном положении. Для обеспечения умеренного разведения между ног пациента помещается специальная подушка, которая в дальнейшем будет препятствовать вывиху импланта при поворотах в постели. Уже в первые сутки после успешно проведенной операции больной должен выполнять несложные упражнения, получая практические рекомендации и информационную поддержку от врача-реабилитолога. Первым делом вводится комплекс дыхательной гимнастики. Здесь важно разрабатывать мышцы, задействованные и в грудном, и в брюшном дыхании – также практиковать их сочетанное участие в акте дыхания. Первые две недели спать следует исключительно на спине, на четвертые сутки разрешается ненадолго поворачиваться на неоперированный бок.
Ранняя активизация здоровой конечности играет важную роль в профилактике послеоперационных осложнений. Для оперированной ноги в первые сутки будет достаточным выполнение изометрических сокращений четырехглавой мышцы бедра.
В этот период также важно грамотное соблюдение гигиенических норм, проведение мероприятий по профилактике пролежней. Дренаж из раны удаляется, как правило, уже на вторые сутки. Пациента обучают правильно ухаживать за послеоперационным швом. В это же время он начинает садиться, при этом подколенная ямка должна располагаться на краю кровати. Вставая, следует опираться на неоперированную ногу. Все поверхности, на которые пациент садится, должны быть выше коленного сустава.
Существуют специальные вспомогательные аппараты для разработки суставов с помощью пассивного воздействия. Для эндопротеза тазобедренного сустава используют тренажер Artromot K3,K4.
Вставая на костыли на вторые-третьи сутки, в последующие дни больной начинает передвигаться с их помощью по палате и отделению. Нагрузка на эндопротез должна нарастать постепенно – в первое время она не должна превышать 25% массы пациента. Для облегчения послеоперационного период разработаны специальные медицинские приспособления, например для надевания носков.
После выписки
Лучшим вариантом после выписки из хирургического стационара будет перевод пациента в реабилитационное отделение для прохождения полноценного непрерывного восстановления. Но, к сожалению, такой вариант возможен не всегда. Часто больные продолжают лечиться в амбулаторных условиях, а посещение специализированных санаториев происходит далеко не сразу после выписки.
Для разработки оперированной конечности выполняют маховые движения, сгибания и разгибания в суставе с преодолением сопротивления резиновой ленты. Возможно назначение физиотерапевтических процедур, хороший результат показывает проведение:
- миостимуляции мышц бедра;
- водолечение;
- лимфодренажный массаж.
Больному нельзя садиться нога на ногу, поднимать колено выше тазобедренного сустава – угол сгибания не должен быть менее 90°. Следует избегать тепловых процедур – бани, сауны, горячего душа.
Через полтора месяца пациенту рекомендуются упражнения в воде и лечебное плаванье. В это время он переходит с костылей на трость, которую необходимо держать в руке с противоположной стороны от оперированной конечности, чтобы опираться на нее при шаге.
Как получить квоту на операцию по замене тазобедренного сустава
Процедура получения квоты на тотальное эндопротезирование тазобедренного сустава с каждым годом несколько видоизменяется. Это может касаться нюансов кодирования диагноза, показаний, оптимизации непосредственного одобрения заявки, расчета выделяемого бюджета. Однако общая концепция остается неизменной. Государство оплачивает расходы на пребывание в клинике, операцию и стоимость стандартных эндопротезов. Возможен вариант, когда пациент выбирает другой более дорогостоящий имплант и покрывает его стоимость из собственных средств. На данный момент существует возможность оформить квоту онлайн, а также заменить тазобедренный сустав за счет полиса ОМС.
[1] Шубняков И.И., Тихилов Р.М., Николаев Н.С., Григоричева Л.Г., Овсянкин А.В. Эпидемиология первичного эндопротезирования тазобедренного сустава на основании данных регистра артропластики РНИИТО им. Р.Р. Вредена//Клинические исследования. – 2017. – № 2. – с. 81-101.
[2] Герасименко М.А. Прямой передний доступ в тотальном эндопротезировании тазобедренного сустава//Медицинский журнал. – 2018. – № 2. – с. 4-6.
[3] Слободской А.Б., Осинцев Е.Ю., Лежнев А.Г. Осложнения эндопротезирования тазобедренного сустава//Вестник травматологии и ортопедии. – 2011. – №3.
[4] Ардашев С.А., Ахтямов И.Ф., Гильмутдинов И.Ш., Аль-лами М.А.Д. Тотальное эндопротезирование тазобедренного сустава у пациентов сповышенным индексом массы тела и ожирением//Вестник травматологии и ортопедии им. Н.Н. Приорова. – 2018. – №2.
Источник
