Электромиостимуляция после перелома
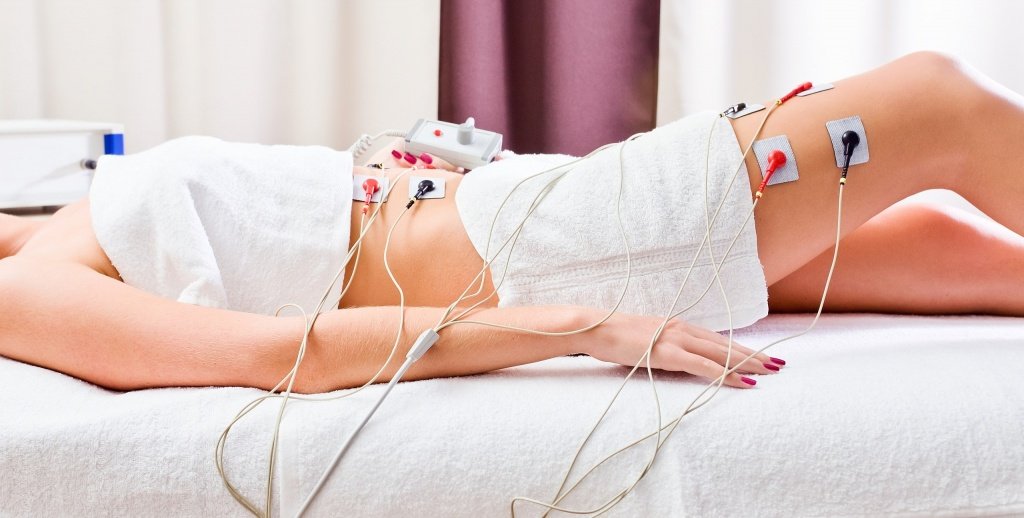
Электростимуляция мышц – один из способов физиотерапевтического воздействия, который направлен на восстановление функции мышечной и нервной ткани после повреждения. При электростимуляции мышц используют импульсные токи различной силы и частоты.
При помощи электростимуляции физиотерапевты Юсуповской больницы восстанавливают или улучшают трофические функции нервных волокон, улучшают процесс иннервации мышц, их сократимость.

Транскраниальная электростимуляция представляет собой воздействие на головной мозг токов определённых частотных характеристик. Они активируют опиоидные структуры головного мозга и способствуют высвобождению бета-эндорфина. Это позволяет купировать различные болевые синдромы, снизить дозу препаратов для наркоза при хирургическом вмешательстве. В Юсуповской больнице электростимуляцию мышц ног, лица выполняют с помощью новейших приборов для электростимуляции ведущих европейских фирм.
Электростимуляцию мочевого пузыря проводится при расстройствах мочеиспускания, связанных с воспалением, дисфункцией или нарушением иннервации мочевого пузыря, вызванных заболеваниями спинного или головного мозга. Электростимуляция мозга успешно применяется в клинике реабилитации для восстановления после инсульта, лечения хронической боли и депрессивного синдрома. Она улучшает креативность мышления.
Влияние на организм
Электростимуляция влияет на организм за счёт импульсов разной продолжительности – от 0,5 до 300 мс, при силе тока до 5 мА (на лице), до 100 мА (на теле) и частоте 10-150 Гц, которая действуют с перерывами. Несмотря на то, что во время процедуры пациент не двигается, это влияние идентично обычной работе мышц во время их активности. Ток проходит сквозь ткани, возбуждает клетки и стимулирует активную работу мышцы, а в период пауз она расслабляется.
Ток, благодаря такому ритму работы, не раздражает кожу под электродами и эпидермис не повреждается. При воздействии электрического тока на мышцы или нервы изменяется их биоактивность. Импульсы провоцируют сокращение мышечных волокон, что их укрепляет и приводит в действие. Если мышца перенапряжена, электростимуляция хорошо снимает такое напряжение.
Электростимуляция мышц спины в клинике неврологии проводится пациентам с неподвижным больным или искривлённым позвоночником. Она уменьшает болевые ощущения, восстанавливает чувствительность, укрепляет мышцы. Процедуры на этапе реабилитации после операции на позвоночнике помогают укрепить мышцы спины.
Электростимуляция мышц нижних конечностей позволяет восстановить работу следующих мышц:
- двуглавой мышцы бедра – восстанавливает сгибание коленного сустава;
- икроножной мышцы – помогает восстановить функцию сгибания стопы;
- перональной мышцы – усиливает тыльное сгибание и отведение стопы;
- прямой мышцы бедра – улучшает разгибание ноги в коленном суставе.
Электростимуляция мышц бедра помогает активно бороться с остеоартритом, помогает восстановиться после операции по замене сустава. Электростимуляция мышц лица ускоряет утилизацию кислорода и уменьшает затраты энергии на сокращение. После физических нагрузок накапливается молочная кислота, а ток выводит её с мышц, избавляя от болевых ощущений.
Электростимуляция мышц рук восстанавливает функцию следующих мышц:
- дельтовидной – помогает возобновить отведение плеча в сторону, назад и вперёд;
- разгибателей кисти и пальцев – восстанавливает функцию разгибания;
- трехглавой – улучшает разгибание руки в локтевом суставе;
- двуглавой – поможет сгибать руку в локтевом суставе;
- сгибателей кисти и пальцев – улучшает их сгибание.
Показания и противопоказания
Электростимуляцию реабилитологи Юсуповской больницы проводят при всех состояниях, которые сопровождаются параличом или парезом мышц, травматических повреждениях нервов. Показаниями к электростимуляции являются:
- спастические параличи при рассеянном склерозе, боковом амиотрофическом склерозе, полинейропатиях и синдроме Гийена-Барре;
- нарушения чувствительности при корешковых синдромах и различных травматических повреждениях;
- центральные парезы и параличи вследствие перенесенных острых нарушений мозгового кровообращения;
- длительная адинамия мышц, сопровождающаяся их гипотрофией.
Электростимуляция не применяется в качестве средства монотерапии и является дополняющим реабилитационным мероприятием. Она эффективна для мышц спины у пациентов, которые длительно находятся на постельном режиме. Мышцы спины во время процедур восстанавливают устойчивость к нагрузке, бывшую силу.
Существует немало противопоказаний к проведению электростимуляции мышц:
- острый период ишемических поражений тканей мозга, сердца (инсульт, инфаркт миокарда);
- злокачественные новообразования;
- тяжелые заболевания сердечно-сосудистой системы;
- лихорадочные состояния, в том числе сепсис;
- заболевания кожи в месте проведения стимуляции.
Противопоказано проведение электростимуляции пациента, страдающим эпилепсией, в силу того, что процедура может спровоцировать судорожный приступ. При травматических повреждениях нервов, мышц и сухожилий проводить электростимуляцию можно через месяц со времени наложения швов. В противном случае ввиду резко увеличивающейся механической нагрузке при мышечном сокращении во время проведения процедуры может развиться несостоятельность шва. Категорически противопоказана электростимуляция при беременности, ведь электрический стимул может приводить к повышению тонуса матки и вызвать преждевременное прерывание беременности.
Длительность лечения
Продолжительность терапии электростимуляцией в Юсуповской больнице определяет лечащий врач в зависимости от выраженности симптомов, давности поражения, характера патологического процесса. Длительность одной процедуры о не превышает 40 минут, при этом одна мышца или нерв стимулируется максимум 2-3 минуты. После этого необходима пауза около 10 минут.
Электростимуляцию проводят ежедневно или несколько раз в день. Курс лечения составляет от 10 дней до месяца. Перерыв между кусами делают 30 дней, после чего проводят повторное лечение с использованием этого метода.
Что входит в процедуру
Перед электростимуляцией неврологи Юсуповской больницы и находят спазмированные мышцы, устанавливают степень повышения их тонуса и распознают наличие фиброзных изменений. Если процедура проводится на лице, пациентке рекомендуют снять макияж и обезжирить кожу. Затем физиотерапевт наносит на кожу и электроды токопроводящий гель.
Электроды накладывает на области, где расположены двигательные точки: лицо, грудь, спину, живот, конечности и закрепляет. Выбрав необходимую силу тока, частоту и продолжительность, проводит сеанс электрической стимуляции. По окончании процедуры снимает электроды, очищает кожу от геля.
Электростимуляция мышц в ходьбе
Терапия двигательного неврологического дефицита подразумевает использование нескольких схем лечения. Одним из современных способов повышения их эффективности является искусственная коррекция движений. В рамках этого метода пациенту проводят электростимуляцию при ходьбе. Это внешняя электростимуляция мышц, параметры которой реабилитологи Юсуповской больницы подбирают индивидуально в соответствии с особенностями пациента, физиологическими нормами и динамикой ходьбы.
Метод электростимуляции мышц позволяет добиться следующих результатов:
- снижение утомляемости;
- рост амплитуды движений при ходьбе;
- повышение темпа ходьбы;
- увеличение максимального расстояния, которое может пройти пациент.
Электростимуляцию мышц в Москве как метод лечения двигательного неврологического дефицита применяют специалисты клиники реабилитации. Пройти курс лечения можно, позвонив по телефону Юсуповской больницы.
Источник
- Главная
- Медицина
- Травмы
- Переломы
Нарушение целостности кости называется переломом. У взрослых людей перелом кости практически всегда сопровождается повреждением надкостницы и вокруг места травмы формируется гематома. Если сила повреждения была столь велика, что сломалась кость, вполне вероятно возможны и другие повреждения тканей. Таким образом, перелом «в чистом виде» почти не встречается, ему сопутствуют ушибы, повреждения мышц и связок.
Длинные кости, которые обеспечивают структуру конечностей, называются трубчатыми. Перелом трубчатой кости хорошо заметен на рентгене, в большинстве случаев, по контуру — надкостнице. Однако, такая кость, как тело позвонка имеет губчатую структуру и может при травме не отображаться на рентгене. «В народе» часто фигурирует диагноз «трещина». Но, к сожалению, такого диагноза в травматологии нет, перелом — он всегда перелом.

Самое важное правило — своевременно диагностировать перелом, при первой же возможности сопоставить и прочно зафиксировать фрагменты. Ранее травматология была более «консервативной», и там, где была возможность не оперировать, переломы лечили с помощью внешней фиксации гипсом. Сейчас ускорился темп жизни, и тактика лечения строится на том, чтобы скорее вернуть человека к его обычной жизни и к труду. Такие возможности представляют хирургические методы. Возможности современной травматологии поражают: после некоторых операций человек может сразу начать ходить на сломанной ноге!
Современные исследования говорят о необходимости оставить микроподвижность между отломками. Для трубчатых костей также важна ранняя осевая нагрузка. Какая микроподвижность допустима в зоне перелома, какая нагрузка возможна на сломанную кость — эти вопросы полностью в компетенции Вашего лечащего врача!
Возникают вопросы, что остаётся делать самому пострадавшему, каким образом ускорить своё выздоровление?
Во-первых, тщательно соблюдать предписанный режим Вашего травматолога, ведь никто кроме него не знает, насколько хватит прочности загипсованной ноге, и, конечно, не забывайте прикладывать сухой холод на место перелома и держать возвышенное положение конечности в первые два дня после травмы.
Во-вторых, обезболить. Нередко в первые дни после травмы назначаются те или иные анальгетики, однако прием анальгетиков может нанести вред Вашему здоровью. Кроме того, некоторые препараты этой группы замедляют консолидацию (срастание кости).
Мы рекомендуем использовать АНМС «Меркурий» для безопасного и эффективного обезболивания.
Наконец, существуют убедительные научные данные о применении электростимуляции для восстановления кости, которые нельзя игнорировать, добиваясь восстановления после скелетных травм! Кроме того, электростимуляция мышц на повреждённой конечности не только ускоряет сращивание перелома, но и способствует ранней реабилитации после любых повреждений.
Не забывайте, наш сайт не является учебником медицины, и наши рекомендации носят общий характер. Возможность их применения в конкретном случае Вы сможете обсудить, задав вопросы своему лечащему врачу!
Мы рекомендуем использовать физиотерапевтические аппараты для безопасного и быстрого обезболивания и стимуляции регенеративных процессов в тканях. Также эффективным в регенерации тканей и сращивании костей эффективны аппараты ультразвуковой терапии «Дельта Комби» и магнитотерапии «Вега Плюс».
Ультразвуковой комплекс «Дельта Комби» – это отличный способ усилить действие лекарств, обеспечить восстановление микроциркуляции крови в поврежденном участке и ускорить сращивание костной ткани. Модель работает в трех режимах:
• В сочетании с лекарственными препаратами наружного и подкожного введения (ультразвук усиливает проницаемость клеток и оперативно «доставляет» вещества до места назначения).
• Воздействуя только ультразвуком, создавая благоприятные условия для быстрой регенерации поврежденных участков;
• Элекромиостимуляции — стимулирования на уровне нервных окончаний, которое помогает быстро восстановить подвижность и функциональность сломанного участка.
Что касается портативного генератора электромагнитного поля «Вега Плюс», он увеличивает эффективность лекарственной терапии, снижая лекарственную нагрузку на органы ЖКТ и уменьшая риск возникновения побочных эффектов.
перелом позвоночника
Неосложненные переломы позвоночника встречаются достаточно часто. Самый распространенный механизм этой травмы — форсированное сгибание позвоночника. Например, при столкновении в ДТП, человек без ремня безопасности очень быстро сгибается вперед. Наиболее подвижна в этом случае поясница, именно там и могут сломаться несколько позвонков.
Если человек падает на ягодицы, также происходит форсированное сгибание позвоночника, которое нередко заканчивается переломом одного или нескольких позвонков. Конечно, предугадать бытовую или уличную травму нельзя, но при случайных падениях, конечно же, в большей степени страдают неактивные, неспортивные люди. Немного анатомии. Позвоночник — упруго-эластичный столб, ось нашего тела. Гибкость его конструкции обеспечивают межпозвонковые диски, а прочность — массивные тела позвонков, а также плотные костно-связочные структуры, известные как задний опорный комплекс.
Неосложненные переломы с небольшой степенью компрессии позвонка, чаще всего лечат без операции. Не потерял своей актуальности и функциональный метод лечения. Он подразумевает строгий режим для того, чтобы исключить вторичные повреждения, и специальную гимнастику. Необходим постельный режим в течение нескольких дней, затем пострадавшему разрешают подниматься с кровати. Однако в течение длительного времени запрещается наклоняться и принимать положение сидя. Для скорейшего восстановления проводится специальная гимнастика по методу Древинг и Гориневской, лучше всего начать ее делать под руководством опытного инструктора.
На всех этапах лечения мы рекомендуем использовать продукцию нашей компании.
Это сделает Ваше восстановление более быстрым и комфортным. Электростимуляция с помощью
АНМС «Меркурий» сделает Ваши занятия лечебной физкультурой более эффективными.
Методика применения АНМС «Меркурий»
Расположение
На поврежденный отдел позвоночника.
Режим работы
ЧЭНС, СПИНА.
Интенсивность тока
До легкого покалывания.
Продолжительность процедуры
15-20 минут, 2 раза в день, 20 процедур на курс.
ПЕРЕЛОМ ЛОДЫЖКИ
Голеностопный сустав — это прочная вилка, образованная внутренней и наружной лодыжками. Внутри этой вилки и происходит работа сустава, основные скользящие поверхности которого — поверхности таранной и большеберцовой костей. Голеностопный сустав очень прочный и даёт возможность скользить стопе вверх и вниз, но лодыжки и мощные связки прочно удерживают стопу от боковых наклонов и смещений. Перелом лодыжек — самый частый перелом костей ноги. Наступает при подворачивании ноги, чаще внутрь.
Когда человек наваливается всем своим весом на ногу, а стопа при этом стоит на внешней стороне, блок таранной кости упирается во внутреннюю лодыжку и откалывает ее от большеберцовой кости. Такое смещение возможно, если снаружи от сустава рвутся мощные связки, либо отрывается кость — наружная лодыжка (это продолжение малоберцовой кости). Когда врач определит у пострадавшего такое состояние, он сделает обезболивание, немного развернет и придавит стопу кнаружи, правильным образом расположив носок стопы. Эти манипуляции называются «репозиция», т. е. устранение смещения внутренней лодыжки. После чего может быть наложен гипс.
Сроки гипсовой фиксации зависят от «масштабов разрушения», количества сломанных лодыжек и разорванных связок, возраста пострадавшего, а также от того, была ли необходимость в репозиции. Этот срок может растянуться от безобидных 3-4 до томительных 12-16 недель. Невозможность хорошей, точной репозиции или ожидаемые длительные сроки лечения могут явиться показанием к операции.
В случае перелома двух лодыжек, необходимо наложить гипс на 6 недель. В этой ситуации, врач попросит не нагружать ногу первые 2-4 недели, больше лежать с возвышенным положением конечности, а затем пробовать приступать на ногу, для улучшения сращения. Сроки, в которые можно начинать нагружать ногу, полностью в компетенции Вашего лечащего врача. Возникает вопрос, чем ещё Вы сможете помочь себе в этой ситуации?
1.Первые дни
Первые 2-3 дня после перелома лодыжек необходимо лежать, держа возвышенное положение травмированной ноги, а к гипсу прикладывать сухой лед на 40 минут каждые 2-3 часа — это убережёт ногу от нарастания отёка.
Методика применения АНМС «Меркурий»
Расположение
Электроды устанавливаются у основания пальцев и снаружи от коленного сустава.
Режим работы
ЧЭНС, ЛОДЫЖКА.
Интенсивность тока
До первых ощущений.
Продолжительность процедуры
15-20 минут, 2 раза в день.
2. Начиная со второй недели
В этот период необходимо начинать активную гимнастику для здорового голеностопного сустава: делать по 20-30 движений стопой вверх-вниз (сгибание-разгибание) с максимальной амплитудой и в медленном темпе. Подобная активация не позволит атрофироваться мышцам на больной ноге и будет улучшать кровоток.
Методика применения АНМС «Меркурий»:
Расположение
Электроды устанавливаются у основания пальцев и снаружи от коленного сустава.
Режим работы
МАССАЖ.
Интенсивность тока
До первых ощущений.
Продолжительность процедуры
Необходимо провести 10 процедур, по 1 процедуре в день.
3. Длительные сроки гипсовой фиксации
Если врач назначил длительные сроки гипсовой фиксации, более месяца, то через 10 дней перерыва можно провести ещё один курс лечения по аналогичной схеме.
4. После снятия гипсовой повязки
Продолжаем активную гимнастику для здорового голеностопного сустава: делать по 20 – 30 движений стопой вверх-вниз (сгибание-разгибание) с максимальной амплитудой и в медленном темпе.
Методика применения АНМС «Меркурий»
Расположение
Электроды устанавливаются у основания пальцев и снаружи от коленного сустава.
Режим работы
ЭМС, ЛОДЫЖКА, программу П1, П2 чередовать.
Интенсивность тока
Сила тока до отчётливого сокращения мышц.
Продолжительность процедуры
20 минут, 2 раза в день.
Перелом лучевой кости
Скользкий тротуар, падение, неловкая опора на руку, острая боль, травмпункт… По такому или очень похожему сценарию каждый год травмируются тысячи наших соотечественников. Особенно печально то, что от 40% до 80% таких повреждений приводят к инвалидности, стойкой и длительной утрате трудоспособности.
Безусловно, наша продукция может оказать значительную помощь этой категории пострадавших. Мы решили подробно рассказать Вам, от чего могут появиться осложнения при таком, казалось бы, «пустяковом» повреждении. А также поведать, как не допустить этих осложнений, и каким образом Вам помогут АНМС «Меркурий» с аксессуарами.
Основные виды переломов лучевой кости в типичном месте — это сгибательный и разгибательный. При первом варианте перелом наступает при падении на тыл кисти, во втором случае — при падении на ладонь. Что же такое «типичное место»? Это лучевая кость рядом с лучезапястным суставом, сразу над кистью. Если при этом повреждается суставная поверхность, перелом называют внутрисуставным. Одновременно может ломаться шиловидный отросток локтевой кости.
В чём же проблемы лечения переломов лучевой кости? От чего так много неблагоприятных результатов? Прежде всего, бывает сложно поставить лучевую кость на место. Отломки стягивают мощные сухожилия, через лучезапястный сустав, «транзитом», идут три очень важных нерва. Лучевая кость на этом уровне состоит из губчатого вещества, которое при переломе сминается. Потом, поставив кости на место (выполнив репозицию перелома), встает вопрос, как удержать в этом положении отломки и возможно ли это в принципе? Иногда репозиция или фиксация отломков на этом уровне может оказаться, настолько сложна, что лучше отказаться от попытки репозиции. Однако решение врачу надо принимать безотлагательно.
В большинстве случаев, для фиксации переломов лучевой кости, травматологи выбирают гипс. В стандартной ситуации, гипс фиксирует руку от основания пальцев до верхней трети предплечья. Чтобы избежать вторичного смещения отломков, нередко сразу после травмы циркулируют гипс. Эта мера вынужденная, она позволяет избежать одни опасности и рождает другие. Например, рука может сильно отекать в области перелома, но так как циркулярный гипс не дает руке увеличиться в объеме, отечные ткани сильно давят сами на себя. От такого давления особенно страдают нервы: это очень нежные и уязвимые структуры. Также от давления могут страдать кровеносные сосуды, что нарушает питание тканей. Вышеперечисленные причины в комплексе могут вызвать синдром Зудека, одно из имён которого «пятнистый остеопороз». Рука при этом приобретает синюшный цвет, который сохраняется и после снятия гипса. Пальцы и лучезапястный сустав застывают в контрактуре, которую очень сложно разработать.
Дорогие друзья! Мы искренне желаем Вам никогда не получать травм. Но если это произошло, помните: «простых» переломов не бывает, Вам надо аккуратно соблюдать предписания врача.
Для скорейшего сращивания кости, для снятия отека и для обезболивания, Вам помогут АНМС «Меркурий» с аксессуарами.
Методика применения АНМС «Меркурий»
Расположение
Один электрод необходимо закрепить у основания пальцев, второй — на тыльной поверхности предплечья сразу выше гипса.
Режим работы
ЧЭНС, ЗАПЯСТЬЕ.
Интенсивность тока
До ощущения легкой вибрации.
Продолжительность процедуры
30–40 минут, 2 раза в день.
В течение 4 недель, пока не сняли гипс, необходимо шевелить пальцами, как можно чаще, делая легкую гимнастику, а также проводить электростимуляцию АНМС «Меркурий» в режиме МАССАЖ, ЗАПЯСТЬЕ. Крепление электродов такое же, как при обезболивании. Хорошие результаты даёт электростимуляция мышц и гимнастика для здоровой, противоположной руки.
После снятия гипса, необходимо, вместе с гимнастикой, сделать курс электростимуляции мышц-сгибателей и мышц-разгибателей уже для больной руки. Необходимо выбрать режим ЭМС, ЗАПЯСТЬЕ, время стимуляции 20 минут, сила тока до отчетливых мышечных сокращений.
Где купить?
Для полезной и выгодной покупки сегодня не нужно выходить из дома. Купить любой из этих аппаратов можно из любого уголка России, прямо сейчас, на нашем официальном сайте по привлекательной цене!
Покупая аппараты у нас, Вы получаете 100% оригинальную продукцию, надежность и безопасность которой подтверждена соответствующими документами. Для Вас всегда действуют услуги доставки, официальная гарантия, возможность купить товар в рассрочку, а также бесплатная консультация нашего опытного врача.
Мы предлагаем купить аппараты для дома, а также осуществляем поставки техники для использования
в профессиональной сфере: в больницах, санаториях, косметологических салонах, реабилитационных центрах.
Изготовлено по заказу Компании «СТЛ».
Производитель: Шэньчжэнь Донгдищин Технолоджи Ко., Лтд. Адрес: No.3 Building Xilibaimang Xusheng Industrial Estate, 518108 Nanshan, Shenzhen China
Источник
