Хондральный перелом это
Повреждение мыщелков бедренной кости возникает при прямом действии травмирующего агента. Чаще всего, такая травма возникает в результате удара по колену или падении на него. Также, перелом мыщелков происходит при падении с высоты.
Мыщелок – парный фрагмент бедренной кости, который находится в её нижней части и формирует коленный сустав. Различают медиальный (ближе к срединной оси тела) и латеральный (боковой) мыщелки. Их переломы делятся на низко- и высокоэнергетические, в зависимости от характера травмы. Может наблюдаться изолированный перелом одного из мыщелков или их комбинированное повреждение. некоторые переломы сопровождаются образованием осколков.
Причины развития травмы
- травма во время спортивного занятия;
- падение с высоты;
- аварии, ДТП.
Во время автомобильной аварии большое значение имеет удар ногами о переднее сидение или панель приборов. если ноги при этом согнуты в коленном суставе – перелом мыщелков произойдет с большей вероятностью. При сильных ударах также играет роль направления силы- для данной травмы характерно прямое действие в боковой проекции колена.
Низкоэнергетическая травма происходит при незначительном ударе или обычном падении. Основную роль тут играет нарушение структуры костной ткани, что встречается при остеопорозе или в следствие возрастных изменений.
Если произошел изолированный перелом латерального мыщелка, скорее всего причина заключается в насильственном отклонении голени кнаружи. Если она движется в срединном направлении – перелом произойдет в участке медиальной структуры.
Как распознать перелом мыщелка бедренной кости?
Основной синдром при данном повреждении – болевой. Локализация болезненности – коленный сустав, который становится более сглаженным и теряет привычные контуры;
Внутреннее кровоизлияние приводит к выпячиванию тканей, отеку, болезненности при пальпации;
Нажатие на надколенник дает возможность почувствовать его непривычное положение и то, как он “пружинит” под давлением собравшейся внутри сустава крови;
Если произошло смещение мыщелка, это отражается на отклонении голени в сторону;
Пациент не может совершать активные движения, а пассивные вызывают резкую боль.
Подобные симптомы сопровождают переломы надколенника, мыщелков голени, а также растяжение связок колена и повреждение мениска. Поэтому для точной постановки диагноза требуется дополнительная диагностика. Отличием переломов мыщелков бедра от повреждения аналогичных структур голени является тот факт, что в первом случае боль локализуется выше суставной щели колена, а во втором – ниже её.
Диагностика патологии
Диагностика осуществляется на основе клинических данных и дополнительных методов исследования. Начинается постановка диагноза с опроса пациента и осмотра. Врач отмечает визуальные признаки переломов, характерные для повреждения мыщелков. Во время сбора анамнеза необходимо уделить должное внимание характеру полученной травмы, поэтому пациент четко должен описывать её в разговоре с врачом.
“Золотым стандартом” является выполнение рентгенограммы. Снимок делают в двух проекциях – прямой и боковой. Есть еще дополнительные методы исследования, но к ним прибегают реже.
Если данные рентгеновского снимка малоинформативны или есть сомнения – проводится томография на компьютерном аппарате.
Магнитно-резонансная томография не дает необходимых данных о состоянии кости – к этому методу прибегают, если есть риск повреждения мягких тканей и необходимо исключить их травму.
Современные методы лечения повреждения мыщелков бедренной кости
Лечения травмы мыщелка проводится в условиях стационара. Если у пациента диагностирован перелом без смещения костных фрагментов, тактика лечения заключается в следующих этапах:
- эвакуация крови из полости сустава;
- адекватное обезболивание;
- иммобилизация конечности;
- при необходимости – повторные пункции сустава.
Одним из важных принципов лечения является ограничение нагрузок на сустав. Пациенту рекомендуется щадящий режим, хождение с костылями в течении 2-3 месяцев с начала лечения.
Если имеет место смещение фрагмента, под местной анестезией проводится ручная репозиция – то есть восстановление анатомического положения фрагмента. Для этого врач отклоняет голень в сторону, противоположную от травмы. Правильное движение включает в работу связки сустава и мыщелок сам “становится” на место. После манипуляции все равно необходима иммобилизация конечности.
Оперативное лечение требуется при некоторых видах травмы и при неэффективности консервативных методов. Операция проводится в раннем периоде после получения травмы и сопровождается наркозом.
Из суставной полости удаляют кровь и небольшие осколки. после этого происходит вправление мыщелка и устранение смещения. Для укрепления фрагмента в него вводят несколько металлических винтов. После ушивания ран на ногу накладывается гипсовая повязка от стопы до верхней части бедра.
Период восстановления после операции
Реабилитационные мероприятия заключаются в применении скелетного вытяжения или гипсовых повязок после операции. При восстановлении двигательной активности пациенту рекомендуют физические упражнения, которые сначала носят пассивный, а затем – активный характер.
Ранний послеоперационный период сопровождается рациональной антибиотикотерапией, тромбопрофилактикой, а также адекватным уходом за раной.
Источник
Повреждения хряща могут возникать как в обычных бытовых условиях, так и во время занятий спортом при резких ротационных движениях в коленном суставе.
Клиническая картина
При остром повреждении клиническая оценка крайне сложна. Клиническая картина может варьировать от полного отсутствия жалоб до острой интенсивной боли. В ряде случаев на первое место могут выступать симптомы повреждения передней крестообразной связки и разрывов мениска.
Диагностика
Определенного алгоритма клинического осмотра при травматическом повреждении хряща не существует. Диагноз позволяет предположить анализ анамнеза и механизм травмы. Необходимо исключить повреждение крестообразных связок и менисков.
Изолированное повреждение хряща на обычных рентгенограммах не выявляется, только при повреждении субхондральной кости или если с момента травмы прошло более месяца, можно увидеть повышение плотности или неровность суставной поверхности (в случае вдавленного перелома, перелома медиальной поверхности латерального мыщелка бедренной кости).
Данные МРТ очень важны для постановки правильного диагноза при повреждении хряща, однако полученные изображения должны быть достаточно высокого качества.
Артроскопические данные
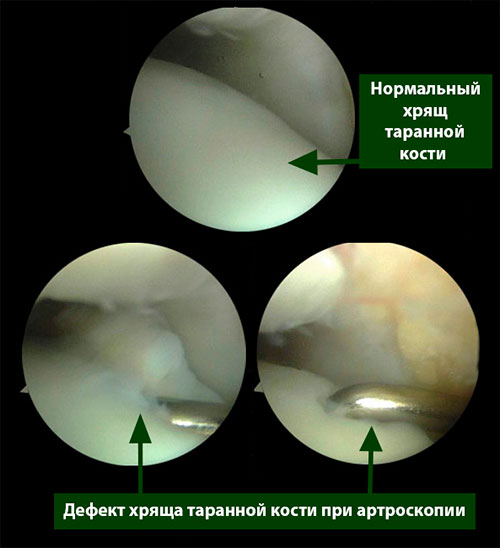
Артроскопия является наиболее ценным и точным методом диагностики повреждений хряща, так как позволяет достоверно определить распространенность и глубину травматического повреждения и посттравматических изменений.
Травматические и посттравматические изменения хряща имеют множество различных проявлений, поэтому единую классификацию повреждений создать очень сложно. Bauer и Jackson предложили классификацию хондральных повреждений, включающую 6 категорий и основанную на выраженности изменений, затрагивающих внутрисуставной хрящ.
- Тип 1 (трещина) – повреждение хряща представлено изолированной трещиной, которая может доходить до субхондральной кости.
- Тип 2 (звездчатый дефект) – несколько разнонаправленных линий переломов, часто с центральным дефектом. Линии переломов могут достигать субхондральной кости.
- Тип 3 (лоскутный дефект) – поврежденный лоскут прикреплен к предлежащему интактному хрящу. Глубина повреждения может достигать субхондральной кости.
- Тип 4 (кратер) – отделение полнослойного фрагмента хряща с обнажением субхондральной кости.
- Тип 5 (фибрилляция) – при этом типе повреждения имеется зона поверхностной фибрилляции без отделения хряща на большом протяжении. Этот тип повреждения очень сложно отличить от дегенеративного повреждения.
- Тип 6 (деградация) – разрушение и отделение хряща с обнажением субхондральной кости. Этот тип также сложно, а часто невозможно отличить от дегенеративных поражений хряща. Локализация зоны повреждения может указывать на причину повреждения.
Комбинированные повреждения
Во время диагностики и лечения повреждений хряща необходимо обращать особое внимание на целостность передней и задней крестообразных связок. Острая и хроническая нестабильность коленного сустава, связанная с повреждением этих связок, очень часто приводит к повреждению суставного хряща.
Повреждения хряща, связанные с нестабильностью, вследствие разрыва ПКС.
- Медиальный мыщелок бедра.
Зона повреждения практически всегда находится на латеральной поверхности медиального мыщелка бедра (в области межмыщелкового возвышения). В данной зоне могут встречаться любые виды травматических повреждений хряща.
- Латеральный мыщелок бедра.
Типы повреждений латерального мыщелка бедренной кости сходны с типами повреждений медиального мыщелка. Повреждения, возникающие в этой области, ограничены боковой трещиной, образующейся вследствие винтообразного механизма перелома и большего размера латерального мениска. Такие повреждения также могут распространяться и на латеральную порцию латерального мыщелка бедра. Поперечные линейные трещины (щелеобразные переломы) в некоторых случаях достигают медиальной стороны.
Костно-хрящевые переломы
Чаще всего причиной остеохондральных переломов являются прямая травма, вывих надколенника и разрыв ПКС. Вывих надколенника нередко приводит к смещению костно-хрящевого фрагмента с медиальной стороны надколенника и с латерального края латерального мыщелка бедренной кости.
Лечение
Лечение травматических повреждений хряща зависит от их глубины и распространенности, клинической картины и сопутствующих повреждений.
Травматические повреждения хряща (исключение – субхондральная гематома), включающие в себя разрушение суставной поверхности, нестабильные фрагменты хряща и вовлечение в процесс субхондральной кости определяют выбор метода лечения.
Применяются различные подходы:
- Невмешательство.
Если выявлены небольшие поперечные трещины хряща, лучше оставить их нетронутыми, так как чрезмерная механическая обработка может привести к еще более выраженным повреждениям.
- Удаление нестабильных хрящевых фрагментов.
Лоскутные повреждения хряща, выраженные фибрилляции и нестабильные участки должны быть устранены.
- Стимуляция регенерации фиброзного хряща.
Индукция образования волокнистого хряща зависит от различных факторов, наиболее благоприятными из которых являются следующие:
- Молодой возраст пациента,
- Стабильный хрящ, окружающий дефект;
- Отсутствие нестабильности, связанной с повреждением капсульно-связочного аппарата;
- Отсутствие угловой деформации нижней конечности,
- Небольшой размер дефекта (менее 15 мм),
- Неповрежденные мениски.
К неблагоприятным факторам, которые следует учитывать, прибегая к методам индукции формирования фиброхрящевой ткани, относятся:
- Большой размер дефекта (более 15 мм),
- Нестабильные края,
- Наличие угловой деформации нижней конечности,
- Нестабильность связочного аппарата,
- Пожилой возраст,
- Ожирение,
- Локализация дефекта в области бедренно-надколенникового сочленения.
Существует множество различных методик стимуляции репарации хрящевой ткани:
- Рассверливание по Pridie,
- Субхондральная абразивная хондропластика,
- Микрофрактурирование.
- Пересадка хряща.
Доступны следующие методики трансплантации хряща и костно-хрящевых блоков:
- Техника «смешанного» костно-хрящевого трансплантата по Stone.
- Трансплантация аутологичных хондроцитов,
- Трансплантация периостального лоскута,
- Мозаичная остеохондропластика по Hangody.
Источник
Основные факты:
- пациент с повреждениями хряща обычно испытывает болевые ощущения в глубине голеностопного сустава во время или после физической нагрузки;
- причиной болевого синдрома является повторяющееся увеличение давления внутри голеностопа во время ходьбы, которое приводит к раздражению болевых рецепторов кости на дне дефекта хряща;
- для диагностики повреждений хряща и предоперационного планирования предпочтительно использование КТ;
- выбор метода лечения при остеохондральных повреждениях зависит от продолжительности заболевания и размеров дефекта;
- первоочередным методом лечения является иссечение, дебридмент и стимуляция костного мозга, что позволяет добиться хороших/отличных результатов в 90% случаев.
Что такое остеохондральные повреждения голеностопного сустава и как часто они встречаются?
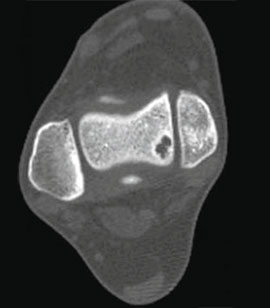
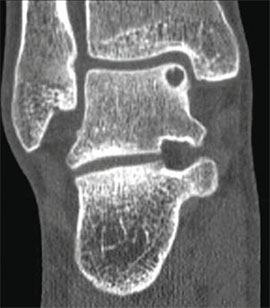
Частота (остео) хондральных дефектов блока таранной кости у пациентов со свежими повреждениями голеностопного сустава составляет 7-9%. Эти остеохондральные дефекты становятся причиной длительно сохраняющегося отека, ограничения объема движений и боли при нагрузке. Дефект может быть виден на рентгенограммах, однако чаще они оказываются неинформативными. Травматические остеохондральные повреждения отличаются низкой способность к регенерации поэтому требуют специального хирургического лечения.
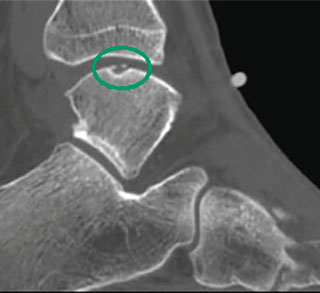

Выделяют также дефекты хряща в голеностопном суставе, причины которого напрямую не связаны с травмой. Здесь могут иметь значение нарушение кровобращения в кости, некроз и, возможно, генетические факторы. Большинство из них долго протекают бессимптомно. Однако в дальнейшем они могут проявится болью и отеком, например, после эпизода травмы.
Остеохондральные дефекты обычно локализуются в области передней части блока таранной кости. При остеохондральных дефектах часто образуются свободные тела в голеностопном суставе.
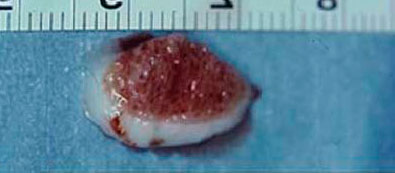
Повторяющиеся перегрузки поврежденного суставного хряща могут вести к дальнейшей локальной гибели хрящевых клеток.
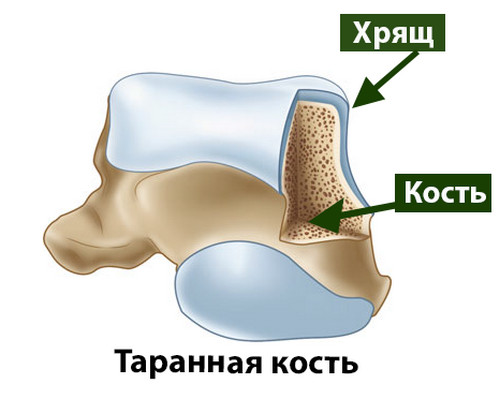
О хряще голеностопного сустава
Голеностопный сустав – это наиболее конгруэнтный сустав нижней конечности, а хрящевой покров образующих его костей отличается наименьшей толщиной.
Средняя толщина хрящевого покрова блока таранной кости у человека составляет 1,5 мм.
Толщина суставного хряща коленного сустава, согласно исследованиям составляет 2,2 мм (1,7-2,6 мм), а средняя толщина суставного хряща тазобедренного сустава – 1,8 мм.

Хрящ образован клетками (хондроцитами), коллагеновыми волокнами (образуют аркадные структуры) и водой. На водный компонент суставного хряща человека приходится примерно 80% его массы. Благодаря своему строению суставной хрящ очень гладкий, это облегчает движения костей друг относительно друга в суставе.
Причина болей при разрушении хряща голеностопа
Предполагается, что в формировании болевого синдрома при остеохондральных дефектах голеностопного сустава участвуют несколько механизмов. При увеличение давления в полости голеностопного сустава и внутри таранной кости формируется костная боль, а при воспалении – синовиальная боль.
Под синовиальной болью подразумевается боль от воспаленной и утолщенной синовиальной выстилки стенок сустава.
Также установлено, что надкостница и костный мозг таранной кости являются хорошо иннервируемыми тканями. Увеличение давления внутри голеностопного сустава является мощным раздражителем нервных окончаний костного мозга. Вот почему пациенты с поврежденным хрящом таранной кости периодически испытывают значительные костные боли.
Методы обследования пациентов с дефектом хряща
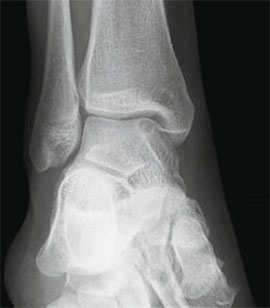
Рентгенография
Рутинное рентгенологическое исследование включает рентгенографию обоих голеностопных суставов в прямой и боковой проекциях. На рентгенограммах можно увидеть отслоенный костный фрагмент. Изначально, на начальных стадиях болезни, площадь повреждения может быть очень мала, в связи с чем она не будет видна на рентгенограммах. Иногда изменения становятся видны только при рентгенологическом исследовании в динамике.
КТ и МРТ
Для предоперационного планирования, однако, предпочтительно использование компьютерной томографии (КТ). КТ включает исследование с шагом 0,5 мм и ЗD реконструкцией поврежденного сустава. МРТ полезно для диагностики сопутствующих повреждений мягких тканей (мышц, связок и сухожилий).
Консервативное лечение
Бессимптомно существующие или минимально проявляющие себя повреждения лечатся консервативно: покой, лед, временное ограничение нагрузки и, при ощущениях нестабильности в суставе, ортезирование.
Варианты оперативного лечения
Мы используем несколько хирургических методик лечения остеохондральных повреждений голеностопного сустава. Все они чаще всего основываются на одном из следующих принципов:
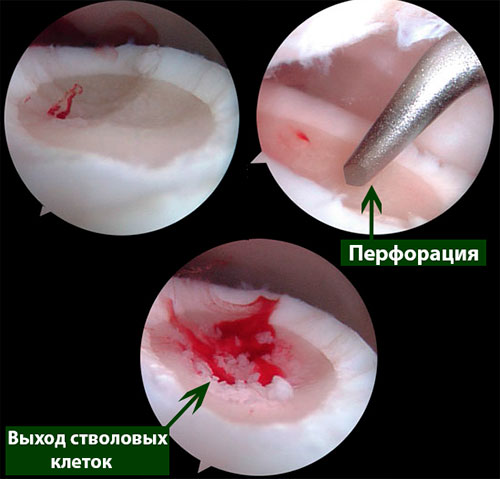
- дебридмент и стимуляция костного мозга (микрофрактуринг, абразивная хондропластика, перфорация); При этом за счет выхода стволовых клеток из костно-мозгового канала в область дефекта нарастает новый суставной хрящ.
- фиксация оторванного фрагмента хряща обратно к блоку таранной кости, если он большого размера;
- стимуляция формирования суставного хряща путем имплантации аутологичных хондроцитов;
- перемещение хряща из коленного сустава (мозаичная хондропластика) или замещение дефекта искусственным хрящом.
Выбор метода лечения остеохондральных повреждений таранной кости зависит от продолжительности жалоб пациента, размеров дефекта и от того, с каким дефектом, первичным или вторичным, мы имеем дело.
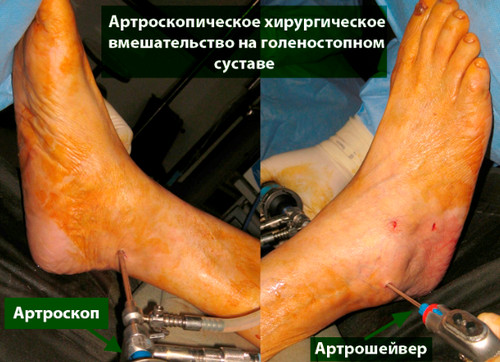
По нашему опыту первичный и наиболее оптимальный метод лечения повреждений хряща голеностопа является артроскопический дебридмент и стимуляция костного мозга. Такая тактика лечения в 87% случаев позволяют добиться хороших и отличных результатов.
В острых ситуациях (от травмы прошло до 4 недель) при размерах фрагмента 18 мм и более предпочтительна фиксация его на место с использованием специальных винтов. В подростковом возрасте всегда следует отдавать предпочтение фиксации отколовшегося фрагмента даже при размерах дефект менее 18 мм. При крупных кистозных дефектах таранной кости может быть показано заполнение дефекта костным материалом.
В большинстве первичных случаях весь необходимый объем вмешательства может быть выполнен артроскопически.
При неэффективности первичного вмешательства может быть показана мозаичная хондропластика или замещение дефекта искусственным хрящом. Эти операции обычно выполняются открыто.
Артроскопический дебридмент и стимуляция костного мозга
Методика заключается в удалении всех отколовшихся фрагментов хряща и подлежащей некротизированной (умершей) кости. Если в кости под хрящом имеются кисты, они вскрываются и специальным образом обрабатываются. Затем особым интструментом выполняется микро перфорация кости. Это приводит к высвобождению факторов роста, которые заполняют дефект хряща таранной кости.
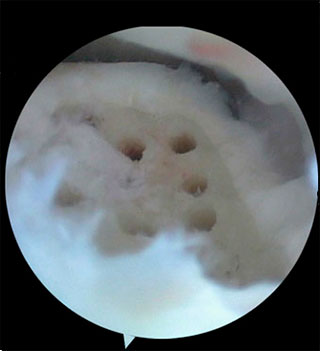
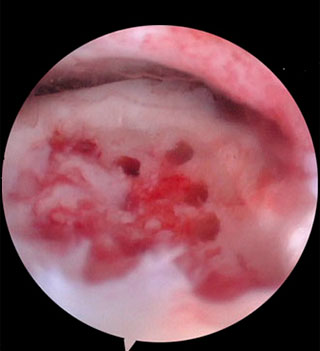
Происходит стимуляция образования новых сосудов, в остеохондральный дефект выходят стволовые клетки костного мозга таранной кости, и он в последующем заполняется хрящом.
Во время операции снижается внутрисуставное давление на хрящ, что приводит к блокированию стимуляции нервных окончаний и уменьшению выраженности болевых ощущений у пациента.
Хорошие и отличные результаты отмечены у 86% пациентов.
Реабилитация после артроскопического дебридмента
После артроскопического дебридмента и перфорации пациентам рекомендуют активное сгибание стопы в голеностопном суставе. В течение ближайших 5-6 недель после операции допускается лишь дозированная нагрузка на стопу. Полная нагрузка разрешается через 6 недель. Бег по ровной поверхности возможен через 12 недель после операции. Возвращение к полноценной активности и занятиям спортом обычно происходит через 4-6 месяцев после операции.
Фиксация крупных фрагментов отколовшегося хряща
При размерах фрагмента 18 мм и более предпочтительным методом является его фиксация одним или двумя 2,0 мм винтами.
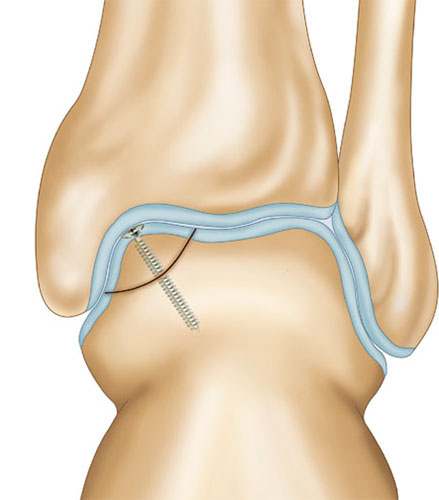
У подростков при (достаточно длительном) неэффективном консервативном лечении также следует отдавать предпочтение рефиксации отколовшегося куска таранной кости. Считается, что наличие крупного остеохондрального дефекта отрицательным образом сказывается на здоровье сустава.
Для того, чтобы оценить точные размеры и локализацию дефекта, обязательно проведение спиральной КТ.
Во время операции выполняется микроперфорация некротизированного (умерешего) участка таранной кости. После репозиции, фрагмент фиксируется 2-мя стягивающими винтами.
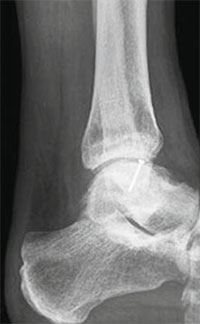
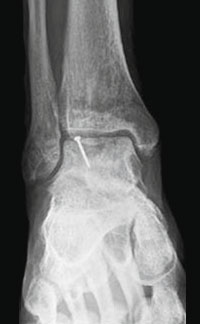
В качестве альтернативы металлическим винтам можно использовать биодеградируемые пины или якори.
Мозаичная хондропластика таранной кости
Размеры дефекта таранной кости оценивают по результатам рентгенологического и КТ-исследования.
Перед операцией пациента информируют о возможных вариантах лечения и их результатах. Пациентам старше 55 лет предлагать мозаичную остеохондропластику следует с большой осторожностью, то же касается пациентов с многократными ранее перенесенными вмешательствами на голеностопном суставе и пациентов с признаками артроза и истончения суставного хряща.
Мозаичная хондропластика выполняется артроскопически или открыто, через небольшой кожный разрез в области голеностопного сустава. Если требуется небольшой трансплантат для заполнения дефекта хряща, то его забирают из переднего не нагружаемого отдела блока таранной кости. Однако чаще, костно-хрящевой цилиндр (трансплантат) берут из не нагружаемой зоны мыщелка бедра коленного сустава. При этом забор костно-хрящевого столбика из коленного сустава производится с применением артроскопической технологии через проколы кожи.

Операция выполняется под общей или спинальной анестезией. Выполняется стандартная артроскопическая ревизия голеностопного сустава, оцениваются размеры и локализация дефекта. Идеальным кандидатом на мозаичную остеохондропластику является пациент с дефектом хряща таранной кости диаметром более 10 мм. Важным является сохранение целостности остальных участков суставных поверхностей большеберцовой и таранной костей.
Противопоказанием к операции является дегенеративное, артрозное поражение голеностопного сустава.
Современный инструментарий для мозаичной остеохондропластики включает инструменты для точного определения диаметра и глубины требуемых трансплантатов.

Основным в операции является необходимость точно отмоделировать трансплантаты для максимального соответствия контуру суставной поверхности голеностопного сустава. От этого очень сильно зависит исход лечения.
В ходе операции производят освежевание с помощью острого бора основания дефекта хряща таранной кости до появления кровоточащей поверхности
По завершении подготовки ложа таранной кости, хирург перемещает астроскоп в коленный сустав, где выполняется забор остеохондральных трансплантатов из мыщелков бедра.
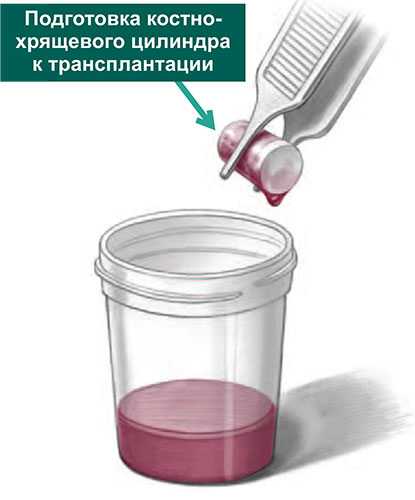
Трансплантаты забираются с помощью трубчатых полых сверил, которые обеспечивают забор трансплантата точного диаметра и длины.

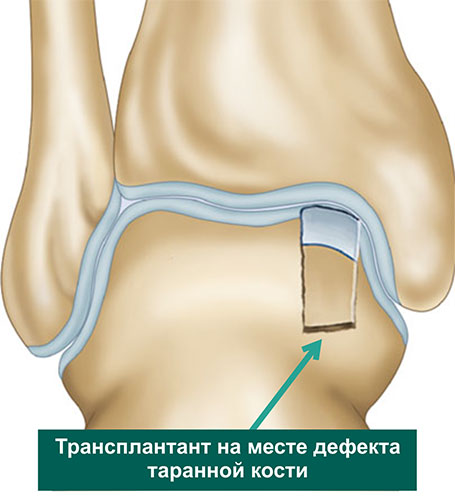
Далее переходят обратно на голеностопный суставе, где в области дефекта хряща таранной кости, специальными сверлами формируется костный каналы соответствующий трансплантатам из коленного сустава по длине и диаметру. В завершении трансплантаты взятые из коленного сустава впрессовывается в сформированный в таранной кости каналы и моделируется по уровню суставной площадки.
Реабилитация
Пациентам, рекомендуется исключить нагрузку на ногу на срок 3 недели. По истечении этого периода еще в течение 3 недель рекомендуется дозированная нагрузка, не превышающая 30 кг и способствующая дальнейшей интеграции остеохондральных трансплантатов в таранную кость. Использование ортопедической обуви поможет избежать дискомфортных ощущений. Рекомендуются упражнения, направленные на восстановление полного объема движений в суставе. Ходьбе без вспомогательных средств опоры разрешается через 6 недель после операции. Вернуться к занятиям спортом можно примерно через 6 месяцев в зависимости от состояния конечности.
Источник
