Хирургическое лечение перелома глазницы
Травмы черепа могут сопровождаться переломами костей, образующих глазницу – полость, в которой располагается глазное яблоко. Если вы или ваш ребенок получили травму, приведшую к появлению «синяка» под глазом, важно своевременно обратиться к специалисту, который определит, нет ли перелома. Это важно, потому что перелом стенки глазницы может привести к неприятным последствиям, связанным с нарушением функции зрения.
Рассказывает Роман Карташов,
челюстно-лицевой хирург

Травмы черепа могут сопровождаться переломами костей, образующих глазницу – полость, в которой располагается глазное яблоко. Если вы или ваш ребенок получили травму, приведшую к появлению «синяка» под глазом, важно своевременно обратиться к специалисту, который определит, нет ли перелома. Это важно, потому что перелом стенки глазницы может привести к неприятным последствиям, связанным с нарушением функции зрения.
Симптомы перелома стенки глазницы
- появление боли, отека или гематомы в области глаза;
- онемение щеки, десны;
- кровотечение из носа;
- изменение положения глаза, двоение в глазах;
- снижение остроты зрения;
- нарушение конфигурации лица (из-за переломов лицевого скелета при обширных травмах).
Диагностика перелома стенки глазницы
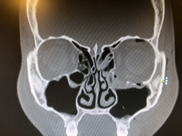
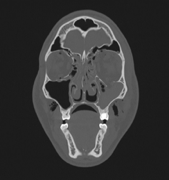
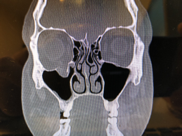
Компьютерная томография (КТ) является золотым стандартом в диагностике переломов глазницы, позволяющим точно воспроизвести вид скелета орбиты и прилежащих структур в нескольких плоскостях. 3D реконструкция дает достоверную информацию о количестве костных отломков орбиты и их положении.

Лечение переломов стенки глазницы
- антибактериальное для предотвращения развития инфекции;
- симптоматическое для купирования боли, отека, подкожных гематом;
- хирургическое для восстановления прежней формы скелета, положения глаза, дренирование внутриглазничных гематом.
Переломы глазницы существенно отличаются как по локализации, так и по степени тяжести. Глобально врачу важно определить, необходима ли операция.
Показания к проведению операции:
- нарушение функции зрения (часто из-за перелома происходит смещение глаза, в результате чего появляется двоение; нарастающая гематома может привести к атрофии зрительного нерва и потере зрения; костные фрагменты могут препятствовать сокращению мышц, что приводит к ограничению движения глаза);
- нарушение структуры лицевого скелета из-за смещения костных отломков, что проявляется изменением черт лица, асимметрией, обезображиванием;
- сдавление подглазничного нерва смещенными костными фрагментами, что привело к онемению щеки, половины носа, губы и десны.
Предпочтительно выполнять операцию сразу после перелома до развития отека. Если отек все же успел появиться, то необходимо подождать 3-5 дней.
Если оставить перелом без лечения, то возможны неблагоприятные последствия в виде посттравматической деформации, нарушения зрения, изменения положения глаза. Лечить их гораздо сложнее, нежели «свежую» травму.
Виды операций при переломе глазницы:
Стенки глазницы представлены очень тонкими костями, и вернуть их в прежнее положение не представляется возможным. Однако в арсенале хирургов есть несколько материалов для протезирования: собственная кость пациента со свода черепа, титановая сеть и различные синтетические протезы.
Если речь идет о переломе края глазницы, то восстановление его формы выполняется при помощи фиксации титановых пластинок винтами, т.к. в этом месте кость достаточно толстая.
Реабилитация после перелома стенки глазницы
После операции выполняется компьютерная томография для контроля результата проведенной операции. Пациент находится под наблюдением челюстно-лицевого хирурга и офтальмолога.
Как правило, при гладком течении послеоперационного периода на 3-4 сутки отек в области операции начинает спадать, а через 7-10 дней могут оставаться только следы гематом.
Реабилитация направлена на восстановление функции зрения. Пациентам рекомендуется выполнять глазодвигательные упражнения, избегать повышения давления в полости носа во время чихания и высмаркивания.
Противопоказания к операции
- тяжелая черепно-мозговая травма
- сопутствующая патология, при которой противопоказаны любые операции.
Источник
Хомутинникова Н.Е.
Нижегородская государственная медицинская академия
Дурново Е.А.
Нижегородская государственная медицинская академия
Мишина Н.В.
Нижегородская государственная медицинская академия
Высельцева Ю.В.
Приволжский исследовательский медицинский университет, Нижний Новгород, Россия
Ближайшие и отдаленные результаты лечения пациентов с переломами нижней стенки орбиты
Журнал: Стоматология. 2018;97(5): 54-58
Как цитировать
Хомутинникова Н. Е., Дурново Е. А., Мишина Н. В., Высельцева Ю. В. Ближайшие и отдаленные результаты лечения пациентов с переломами нижней стенки орбиты. Стоматология. 2018;97(5):54-58. https://doi.org/10.17116/stomat20189705154
Авторы:
Хомутинникова Н.Е.
Нижегородская государственная медицинская академия
Читать метаданные
Цель исследования – изучение осложнений реконструкции нижней стенки орбиты с помощью анализа ближайших и отдаленных результов лечения пациентов с переломами нижней стенки глазницы. Нами обобщен опыт хирургического лечения 215 пострадавших с переломами скулоглазничного комплекса, находившихся на лечении в клинических базах кафедры хирургической стоматологии и челюстно-лицевой хирургии ФГБОУ ВО ПИМУ Минздрава РФ в 2011-2017 гг. Переломы стенок глазницы, при которых требовалось реконструктивно-восстановительное лечение, диагностированы у 78 (36,3%) больных. Объем оперативного вмешательства включал в себя трансконъюнктивальный доступ и реконструкцию нижней стенки орбиты полимерными или металлическими имплантатами. В большинстве случаев ближайшего и отдаленного периода клинического наблюдения получены хорошие и удовлетворительные результаты лечения. Проведен анализ полученных ранних и поздних послеоперационных осложнений при реконструкции нижней стенки глазницы. Отмечено, что послеоперационный энофтальм и смещение имплантата являются самыми нежелательными осложнениями отдаленного периода и требуют повторной операции. Наш опыт позволяет утверждать, что избежать осложнений и получить хороший эстетический и функциональный результат можно при условии хорошей подготовки врача и тщательного планирования операции: расчета анатомо-топометрических показателей глазницы по КТ, правильного выбора методики операции и имплантата.
Авторы:
Хомутинникова Н.Е.
Нижегородская государственная медицинская академия
Дурново Е.А.
Нижегородская государственная медицинская академия
Мишина Н.В.
Нижегородская государственная медицинская академия
Высельцева Ю.В.
Приволжский исследовательский медицинский университет, Нижний Новгород, Россия
Изолированные переломы глазницы встречаются в 35-40% случаев, причем до 70% орбитальных переломов сочетаются с различными повреждениями глазного яблока и тканей, его окружающих [1, 5, 7]. До настоящего времени не разработан клинический протокол лечения пациентов с изолированными переломами, дефектами и деформациями стенок глазницы. Применяются различные оперативные доступы и имплантаты для реконструкции нижней стенки орбиты [1, 2, 4, 6, 10]. Основными материалами, предназначенными для восстановления стенок глазницы, по-прежнему являются аутокость, металлические и полимерные эндопротезы [4-7, 9].
В последние годы в клиническую практику челюстно-лицевых хирургов внедряются современные технологии: производство индивидуальных имплантатов лицевого скелета с использованием стереолитографических моделей и 3D-печати, использование компьютерной навигации во время операции, однако они являются малодоступными в регионах России из-за различных организационных проблем [4]. Оперируя данную зону, когда основными целями являются восстановление анатомии орбиты и устранение функциональных нарушений органов глазницы, невозможно не помнить о проблемных вопросах, которые появляются у различных специалистов во время планирования операции и после хирургического вмешательства. К тяжелым послеоперационным осложнениям относятся абсцессы и флегмоны орбиты, повреждение зрительного нерва, ранение мягкотканных структур глазницы, отторжение и смещение имплантата, выраженные рубцовые деформации орбитальной клетчатки и экстраокулярных мышц, отслойка сетчатки и др. В литературе имеются единичные источники об осложнениях при лечении переломов, дефектов и деформаций стенок орбиты [2, 3, 7].
Цель исследования – изучение осложнений реконструкции нижней стенки орбиты с помощью анализа ближайших и отдаленных результатов лечения пациентов с переломами нижней стенки глазницы.
Материал и методы
Нами обобщен опыт хирургического лечения 215 пострадавших с переломами скулоглазничного комплекса, находившихся на лечении в клинических базах кафедры хирургической стоматологии и челюстно-лицевой хирургии ФГБОУ ВО ПИМУ Минздрава России в отделениях челюстно-лицевой хирургии НОКБ им. Н.А. Семашко и клинической больницы № 3 ПОМЦ ФМБА России в 2011-2017 гг. Средний возраст пациентов 37,4 года (от 20 до 60 лет), распределение по полу: 172 (82,7%) мужчины и 43 (17,3%) женщины. Переломы стенок глазницы, при которых требовалось реконструктивно-восстановительное лечение, диагностированы у 78 (36,3%) больных. Наши данные не противоречат данным литературы, что не всем пациентам с переломом скулоглазничного комплекса необходимо хирургическое лечение переломов стенок глазницы, для этого есть определенные показания [1, 7, 10]. Число пациентов со свежими переломами нижней стенки глазницы составило 50 (64,1%), с застарелыми переломами – 15 (19,2%), с дефектами и деформациями – 13 (16,7%). В 5 (6,4%) случаях имелись повреждения верхней стенки орбиты и травма головного мозга, лечение этих пациентов проводилось совместно с нейрохирургом. У 18 (23,1%) больных наблюдали повреждения латеральной, медиальной и нижней стенок орбиты. Изолированные повреждения нижней стенки глазницы выявлены в 14 (17,9%) наблюдениях, в 41 (52,6%) случае переломы дна глазницы сочетались с переломами скулоглазничного комплекса. У всех пациентов в предоперационном периоде имелась деформация орбиты, гипофтальм и диплопия различного характера. Ограничение подвижности глазных яблок выявлено у 43 (55,1%) больных. Аксиальная дистопия в виде энофтальма различной степени отмечена у 28 (35,9%) пациентов, так как у них имелось обширное разрушение стенок глазницы.
Сроки хирургического лечения были следующими: в 1-е сутки после травмы прооперированы 3 (3,85%) пациентов, с 7-х по 14-е сутки – 43 (55,1%), с 15-х по 30-е сутки – 10 (12, 8%), через 1-2 мес – 9 (11,5%), через 4 мес – 9 (11,5%), 6 мес – 4 (5,12%) больных.
При поступлении всем больным выполнялись стандартное комплексное обследование, выполнялась компьютерная томография (КТ), магнитно-резонансная томография орбит (по показаниям). Всем пациентам проводилось специальное офтальмологическое обследование: (визометрия, офтальмоскопия, экзофтальмометрия, биомикроскопия). Оценка состояния глазного дна и функции глазовигательных мышц являются обязательными, по нашему мнению, при планировании хирургического лечения на орбите. Иногда повреждения глаза и посттравматические изменения (отслойка сетчатки и др.) являются противопоказанием к лечению костных травм орбиты, так как любые манипуляции с глазным яблоком могут усугубить его повреждение и привести к потере зрения [3].
Пациентам выполнялась реконструкция нижней стенки орбиты под общим обезболиванием. Нами использовались полимерные имплантаты Реперен [8] и металлические имплантаты различных фирм «Конмет» или «Синтез». Для хирургического лечения нижней стенки глазницы в 64 (87,9%) случаях выполнялся трансконъюнктивальный доступ с латеральной кантотомией, в 9 (12,1%) случаях проводился субциллиарный разрез. В послеоперационном периоде всем пациентам назначалась стандартная противовоспалительная терапия, а также проводилась реабилитация, совместно с офтальмологом.
Результаты и обсуждение
На основании проведенного анализа результатов хирургического лечения 215 пациентов с переломами скулоглазничного комплекса нами выделена группа больных (55 человек), которым было показано хирургическое лечение перелома нижней стенки глазницы. Нами отмечено оптимальное восстановление анатомии и функциональных нарушений в орбите у 48 (87,3%) больных. В 7 (12,7%) случаях отмечены различные осложнения, которые можно разделить на осложнения раннего послеоперационного периода (до 1-2 мес после операции) у 4 (7,27%) больных и поздние – отдаленные осложнения (через 4-6 мес после операции) у 3 (5,45%) пациентов. Нами выявлено у 2 пациентов несколько ранних транзиторных осложнений. Осложнения раннего послеоперационного периода представлены в табл. 1.
Таблица 1. Осложнения раннего и ближайшего послеоперационного периодов
Нами не отмечено осложнений после использования трансконъюнктивального доступа с латеральной кантотомией, а именно лимфостаз нижнего века, отставание нижнего века от глазного яблока и слезотечение [2]. Вышеперечисленные осложнения отмечались при субцилиарном доступе. У 2 (3,63%) пациентов сохранялся хемоз в течение 2-3 нед, что было обусловлено длительностью операции, в связи с наличием обширного повреждения нижней стенки орбиты и хронического полипозного верхнечелюстного синусита (рис. 1-3).
Рис. 2. Пациент В. КТ (сагиттальный срез). Перелом нижней стенки правой орбиты, хронический верхнечелюстной синусит (до операции). Рис. 3. Пациент В. КТ (сагиттальный срез). Состояние после реконструкции нижней стенки правой орбиты титановой мини-пластиной и санации верхнечелюстного синуса. Рис. 1. Пациент В. Сохраняется выраженный хемоз после реконструкции нижней стенки правой глазницы (10-е сутки).
Через 1 мес после операции диплопия сохранялась у 4 (7,27%) пациентов. Восстановление бинокулярного зрения у них длилось до 2-3 мес, что было связано с характером травмы глазного яблока и сроками хирургического лечения, что не противоречит данным литературы [3, 9]. Снижение остроты зрения у 4 (7,27%) пациентов сохранялось до 4 мес, что обусловлено характером травмы глаза, возрастом и наличием офтальмологического заболевания. Все ранние осложнения были транзиторными и купировались в течение 1-3 мес после операции.
Отдаленные осложнения представлены в табл. 2.
Таблица 2. Отдаленные осложнения
При анализе отдаленных результатов лечения нами не отмечено воспалительных изменений вокруг имплантатов, а также потери зрения. Гиперофтальм был отмечен у 1 (1,82% случаев), причем у пациента с посттравматической деформацией орбиты, оперированного спустя 4 мес после травмы. Во время операции у этого больного проводилась умеренная гиперкоррекция по вертикали с целью стабилизации положения глазного яблока в отдаленном периоде. Нормализация положения глаза по вертикали у этого пациента произошла через 2,5-3 мес [3, 7].
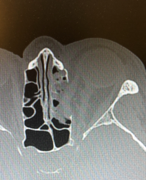
Смещение имплантата отмечено в 1 (1,82%) случае. Пациент был оперирован в 2012 г. по поводу перелома скулоорбитального комплекса и нижней стенки глазницы через 3 нед после травмы. Нами выявлено смещение полимерного имплантата Реперен спустя 6 мес после операции. Данное осложнение было обусловлено наличием обширного мелкооскольчатого перелома нижней стенки орбиты, рубцовыми изменениями орбитальной клетчатки и нижней прямой мышцы, смещением имплантата вследствие рубцевания в верхнечелюстную пазуху. Пациенту потребовалось повторное хирургическое вмешательство в связи с развитием прогрессирующей диплопии и энофтальма (рис. 4-6).
Рис. 4. Пациент Л. Деформация левой орбиты. Состояние через 6 мес после реконструкции нижней стенки левой орбиты. Рис. 5. Пациент Л. КТ (фронтальный срез). Состояние через 6 мес после реконструкции нижней стенки левой орбиты полимерным имплантатом Реперен. Рис. 6. Пациент Л. КТ (сагиттальный срез). Состояние через 6 мес после реконструкции нижней стенки левой орбиты полимерным имплантатом Реперен.
Повторная операция, выполненная с применением титанового анатомического эндопротеза Синтез, позволила получить хороший эстетический и функциональный результат (рис. 7, 8).
Рис. 7. Пациент Л. После повторной операции. Устранен гипо- и энофтальм. Рис. 8. Пациент Л. КТ (сагиттальный срез) после повторной реконструкции нижней стенки правой орбиты.
Анализируя вышеуказанное осложнение, мы обнаружили погрешности в планировании операции: не рассчитан размер дефекта нижней стенки глазницы, а также выбран полимерный имплантат Реперен, который не может обеспечить достаточную жесткость опоры в дистальной зоне.
В 2 (3,64%) случаях отмечен энофтальм (1,5-4 мм) в отдаленном периоде. Использование анализа КТ орбит этих пациентов обнаружило необходимость повторной операции у 1 больного, так как причиной энофтальма (3-4 мм) являлось пролабирование дистального края имплантата в сторону верхнечелюстной пазухи, у другого пациента энофтальм был в пределах 1,5-2 мм, что не причиняло пациенту дискомфорта и данная аксиальная дистопия глаза не является показанием к повторной хирургическому вмешательству [3, 4, 6, 7].
При анализе результатов хирургического лечения 55 пациентов с переломом нижней стенки глазницы и отдаленных осложнений (смещения имплантата и энофтальм) мы пришли к выводу, что использование полимерных имплантатов Реперен возможно только при наличии перелома нижней стенки глазницы в передней и средней части. В случаях обширных разрушений дна глазницы и переломах ее среднего и дистального отдела целесообразно применение титановых металлоконструкций.
Смещения имплантатов в сторону нижнеглазничного края и нижнего века нами не отмечено, так как все используемые нами (полимерные и металлические конструкции) фиксировались микровинтами к подлежащей кости.
Заключение
Проводя анализ хирургического лечения пациентов с переломом нижней стенки орбиты нами отмечено, что ранние осложнения послеоперационного периода у всех пациентов были транзиторными, после соответствующего лечения и реабилитации (спустя 3 мес) купировались. Послеоперационный энофтальм и смещение имплантата являются самыми нежелательными осложнениями отдаленного периода и требуют повторной операции.
Наш опыт позволяет утверждать, что избежать проблемных вопросов, а именно тяжелых ранних и поздних осложнений при лечении перелома нижней стенки глазницы, можно даже если в больнице нет современного оборудования (компьютерных технологий для операционной навигации и изготовления индивидуальных эндопротезов дна орбиты). Только при условии хорошей подготовки врача и тщательного планирования операции, а именно детальной оценки КТ орбит совместно с рентгенологом (расчет анатомо-топометрических показателей глазницы) и правильного выбора методики операции и имплантата, можно получить хороший эстетический и функциональный результат.
Авторы заявляют об отсутствии конфликта интересов.
Сведения об авторах
Дурново Евгения Александровна – д.м.н., проф., зав. кафедрой хирургической стоматологии и челюстно-лицевой хирургии ПИМУ, тел.: +7-419-83-62; : asshirstom1@yandex.ru; https://orcid.org/0000-0001-5511-4759
Источник
