График переломов

Редкий человек преклонного может похвастаться тем, что прожил жизнь и не сломал у себя в теле, хотя бы раз, какую-нибудь мелкую или крупную кость. Ну а современный малоподвижный образ жизни и увеличение количества личного автотранспорта привели к тому, что количество травм позвоночного столба приближается к переломам конечностей.
После получения повреждения всем пострадавшим интересна таблица сроков сращения переломов. Это вполне естественно, ведь абсолютно всем хочется поскорее вернуться к привычному ритму и образу жизни.

Скелет человека состоит из трубчатых (1), губчатых (2), плоских (3), воздухоносных (4) и смешанных (5) костей
Скорость заращения перелома зависит не только от типа кости и степени тяжести её повреждения. Имеют значение: возраст человека (у детей сращение идёт немного быстрее), соответствие плотности костной ткани возрастной норме, наличие вредных привычек и заболеваний, препятствующих сращению сломов.
Не последнюю роль также играют скорость и правильность оказания доврачебной помощи, опыт и квалификация врача травматолога, дисциплинированность пациента в точном исполнении всех назначений, инструкций и предостережений.
Самые «популярные» переломы
Приведём примеры самых часто встречающихся сломанных повреждений.

Именное повреждение Коллеса – самый частый перелом в мире
Таблица переломов костей (в порядке убывания) составлена на основе статистических данных Международной классификации болезней 10 пересмотра.
Итак, это переломы:
- лучевой кости (типичный, по разгибательному типу – на фото вверху);
- хирургической шейки плеча;
- средней трети большой и малой берцовых костей (бамперный);
- лодыжек;
- шейки бедра.
К сведению. Переломы могут быть травматическими и патологическими. Первые являются результатом воздействия внешней силы, которая превышает стандартную прочность костной ткани в месте её приложения. Вторые образуются в результате приложения небольшой силы к участку кости, которая поражена патологией, например, остеопорозом.
Стадии костной регенерации
Восстановление архитектоники кости начинается сразу после перелома. Процесс стартует с деления клеток его наружного (надкостничного) и внутреннего (эндостального) слоя, клеток костного мозга и стенок кровеносных сосудов, расположенных внутри костной ткани.

Схематичное изображение стадий регенерации перелома трубчатой кости
«Спайка» слома происходит за счёт образования костной мозоли, которая включает 4 этапа:
- Формирование первичной костной мозоли, представляющей собой разновидность коллагеново-хрящевой ткани, которая очень легко травмируется. Процесс в среднем занимает от 3 до 10 суток.
- В следующие 10-50 дней происходит перерождение первичной мозоли в мягкую, в которой начинается активная выработка минеральной части и балок, присущей для костной ткани.
- Спустя 1-3 месяца происходит формирование компактного вещества и восстановление кровоснабжения повреждённого места.
- О полной регенерации костной ткани свидетельствует рентгенологически подтверждённое восстановление надкостницы, костномозгового канала и ориентационной архитектоники балок.
На заметку. Косвенными признаками полного излома любой кости или сустава являются болевой синдром, отёк, синяк и локальное ограничение подвижности, а безусловными – неестественное положение или форма конечности, хруст при пальпации, подвижности кости в месте где нет сустава, видимость, пусть даже и через кожу, костных фрагментов.
Общие принципы лечения
После уточнения диагноза с помощью обычного рентгеновского снимка, иногда надо сделать несколько штук – в 2-х или 3-х проекциях, а в некоторых случаях делают, более дорогое по цене, МРТ-сканирование, врач определяется со стратегией лечения и где оно будет проходить, дома или в стационаре.

Виды лечебной иммобилизации – гипс (1), ортез (2), аппарат Илизарова (3), остеосинтез (4)
В целом, очень-очень упрощённо, схему лечения перелома можно представить так:
- Анестезия (местная или общая), обезболивание.
- Выполнение репозиции костных отломков, восстановления правильности формы сустава, и проведение консервативной или оперативной иммобилизации. В первом случае возможно наложение обычной или полимерной гипсовой повязки, современного ортеза, применения одного из видов вытяжения или постановки дистракционных аппаратов. Если нужна операция, то тут тоже есть варианты: закрытая репозиция + чрескожный остеосинтез, тот же вариант, но выполненный малоинвазивным способом, ну и выполнение остеосинтеза с открытым доступом.
- Лечение во время иммобилизации излома:
- при необходимости, медикаментозная терапия и диетотерапия;
- ЛФК – дыхательная гимнастика и доступные упражнения для неповреждённых частей тела;
- некоторые виды физиотерапии.
- Лечение после отмены иммобилизации:
- ЛФК – пассивная гимнастика, механотерапия, облегчённый вариант утренней зарядки, выполнение специальных постепенно увеличивающихся по сложности комплексов упражнений, дозированная ходьба и/или плавание;
- массажи, рефлексотерапия;
- физиотерапевтические процедуры;
- возможно назначение ношения ортопедического изделия.
- Реабилитационный период похож на постиммобилизационный, но предполагает приложение гораздо больших нагрузок, и может длиться несколько месяцев после выписки пациента с больничного листа на работу.
Сроки сращения
Сроки восстановления после костных сломов варьируются от нескольких недель до нескольких месяцев.

У детей сращение происходит на 10-15 дней раньше, а у стариков позже, чем у молодых и зрелых
В приведенном ниже списке указано среднестатистическое время для часто встречающихся неосложненных травм – перелом закрытый, без смещения и осколков, с типичной конфигурацией линии слома, произошедший у здорового человека из средней возрастной категории.
Таблица сроков консолидации переломов:
| Локализация линии излома | Время иммобилизации (в неделях) | Время нетрудоспособности для людей физического труда (в месяцах) | Время нетрудоспособности для людей умственного труда (в месяцах) |
| Ключица | 4-5 | 1,5-2 | 1-1,5 |
| Лопатка | 4-5 | 2-2,5 | 1,5-2 |
| Шейка плеча | 3-4 | 1,5-2 | 1-1,5 |
| Тело плеча | 8-10 | 3-3,5 | 2,5-3 |
| Мыщелки плеча | 2-3 | 2-2,5 | 1,5-2 |
| Локтевой отросток | 2+2 | 1,5-2 | 1-1,5 |
| Предплечье | 6-8 | 2,5-3 | 2-2,5 |
| Тело луча | 4-5 | 2-2,5 | 1,5-2 |
| Типичный луч | 3-4 | 1,5-2 | 1-1,5 |
| Ладья | 6-8 | 2,5-3 | 2-2,5 |
| Пястье | 3-4 | 1,5 | 1 |
| Фаланга | 2 | 1,5 | 1 |
| Шейка бедра (вкл.) | 2-3 | 5-6 | 4-5 |
| Тело бедра | 3 | 5-6 | 4-5 |
| Колено | 4-6 | 4-5 | 3-4 |
| Надколенник | 4 | 1,5-2 | 1-1,5 |
| Тело б. берцовой | 10-12 | 4-5 | 3,5-4 |
| Одна лодыжка | 4 | 1,5-2 | 1-1,5 |
| Две лодыжки | 6-8 | 3-3,5 | 2,5-3 |
| Пятка | 12-15 | 4-5 | 3-3,5 |
| Предплюсна | 4 | 2 | 1,5 |
| Плюсна | 3 | 2-2,5 | 1,5-2 |
| Тело позвонка | 8-10 | до 12 | до 8 |
| Отросток позвонка | 2 | 1-1,5 | 1 |
| Таз | 12-20 | 1,5-2 | 1-1,5 |
| Таз «бабочка» | 8-14 | 3-4 | 2,5-3 |
Если кость восстанавливается неадекватно, выполняется повторная репозиция. Неправильно сросшаяся кость искусственно ломается под анестезией, после чего применяется остеосинтез и/или имплантация. При проблемах с переломами в суставах выполняется их частичное или полное эндопротезирование.
И в заключение статьи предлагаем посмотреть видео о том, как нужно организовать питание человека, получившего перелом кости.
Источник
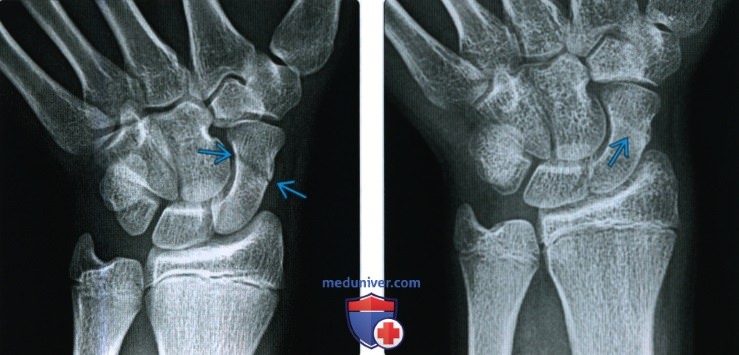
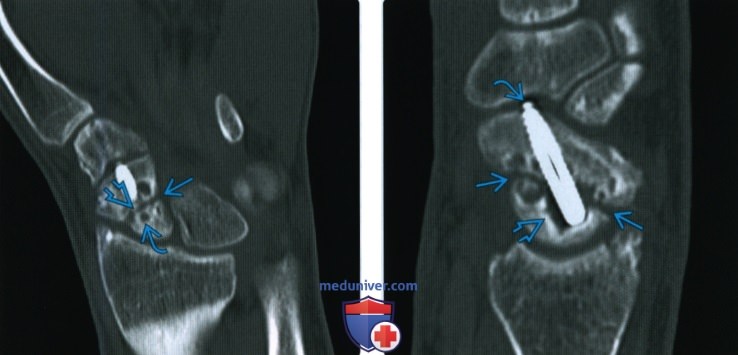
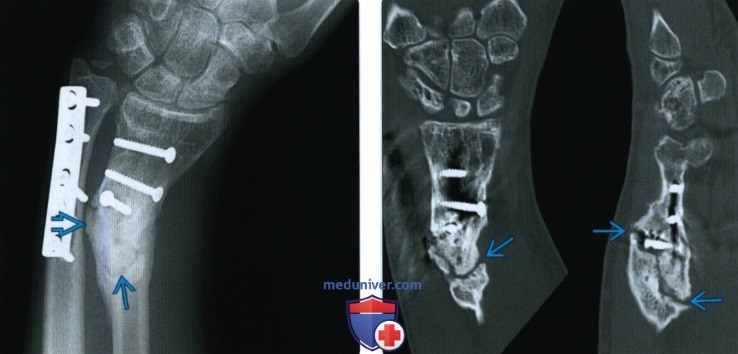
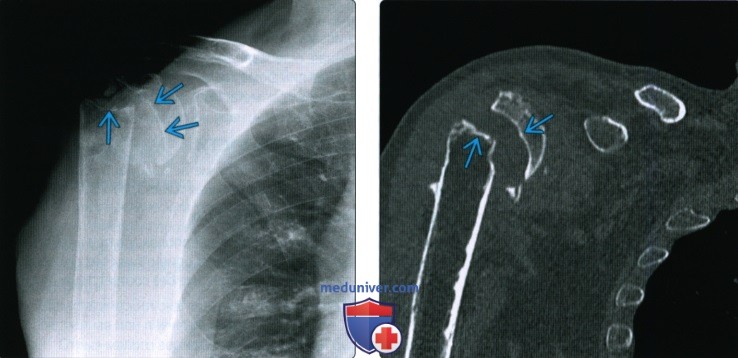
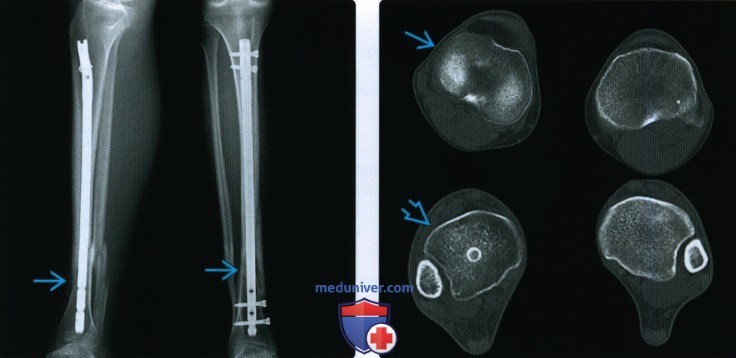
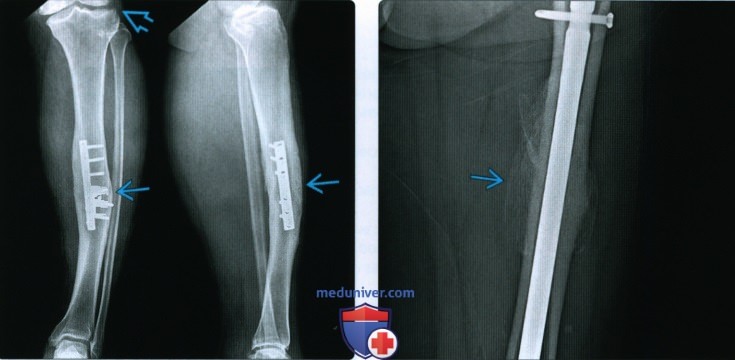
Рентгенограмма, КТ, МРТ при срастании перелома костиа) Определения: • Клиническое срастание: достаточный рост кости поперечно перелому независимо от рентгенологического закрытия линии перелома с восстановлением исходной функции: • Рентгенологическое срастание: костная мозоль соединяет линию перелома, объединяя фрагменты; мозоль такой же плотности или почти такой же плотности, что и нормальная кость: • Несрастание: костные отломки не соединились за счет зрелой кости и процесс срастания остановился • Замедленное срастание: отсутствие клинического или рентгенологического срастания в течение ожидаемого периода времени, но соответствующее лечение может привести к максимальному срастанию перелома • Псевдоартроз: ложный сустав, который может образоваться при условии несрастания, препятствующий дальнейшему срастанию, пока не будет удалена синовиальная ткань • Неправильное срастание: костные отломки срастаются под углом и/или с вращением поперечно перелому, с изменением длины конечности или неконгруэнтностью сустава, которая функционально или косметически неприемлема • Остеосинтез: процесс усиления срастания перелома за счет хирургической фиксации в некоторых случаях с добавлением костного трансплантата или других ускорителей б) Визуализация срастания перелома кости: 1. Общая характеристика:
2. Рентгенологические данные:
3. КТ: 4. МРТ: 5. Рекомендации по визуализации: в) Дифференциальная диагностика: 1. Фиброзное срастание: г) Патология. Стадирование, градации и классификация: д) Клинические особенности срастания перелома: 1. Демография: 2. Течение и прогноз: 3. Лечение: е) Диагностчиеская памятка: ж) Список использованной литературы: – Также рекомендуем “Признаки патологического перелома кости” Редактор: Искандер Милевски. Дата публикации: 22.9.2020 |
Источник