Горизонтальный перелом корня
Перелом корня зуба – травматическое повреждение зуба, сопровождающееся нарушением целостности его корня. Пациенты жалуются на усиление болезненности в участке поврежденного зуба при жевании, откусывании пищи. В ходе обследования выявляют отечную гиперемированную слизистую. Вертикальная перкуссия при переломе корня зуба положительная. Может наблюдаться патологическая подвижность зубов 1, 2 или 3 степени. Диагноз «перелом корня зуба» ставят, исходя из жалоб пациента, собранного анамнеза, данных клинического осмотра, результатов рентгенографии и ЭОД. Выбор тактики лечения зависит от возраста больного, состояния его иммунной системы, уровня и направления линии перелома.
Общие сведения
Перелом корня зуба – патологическое состояние, возникающее при нарушении целостности корня. В детском возрасте перелом корня зуба диагностируют крайне редко (0,5%). У взрослых травмы зубов, сочетанные с разломом корня, выявляют в 2 % случаев. Основную группу пациентов составляют люди в возрасте от 40-45 до 50 лет. У 4% больных перелому корня предшествует ранее проведенное эндодонтическое лечение каналов. Чаще встречаются горизонтальные переломы корня зуба с локализацией костного дефекта в участке между средней третью и верхушкой резцов. Разлом корней больших и малых коренных зубов в 80% случаев является продольным, при этом только у 10 % обследованных диагностируется неполный перелом корня зуба. Свищевой ход формируется в каждого 10 пациента, обратившегося в стоматологию. Смещение отломков зафиксировано в 3% случаев.
Перелом корня зуба
Причины переломов
Перелом корня зуба возникает вследствие травматических повреждений (травм зубов) при падении, ударе в лицо. Линия перелома обычно проходит на уровне средней трети верхних резцов. Очень часто повреждение корней диагностируют при переломах альвеолярного отростка и тела верхнечелюстной кости, при этом перелом корня зуба практически всегда сочетается с разрывом периодонтального связочного аппарата.
Перелом корня зуба может возникнуть при проведении стоматологических манипуляций на этапе расширения корневых каналов или в момент установки штифта. Приложение чрезмерного усилия ведет к нарушению целостности истонченных стенок корня в продольном направлении. Также частой причиной перелома корня зуба является несоблюдение протокола лечения: восстановление коронковой части светоотверждаемым материалом при наличии прямых показаний к протезированию, использование консольных конструкций, мостовидных протезов большой протяженности промежуточной части.
Чрезмерное расширение каналов, их агрессивная механическая обработка, неравномерное распределение жевательного давления – все эти факторы в разы повышают риск возникновения перелома корня зуба. Травмирующее давление может передаваться на корень не только перпендикулярно, но и параллельно его продольной оси. При прямых ударах перелом корня зуба сочетается с повреждением альвеолярного отростка. Вертикальные силы развиваются вследствие воздействия зубов-антагонистов в момент смыкания зубных рядов при условии наличия очагов жевательной перегрузки.
Классификация
В зависимости от направления линии повреждения переломы корня разделяют на 4 группы:
- Поперечные. Линия разлома проходит параллельно жевательной поверхности. На рентгенограмме удается рассмотреть 1-2 полоски просветления, соответствующие уровню повреждения.
- Вертикальные. Фрагменты, образовавшиеся при переломе корня зуба, параллельны продольной оси. Зачастую вертикальные переломы сочетаются с повреждением коронки.
- Косые. Разлом корня проходит под углом к оси зуба в щечно-оральном или медио-дистальном направлении.
- Оскольчатые. Характеризуются образованием нескольких линий перелома, пересекающихся между собой в разных направлениях.
По локализации различают апикальный, срединный и пришеечный переломы корня зуба.
Симптомы перелома корня зуба
Клиническая картина при переломе корня зависит от уровня повреждения, состояния пульпы, степени смещения фрагментов. Если перелом корня зуба сочетается с повреждением костей лицевого скелета, на коже определяют ссадины, раны. Мягкие ткани отечны. Слизистая оболочка в участке перелома корня зуба гиперемирована, болезненна. При повреждении пульпы пациенты указывают на появление самопроизвольной боли. В результате внутреннего кровоизлияния коронковая часть зубов приобретает розовый оттенок.
При смыкании челюстей болезненность усиливается. Поврежденный зуб может находиться как в зубном ряду, так и вне его (с вестибулярным или оральным наклоном). При осмотре определяют патологическую подвижность зубов 1, 2 или 3 степени. Зубоэпителиальное прикрепление при переломе корня зуба разрушается, вследствие чего образуются пародонтальные карманы. С десневой борозды наблюдается кровоточивость. При отсутствии лечения со временем на слизистой оболочке в проекции линии перелома образуется свищевой ход, через который выбухают грануляции. При обострении воспалительного процесса отмечается гноетечение.
Диагностика перелома корня зуба
Диагностика перелома корня включает сбор жалоб, клинический осмотр, ЭОД. Решающими при постановке диагноза являются результаты рентгенологического исследования. Как правило, среди основных причин разлома корня пациенты указывают травматические повреждения. Патогномоничных симптомов при переломе корня зуба нет. В ходе физикального обследования врач-стоматолог выявляет ряд неспецифических признаков: припухлость слизистой в зоне перелома, положительную вертикальную перкуссию, патологическую подвижность поврежденных зубов, разрушение зубоэпителиального соединения, наличие пародонтальных карманов. При переломе корня коронковая часть зуба может частично или полностью отсутствовать. При вертикальном разломе корня линия перелома проходит через две аппроксимальные и жевательную поверхности или в вестибуло-оральном направлении. Отломанные фрагменты подвижны.
При косых медио-дистальных переломах корня зуба, а также в случае, когда линии перелома перпендикулярны рентгеновскому лучу, обнаружить разлом корня с помощью прицельной рентгенологической диагностики довольно сложно. Для уточнения характера патологии проводят КТ. При горизонтальных, вертикальных вестибуло-оральных переломах корня зуба на рентгенограммах выявляют расширение периодонтальной щели. Зона разрежения костной ткани в виде тонкой полоски просветления проходит в участке повреждения. При позднем обращении пациентов рентгенографически в проекции перелома корня зуба определяют участок деструкции кости с нечеткими контурами, наблюдаются признаки резорбции корня. Прицельную рентгенографию проводят дважды: в момент травмы и через неделю.
Результаты ЭОД свидетельствуют о состоянии пульпы. Чтобы получить наиболее достоверные данные, исследование выполняют несколько раз. Сразу после повреждения показатели жизнеспособности пульпы, как правило, снижены (значение в диапазоне от 100 мкА и выше). Со временем витальность пульпы может восстановиться. Дифференцировать перелом корня зуба необходимо с ушибом и вывихом зуба, переломом альвеолярной пластинки. Обследование проводят стоматолог-терапевт и стоматолог-хирург.
Лечение перелома корня зуба
Тактика врача при переломе корня определяется характером и локализацией повреждения, возрастом пациента, уровнем смещения фрагментов. При выявлении поперечного перелома апикальной трети с нарушением витальности пульпы проводят экстирпацию коронковой и корневой пульпы, медикаментозную и механическую обработку каналов с последующим их пломбированием временной кальцийсодержащей пастой. После обтурации корневых каналов методом латеральной или вертикальной конденсации гуттаперчи производят хирургическое вмешательство, цель которого при переломе корня зуба заключается в удалении отломанного апикального фрагмента. При сохранении витальности пульпы показана иммобилизация зуба специальной каппой или проволочной шиной, зафиксированной к 2 интактным зубам по обе стороны от поврежденного с помощью жидкого фотополимерного материала.
Если при поперечно-срединном переломе корня необратимых изменений в пульпе не наблюдается, чтобы обеспечить необходимые условия для сращения фрагментов, применяют каппу, стекловолоконную или проволочно-композитную шины. В случае выявления признаков нежизнеспособности пульпы терапия перелома корня зуба включает этап эндодонтического лечения, установку штифта с репозицией, фиксацией, иммобилизацией отломков. При вертикальном или косом переломе однокорневые зубы подлежат удалению. В случае разлома одного из корней моляров или премоляров выполняют зубосохраняющие операции. При гемисекции зуба через жевательную поверхность по бифуркации в щечно-оральном направлении бором разрезают коронку. Поврежденный корень удаляют. Сохранившийся здоровый корень используют в качестве опоры при протезировании. Выявление разлома корня временного зуба является прямым показанием к его удалению.
При своевременном обращении пациента и квалифицированно спланированном лечении горизонтального перелома корня зуба средней или апикальной трети прогноз благоприятный. Сохранение жизнеспособности пульпы повышает вероятность заживления перелома, так как именно витальная пульпа способствует формированию твердых тканей в эндодонте. При горизонтальном пришеечном переломе корня зуба прогноз неблагоприятный. Все временные, а также постоянные однокорневые зубы с косыми, продольными, оскольчатыми переломами корня подлежат удалению, так как в динамике сращения фрагментов не происходит, у пациентов наблюдается резорбция корней с признаками хронического воспалительного процесса.
Источник
Горизонтальные переломы корней являются нераспространёнными типами переломов, составляя 0,5-7% от количества всех поражений постоянных зубов. Зубы с присутствующими горизонтальными переломами также характеризуются подвижностью, определенной степенью экструзии и смещением корональной части в зависимости от сложности и локализации патологии. При постановке такого диагноза следует всегда проводить рентгенологическую диагностику. Но при этом следует помнить, что если центральный луч не спозиционирован непосредственно через область ближнего фрагмента, то линию перелома верифицировать достаточно сложно.
Для решения подобной задачи было предложено использовать специальные радиографы с увеличенным или уменьшенным углом съемки в 15 градусов, но в последнее время все чаще методом выбора становится конусно-лучевая компьютерная томография, поскольку таковая обеспечивает наибольшую точность при идентификации травм зубочелюстного аппарата. Основные преимущества КЛКТ состоят в возможности трехмерной визуализации анатомических структур для уточнения местоположения, протяженности и направления линии дефекта, исключая при этом влияние рентгенологического эффекта суммации. Вместе с тем, по сравнению с планиметрическими методами диагностики, КЛКТ является менее доступным, более дорогостоящим и таковым, который характеризуется повышенной рентгенологической нагрузкой. Для формулировки некого прогноза при наличии горизонтального перелома корня следует учитывать топографию такового, а также особенности процесса его заживления. Предварительно проведенные исследования указывают на то, что для такой цели чаще всего используется метод прицельной рентгенографии. Исследования же, которые бы позволили провести оценку и прогноз горизонтального перелома зуба в перспективе, используя для этого метод КЛКТ, вообще отсутствуют.
В данной статье представлен анализ клинической и рентгенологической оценки горизонтального перелома зуба с использованием планиметричных и КЛКТ методов исследования в ходе двухлетнего наблюдения за пораженным центральным резцом верхней челюсти справа, лечение которого проводилось с использованием минерал триоксид агрегата (МТА).
Клинический случай
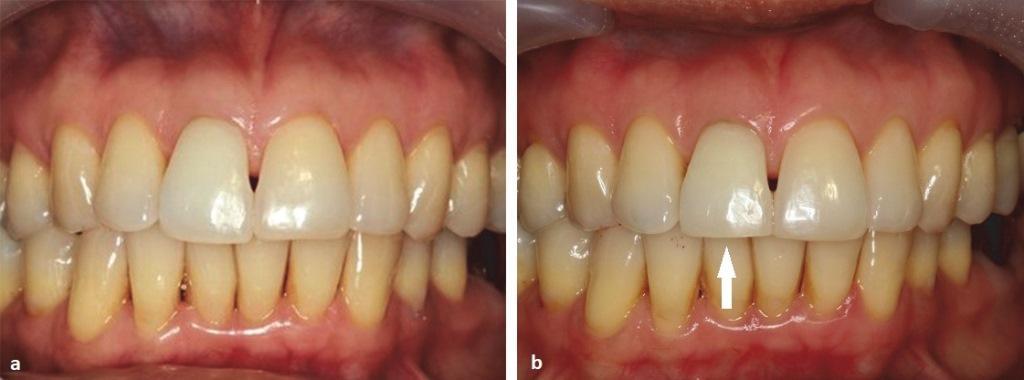
48-летняя женщина обратилась за стоматологической помощью на факультет стоматологии Чиангмайского университета в марте 2012 года с главной жалобой на спонтанную боль и подвижность в области 11 зуба. Симптомы возникли после аварии, произошедшей четыре месяца назад. У пациентки был диагностирован горизонтальный перелом корня и некроз пульпы с развитием симптоматического апикального периодонтита. В качестве первичного лечения пациентке была проведена инструментальная очистка коронального сломанного фрагмента, после чего в область перелома внесли гидроксид кальция без шинирования проблемного зуба. Было запланировано провести окончательное эндодонтическое лечение через два месяца. До начала этого этапа лечения была получена клиническая фотография зуба (фото 1 (а)), а также его периапикальная рентгенограмма (фото 1 (b)). В качестве внутриканального материала для коронального фрагмента использовали пасту на основе гидроксида кальция Vitapex (Neo Dental Chemicals). В области апикального фрагмента зуба никакого лечения не проводили.
Фото 1
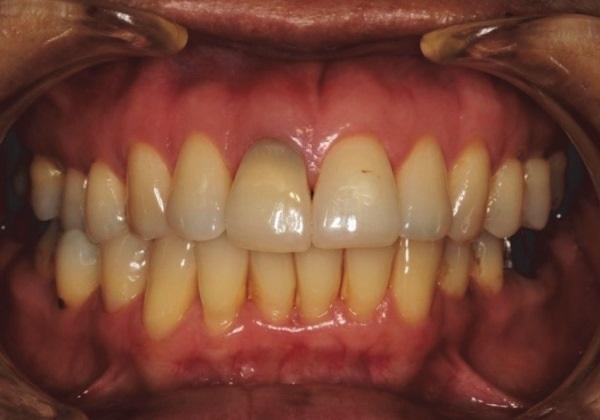
(а) Клиническая фотография зуба до лечения (июнь 2012 г.): наличие дисколорации и незначительной экструзии.
(b) Рентгенограмма проблемного зуба до лечения (июнь 2012 г.): визуализация области перелома в области средней трети корня. С мезиальной стороны зуба верифицировано нарушение целостности твердой костной оболочки с формированием рентгенвизуализированной области поражения.
(c) Периапикальная рентгенограмма через год после пломбирования препаратом Vitapex (июнь 2013 г.): восстановление непрерывности твердой костной оболочки с обеих сторон перелома, апикальный фрагмент зуба – без каких-либо признаков поражения.
Через год после применения гидроксида кальция зуб не демонстрировал никаких симптомов. На периапикальной рентгенограмме было обнаружено восстановление целостности костных структур с обеих сторон перелома, в области же апикального фрагмента не было обнаружено никаких патологических признаков (фото 1 (с)). После этого провели обтурацию эндодонтического пространства коронального фрагмента посредством МТА, после чего провели контроль при помощи цифровой периапикальной рентгенографии (фото 2 (a)). Через месяц провели процедуру интракоронкового отбеливания с использованием пербората натрия как основного химически-действующего агента и стеклоиономерного цемента (GC Fuji IX GP, GC) для изоляции окружающих тканей в области шейки. После трех циклов отбеливания цвет зуба оказался немного ярче по сравнению с соседними зубами (фото 3 (а)). В конце проводили восстановление полости доступа посредством фотополимерного композита (Fitek Z350 XT, 3M).
Фото 2: Цифровые периапикальные рентгенограммы.
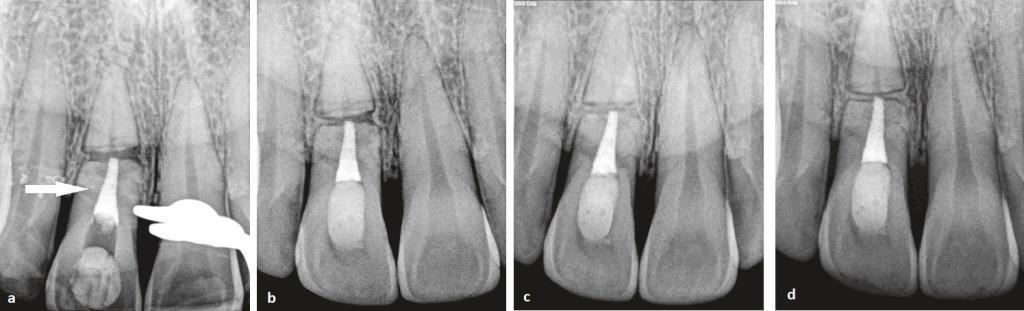
(a) Рентгенограмма сразу после обтурации MTA коронального корневого фрагмента (июнь 2013 г.) демонстрирует выведение МТА приблизительно на 0,5 мм в апикальной области данного фрагмента зуба; линия разлома визуализируется на уровне пришеечной части корня.
(b) Рентгенограмма, полученная через год после обтурации МТА (июнь 2014 г.): проникновение костной ткани в область диастазов мезиального и дистального фрагментов корня без инвазии в области центральной части перелома (помечено звездочками). В области апикального фрагмента корня визуализируется четкая костная пластинка без каких-либо признаков нарушения.
((c) и (d)). Рентгенограммы, полученные через два года после обтурации MTA (июнь 2015 года): полна стабилизация кости в области перелома. Визуализируется рентгенпрозрачная линия около дистальной части корня (стрелка).

Фото 3
(a) Фотография получена через 3 цикла отбеливания зуба (июль 2013 г.): 11 зуб более яркий, чем соседние.
(b) Режущий край 11 зуба был слегка уменьшен, чтобы минимизировать нагрузку (стрелка) (июнь 2015 г.). Цвет зуба после обтурации МТА практически не изменился.
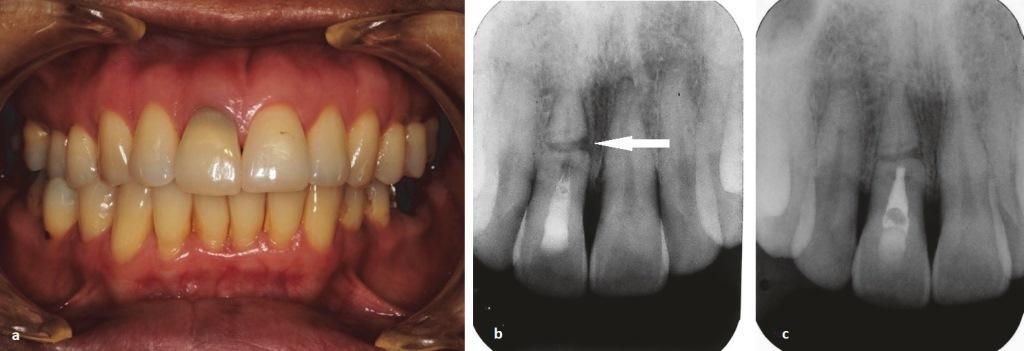
Через год после обтурации MTA зуб не демонстрировал никаких симптомов, а пациентка была довольна достигнутым оттенком. На прицельных рентгенограммах (фото 2 (b)) было обнаружено проникновение костной ткани в диастазы между фрагментами зуба, которая, однако не достигла инвазии до центральной части. В области апикального фрагмента никаких признаков нарушения костной ткани не отмечалось. В ходе двухлетнего наблюдения (июнь 2015 г.) были сделаны две периапикальные рентгенограммы: одна по методике параллельных лучей (фото 2 (с)), а другая с уменьшением вертикального наклона рентгеновского луча (фото 2 (d)). Обе периапикальные рентгенограммы продемонстрировали признаки заживления в области диастазов. Четкая рентгеноконтрастная линия между корональным и апикальным фрагментами помогла определить, что оба фрагмента зуба окружены своими собственными костными границами с четко контурированной костной пластинкой. Исходя из этих данных, результат лечения можно было категоризировать как «заживление путем интерпозиции костной и соединительной тканей», согласно классификации, предложенной Andreasen и Hjörting-Hansen. Однако в области дистальной стенки зуба в пришеечной области была идентифицирована другая рентгенпрозрачная линия (фото 2 (c) и 2 (d)). Можно было предположить наличие дополнительного пришеечного перелома зуба, однако никаких клинических признаков не сопутствовало постановке данного диагноза.
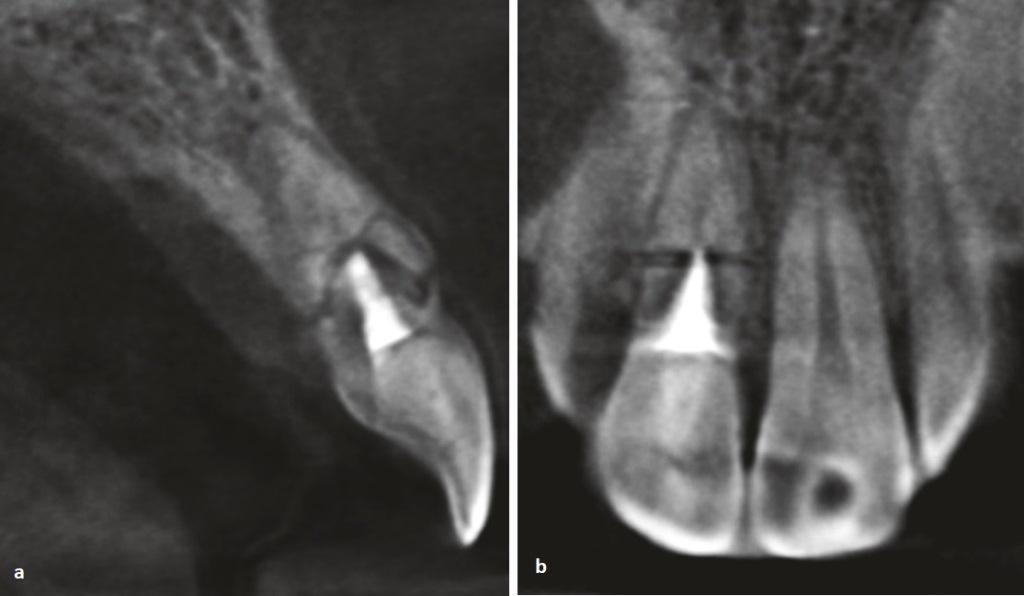
Чтобы исключить наличие дополнительного перелома пациенту было назначено КЛКТ-исследование (Orthophos XG 3D, Sirona). На сагиттальном срезе (фото 4 (а)) было подтверждено наличие перелома с вестибулярной стороны корня в области шейки зуба. Была верифицирована полная линия перелома, проходящая наклонно от средней трети корня с вестибулярной стороны до пришеечной части корня с небной стороны. При этом на КЛКТ срезах не было подтверждено никаких признаков интерпозиции костной ткани между диастазами фрагментов, однако вместе с тем не было обнаружено и никаких нарушений в области апикального фрагмента корня. Корональный срез КЛКТ (фото 4 (b)) подтвердил наличие горизонтального перелома в средней трети корня без инвазии в области перелома структуры костной ткани. По данным КЛКТ можно было предположить, что зазор между фрагментами зуба был заполнен соединительной тканью.
Фото 4: Результаты КЛКТ (июнь 2015 г.).
(а) Сагиттальный срез 11 зуба обнаружил наличие перелома в пришеечной области с вестибулярной стороны (обозначено скобками). Также была верифицирована полная линия перелома, проходящая наклонно от средней трети корня с вестибулярной стороны до пришеечной части корня с небной стороны (стрелки).
(b) Корональный срез КЛКТ обнаружил наличие линии горизонтального перелома без интерпозиции в нее костных тканей (стрелка).
Учитывая наличие дополнительного перелома с вестибулярной стороны в пришеечной части, врачу пришлось несколько редуцировать область режущего края 11 зуба для минимизации уровня прилагаемой на него нагрузки. Цвет зуба при этом в ходе годового наблюдения оставался полностью стабильным (фото 3 (b)). От пациента также было получено письменное информированное согласие на публикацию данного клинического случая в качестве статьи.
Обсуждение
Исследование Bornstein и коллег было посвящено сравнению эффективности использования методов КЛКТ и внутриротовых рентгенограмм для оценки локализации различных объектов. Авторы обнаружили, что местоположение переломов, как и углы их прохождения в структуре зуба по данным двух вышеупомянутых методов значительно отличались. По данным внутриротовых рентгенограмм наиболее частой локализацией переломов зуба являлась средняя треть корня (63,6%). С помощью КЛКТ удалось уточнить, что 70,45% таких переломов случаются с вестибулярной стороны, и 29,55% с небной. Исходя из этого, можно сделать вывод, что поперечные переломы срединной части корня, зарегистрированные на периапикальных рентгенограммах, на самом деле являются наклонными, а не полностью горизонтальными, которые начинаются со срединной части корня с вестибулярной стороны и заканчиваются в пришеечной области с небной. Аналогичная ситуация была обнаружена и в данном клиническом случае, таким образом, результаты нашего исследования согласуются с данными Bornstein и коллег.
Расположение области перелома является важным фактором, влияющим на прогноз и долгосрочную выживаемость травмированного зуба. В исследовании, проведенном Andreasen и соавторами, было обнаружено, что 10-летняя выживаемость зубов при горизонтальном переломе корня на апикальной трети составила 89%, в средней трети корня – 78%, а в пришеечной области – 67%, строго в пришеечной трети корня – 33%. Предполагается, что 10-летняя выживаемость 11 зуба в данном клиническом случае, основываясь на данных КЛКТ, будет составлять от 33% до 67%, что меньше прогноза, который может быть сделан по результатам внутриротовой рентгенографии.
Согласно результатам анализа обычных рентгенограмм, чаще всего заживление переломов состоит в интерпозиции соединительной ткани между фрагментами зуба с дальнейшей кальцификацией данной области и прорастанием грануляционной ткани, в то время как инвазия костных структур является наиболее редким механизмом восстановления области дефекта. Andreasen и коллеги обнаружили, что при интерпозиции между фрагментами соединительной ткани показатель выживаемости зубов уменьшается, в то время как достаточная кальцификация области дефекта способствует стабилизации фрагментов, независимо от положения перелома. В описанном клиническом случае КЛКТ и рентгенограммы продемонстрировали абсолютно разные типы заживления дефекта. Интерпозиция костной ткани, которая визуализировалась на прицельных снимках, учитывая возраст пациента, была достаточно необычной, в то время как замещение дефекта соединительной тканью, что было подтверждено на КЛКТ, являлось более естественным. Учитывая данный факт, логично, что прогноз зуба по данным КЛКТ и прицельных рентгенограмм отличался, и не в лучшую сторону. С другой стороны, даже наличие дополнительного перелома и интерпозиции соединительной ткани между фрагментами не провоцировало развития никаких ухудшающих клинических симптомов, которые могли бы скомпрометировать результат лечения в ходе двухгодового наблюдения.
Как правило, проводить эндодонтическое вмешательство сразу же после горизонтального перелома корня не рекомендуется. Данную процедуру следует выполнять при подтверждении факта некроза пульпы, который развивается в 20-40% таких клинических случаев. При этом апикальный фрагмент корня остается витальным и живет, грубо говоря, «своей привычной жизнью». Учитывая данные факты, лечение следует проводить только в корональном фрагменте. Использование МТА аргументивароно коротким размером коронального фрагмента и потребностью в достаточной герметизации. Недавно проведенное ретроспективное исследование установило, что использование МТА при горизонтальных переломах корня характеризуется трехлетней эффективностью в 89,5%. При этом чаще всего апикальный фрагмент остается беспроблемным, не демонстрируя ни эндодонтических, ни вторичных воспалительных осложнений. При использовании с той же целью гидроксида кальция было обнаружено факты ослабевания структуры радикулярного дентина. В систематическом обзоре Yassen и Platt был сделан вывод о том, что воздействие гидроксида кальция в течение пяти или более недель может негативно повлиять на механические свойства дентина корня. В принципе, данным фактом можно объяснить причину развития дополнительного перелома с вестибулярной стороны зуба в пришеечной области. May и коллеги предложили использовать КЛКТ для диагностики переломов корня, когда данные, полученные при использовании прицельных рентгенограмм, являются недостаточно убедительными, и в случаях горизонтальных переломов, идентифицированных на обычных рентген-снимках (для оценки наклона перелома). У нашего пациента КЛКТ было использовано в связи с подозрением на наличие нового перелома. Учитывая данные, полученные после КЛКТ диагностики, пациенту была проведена окклюзионная коррекция для профилактики потенциальных осложнений, предоставлены рекомендации относительно необходимости поддержания определенного уровня гигиены и обеспечения периодического мониторинга.
Выводы
Локализация и особенности заживления горизонтальных переломов корней по данным прицельных рентгенограмм и КЛКТ могут отличаться.
Лечение только некротически пораженного корневого фрагмента путем обтурации MTA демонстрирует благоприятный исход.
Долгосрочное лечение корневого канала гидроксидом кальция в зубах с горизонтальным переломом корня может спровоцировать развитие дополнительных переломов в структуре зуба.
Источник
