Голеностопный сустав перелом большой берцовой кости

Перелом большеберцовой кости – это нарушение целостности более крупной кости голени. В большинстве случаев вместе с большеберцовой костью ломается и малоберцовая. Повреждение проявляется резкой болью, отеком, деформацией, крепитацией и патологической подвижностью в области голени. Опора на ногу невозможна. Для уточнения диагноза назначают рентгенографию. Лечение может быть оперативным (фиксация отломков с помощью штифтов, пластин и аппаратов внешней фиксации) или консервативным (скелетное вытяжение с последующим наложением гипсовой повязки).
Общие сведения
Перелом большеберцовой кости – часто встречающаяся травма, которая имеет большое значение, как в силу своей распространенности, так и в силу возможных негативных последствий. В абсолютном большинстве случаев сопровождается смещением отломков (по длине, угловым, ротационным). Переломы большеберцовой кости часто сочетаются с другими травмами: переломами таза, переломами других костей конечностей, переломами ребер, повреждением грудной клетки, тупой травмой живота и т. д. Лечение переломов костей голени осуществляют врачи-травматологи.
Перелом большеберцовой кости
Причины
Причиной переломов большеберцовой кости, как правило, являются высокоэнергетические травмы (автомобильные аварии, падения с высоты, несчастные случаи на производстве, техногенные и природные катастрофы). Повреждение возникает вследствие значительных прямых, изгибающих и скручивающих воздействий, что обуславливает высокую долю сложных поражений (открытых, оскольчатых, косых и винтообразных переломов). Все перечисленное в ряде случаев становится причиной неблагоприятных исходов: укорочения и искривления конечности вследствие неправильного сращения, отсутствия сращения и образования ложных суставов и т. д.
Патанатомия
Голень образована двумя костями – малоберцовой и большеберцовой. Большеберцовая кость – более крупная, массивная. Она несет основную нагрузку на конечность, участвует в образовании голеностопного и коленного суставов. Малоберцовая кость имеет вспомогательное значение и является местом прикрепления мышц. Как правило, при повреждениях голени ломаются обе кости, однако сохранение функции конечности в первую очередь зависит от восстановления целостности и формы большеберцовой кости.
Классификация
Переломы тела большеберцовой кости практически всегда нестабильны и сопровождаются более или менее выраженным смещением отломков. В зависимости от расположения линии излома и количества фрагментов в травматологии и ортопедии выделяют следующие виды повреждений:
- Поперечный перелом. Линия излома перпендикулярна оси кости. При одновременном нарушении целостности малоберцовой кости, как правило, наблюдается нестабильность фрагментов. Если малоберцовая кость не повреждена, возможно относительно стабильное повреждение без существенного смещения отломков.
- Косой перелом. Линия излома расположена под углом. Перелом нестабильный, имеется тенденция к увеличению смещения.
- Винтообразный перелом. Возникает при воздействии скручивающей силы. Линия излома имеет вид спирали. Повреждение обычно нестабильное.
- Оскольчатый перелом. Под воздействием травмирующей силы образуется три или более костных фрагмента. Оскольчатый перелом отличается крайней нестабильностью.
Кроме того, выделяют открытые и закрытые повреждения большеберцовой кости. При закрытых переломах кожа не повреждена, при открытых целостность кожи нарушена, область перелома сообщается с внешней средой. Открытые переломы часто сопровождаются серьезными повреждениями мягких тканей, при таких травмах существует более высокий риск развития осложнений: нагноения раны, остеомиелита, неправильного сращения, отсутствия сращения и т. д.
Симптомы перелома
Пациент жалуется на резкую боль. Голень деформирована: укорочена, скручена (стопа развернута внутрь или наружу отношению к коленному суставу), углообразно искривлена. В области повреждения определяется крепитация и патологическая подвижность. Опора и движения невозможны. Отек нарастает с течением времени: сразу после травмы отечность может отсутствовать, затем голень увеличивается в объеме, на коже появляются кровоподтеки. При открытых повреждениях на голени имеется рана, в которой могут быть видны отломки костей.
Диагностика
Диагноз подтверждают при помощи рентгенографии голени. Изучение снимков позволяет установить количество отломков и характер смещения, наличие или отсутствие сопутствующего перелома малоберцовой кости, а также вовлеченность голеностопного и коленного сустава. В отдельных случаях (обычно – при повреждении суставов) больного могут дополнительно направить на КТ сустава. При подозрении на повреждение нервов и сосудов назначают консультацию сосудистого хирурга, невролога или нейрохирурга.
Лечение перелома большеберцовой кости
На догоспитальном этапе пострадавшему дают обезболивающее, осуществляют иммобилизацию голени специальной шиной или подручными средствами (например, двумя досками). Необходимо, чтобы нижняя часть шины «захватывала» голеностопный сустав, а верхняя доходила до верхней трети бедра. При открытых переломах с кожи вокруг раны удаляют инородные тела и крупные загрязнения, рану закрывают стерильной повязкой. При обильном кровотечении накладывают жгут на бедро. При наличии травматического шока (может развиваться при множественных и сочетанных повреждениях) проводят противошоковые мероприятия.
Тактика стационарного лечения зависит от уровня и характера повреждения и может быть консервативной или оперативной. При стабильных переломах большеберцовой кости без смещения (встречаются крайне редко) возможна иммобилизация гипсовой повязкой. В остальных случаях необходимо накладывать скелетное вытяжение. Спицу проводят через пяточную кость, ногу укладывают на шину. Средняя величина начального груза для взрослого человека составляет 4-7 кг и зависит от веса тела, степени развития мышц, вида и характера смещения отломков. В последующем при необходимости массу груза можно уменьшать или увеличивать.
В дальнейшем возможны два варианта. При консервативном лечении скелетное вытяжение сохраняют в течение 4 недель, добиваясь правильного стояния фрагментов. После появления рентгенологических признаков костной мозоли вытяжение снимают, на ногу накладывают гипс сроком еще на 2,5 месяца. На начальном этапе пациенту назначают анальгетики. В течение всего периода лечения показано ЛФК и физиолечение. После снятия гипса проводят реабилитационные мероприятия.
Показанием для оперативного лечения являются многооскольчатые переломы, при которых невозможно восстановить нормальное положение отломков с использованием консервативных методов. Кроме того, хирургическое лечение применяют для ранней активизации пациентов и предупреждения развития посттравматических контрактур. В большинстве случаев операции выполняют через неделю и более после поступления пациента в стационар. К этому времени состояние больного обычно нормализуется, отек конечности уменьшается, а врачи успевают провести всестороннее обследование с целью выявления противопоказаний к оперативному вмешательству. В предоперационном периоде пациент находится на скелетном вытяжении.
При оперативном лечении переломов большеберцовой кости используют различные металлоконструкции, в том числе – интрамедуллярные штифты, пластины и блокирующие стержни. Выбор способа остеосинтеза осуществляют с учетом характера и уровня перелома. В большинстве случаев предпочтительным является интрамедуллярный (внутрикостный) остеосинтез большеберцовой кости. Кроме того, при таких повреждениях широко используют внеочаговый остеосинтез аппаратами Илизарова – этот метод позволяет восстанавливать нормальное взаиморасположение отломков не только одномоментно (во время операции), но и в послеоперационном периоде. Он может применяться для лечения самых сложных повреждений, в том числе – раздробленных переломов с образованием дефекта кости. Недостатком методики является наличие массивной и неудобной внешней металлоконструкции.
Прогноз и профилактика
Период сращения неосложненного перелома большеберцовой кости в среднем составляет 4 месяца. При оскольчатых переломах, открытых повреждениях и тяжелых сочетанных травмах этот срок может увеличиваться до полугода и более. Обязательным условием полноценного восстановления функции конечности является выполнение рекомендаций врача, в том числе – раннее возобновление движений, регулярные занятия ЛФК и ограничение нагрузки на травмированную ногу. Профилактика включает меры по предупреждению травматизма в быту и на производстве.
Источник
Среди повреждений нижних конечностей, чаще всего случается перелом в области голеностопного сустава. Травмы – непростые в диагностике, и нередко приводящие к стойкому снижению качества жизни пострадавшего.
Врачи ортопедического отделения нашей клиники готовы оказать квалифицированную помощь всем пациентам.
Уникальный опыт и современное оборудование позволяют эффективно помочь даже при непростых переломах.
Анатомические особенности
По строению, голеностопный сустав относится к блоковидным сочленениям: между своеобразной «вилкой» из двух лодыжек (щиколоток), заведен блок суставной поверхности таранной кости. Стабильность обеспечивают многочисленные связки: они расположены в несколько слоев, мощные и прочные.

Рис.1. Строение голеностопа
Свобода движений несколько ограничивается: сустав позволяет стопе сгибаться и разгибаться с хорошей амплитудой только в одной плоскости.
Возможность смещения ступни вправо и влево небольшая, но зато опорная способность – позволяет справляться с нагрузками, достигающими десятикратной массы тела. Правда, иногда даже такого запаса прочности не хватает.
Механизм травмирования
Переломы голеностопных суставов возникают под действием разносторонне направленных сил:
- Осевое усилие, перпендикулярное подошве (приводит к вклиниванию таранной кости между лодыжками).
- Чрезмерные сгибание (флексия) и разгибание (экстензия).
- Подворачивание внутрь (супинация) и выворачивание наружу (пронация).
- Ротация стопы вовнутрь (инверсия) и наружу (эверсия).
Если в любом из этих направлений подействует достаточно большая энергия, то конструкция сустава может не выдержать и сломаться.
Разновидности и типы
Классификация переломов голеностопного сустава достаточно сложна. Отдельно классифицируются:
- Переломы малоберцовой кости (наружной лодыжки).
- Большеберцовой (внутренней лодыжки).
- Повреждения межберцового синдесмоза.
- Таранной кости.
Каждая из этих категорий имеет подпункты. При травмах, они сочетаются и редко встречаются изолированно. Знание всех нюансов каждого типа перелома и понимание механизма травмы, позволяет максимально полностью и эффективно устранять повреждения.
Обычно, отламываются лодыжки: внешняя (латеральная, – отросток малоберцовой кости) или внутренняя (медиальная – часть большеберцовой). Могут ломаться и сразу обе.


Рис. 2. а. перелом обеих лодыжек со смещением; б. перелом лодыжек и заднего края большеберцовой кости.
Особенность таких переломов в том, что иногда щиколотки как бы отрываются от костей голени: при подворачивании ноги, прочные связки могут не разорваться, а тянут за собой щиколотку, отрывая или ее полностью, или вызывая отлом и смещение небольшого фрагмента кости.
Грубые высокоэнергетические травмы способны не ограничиться щиколотками и сопровождаются разламыванием суставной поверхности большеберцовой кости.
Таранная кость ломается заметно реже. Но при ее повреждениях могут возникать внутрисуставные отломки. Выраженную симптоматику они дают не всегда и часто заканчиваются развитием ложных суставов.
Приходится сталкиваться с переломовывихами: при отламывании одной или обеих щиколоток ноги, они теряют способность фиксировать блок, таранная кость вывихивается и смещается, усложняя лечение.


Рис3. а. перелом наружной лодыжки, разрыв синдесмоза и делтовидной связки, подвывих стопы кнаружи. б. перелом таранной кости.
Подобные травмы опасны нарушением кровоснабжения костной ткани, что становится причиной асептического некроза (таранной кости) и сильно усложняет работу врачей.
Частым осложнением является разрыв наружных и глубоких связок и смещение костных отломков.
Симптоматика
Отдельные моменты внешних проявлений, зависят от вида и объема травмы. Внимание нужно обращать на такие симптомы:
- Боль в травмированном сочленении.
- Отек в области одной щиколотки или обеих.
- Нетипичная ориентация стопы.
- Деформация сустава.
Коварство заключается в риске малосимптомных вариантов. Можно встретить отрыв небольшого фрагмента кости, что не приводит к грубым внешним проявлениям, а значит – запаздывает обращение к медикам после перелома и, соответственно, лечение.
Диагностические мероприятия
Опрос и осмотр не могут дать нужной информации. Ключевая роль отводится рентгенологическим методам. Как правило, требуется рентгенограмма травмированной конечности в двух проекциях.
Причем для лучшей визуализации отдельных участков сустава, используются разные приемы (смещение, поворот, наклон стопы). Когда нужно, для сравнения делают снимок и здоровой ноги. Может возникнуть потребность в КТ, МРТ.
Переломы таранной кости требуют более тщательного выбора диагностической методики, так как сложнее в плане лечения.


Рис4. а. на КТ перелом таранной и большеберцовой костей, б. на МРТ перелом таранной кости
Терапевтические мероприятия
Несложные переломы голеностопа без существенного смещения, допускают консервативное лечение. Проводится ручная закрытая репозиция, детали которой зависят от типа травмы.
Основные принципы такие:
- Проведение максимально точной репозиции до наложения гипсовой иммобилизационной повязки.
- Реабилитация после снятия гипса, восстановление движений и функции сустава.
После этого, накладывается повязка из ткани на основе гипса: иммобилизация необходима, срок ее зависит от степени дефекта и составляет от 4 недель.
Мы поможем Вам восстанавливать целостность костей, функцию сустава и вернутся к привычному активному образу жизни. У нас индивидуальный подход к каждому пациенту.
Хирургические мероприятия
Если очевидно, что закрытая репозиция не окажется эффективной, гипс не используют: прибегают к открытой операции остеосинтеза и установке металлоконструкций непосредственно на костные ткани.
Нарушения целостности таранной кости, предпочтительнее лечить именно хирургическим методом из-за риска асептического некроза. Вправление и репозицию ее переломовывихов необходимо проводить, повторяя в обратном направлении механизм травмы.


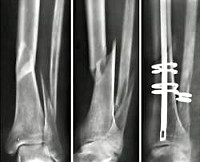
Рис.5 а. остеосинтез таранной и пяточной костей винтами, б. перелом обеих лодыжек; остеосинтез пластиной и винтами.
Последствия
Если вовремя не обратиться к врачам, то даже простой перелом голеностопа может осложнить дальнейшую жизнь.
Распространенное последствие запоздалого обращения – ложные суставы щиколоток, сращение в неправильном положении, посттравматический артроз.
Недостаточно продуманное лечение приводит к нарушению стабильности голеностопа, его деформации. В застарелых случаях, устранять такие последствия непросто.
Грубые дефекты намного более опасны:
- Стойкие нарушения опорной функции стопы.
- Из-за расстройств кровоснабжения, происходит асептический некроз костей.
- Инфекционные осложнения в пострадавшем месте.
Утрата физиологичной походки сказывается на всем скелете человека, в первую очередь – на позвоночнике. В ряде случаев может потребоваться эндопротезирование голеностопа.
Восстановление
Характер мероприятий во время реабилитации, зависит от типа травмы и вида помощи (консервативная или хирургическая).
После легких повреждений, дозированные нагрузки на ногу разрешаются уже спустя 10-14 дней от момента репозиции. В тяжелых случаях, период покоя затягивается на несколько месяцев.
Реабилитация включает в себя массаж, физиотерапию и упражнения.
Сбалансированное и грамотное сочетание эффективных методик, позволяет пациентам. возвращаться к привычной физической активности без осложнений и за короткий срок.
Источник
Переломы. Голеностопный сустав.
Несмотря на то, что голеностопный сустав может быть поврежден и при воздействии прямой силы как, например, при ударе по лодыжке или огнестрельном ранении, в большинстве случаев переломы лодыжек возникают вследствие непрямых повреждений – подвывиха или вывиха таранной кости из гнезда голеностопного сустава. Определенные типы переломов всегда сочетаются с разрывами связочного аппарата или эквивалентными отрывными переломами в местах прикрепления связок.
Важные анатомические и функциональные особенности
1. Дистальный тибиофибулярный связочный аппарат обеспечивает наличие прочного эластичного гнезда (вилки) голеностопного сустава и состоит из трех элементов:
Передний синдесмоз (или Lig. tibiofibulare anterius) на уровне голеностопного сустава соединяет передний большеберцовый бугорок (Tuberculum Tillaux-Chaput) с латеральной лодыжкой (рис. 14.1а).
Более прочный задний синдесмоз (или Lig. tibiofibulare posterius) соединяет латеральную лодыжку с задним большеберцовым бугорком, который представляет собой латеральную часть треугольника Volkmann (рис. 14.1b).
Проксимально от синдесмоза расположенная Membrana interossea соединяет большеберцовую и малоберцовую кости.
2.Боковые связки предупреждают заклинивание таранной кости в гнезде голеностопного сустава и включают следующие элементы:
Латеральный связочный аппарат состоит из трех связок: Lig. fibulotalare anterius, Lig. calcaneofibulare и Lig. fibulotalare posterius (рис. 14.2a).
Медиальный связочный аппарат, или Lig. deltoideum, состоит из двух частей: большеберцово-таранной и большеберцово-пяточной (рис. 14.2Ь).
Таранная кость находится в тесном контакте с суставной поверхностью вилки сустава во всех положениях подошвенного или тыльного сгибания стопы. Наличие тесного контакта является принципиальным важным механизмом для распределения нагрузки в голеностопном суставе и поэтому такой контакт должен быть абсолютно точно восстановлен. Нормальное движение между дистальными отделами большеберцовой и малоберцовой костей на уровне синдесмоза является важным дополнительным фактором для восстановления нормальных движений в голеностопном суставе.
Классификация переломов лодыжек по Weber and Danis
Чем выше перелом малоберцовой кости, тем обширнее повреждение межберцовых связок и потому больше опасность возникновения недостаточности функции вилки голеностопного сустава. Существуют три типа повреждения в зависимости от уровня перелома малоберцовой кости (рис. 14.4).
Тип А (44-А1-3)
Малоберцовая кость: Поперечный отрывной перелом на уровне или ниже уровня голеностопного сустава (рис. 14.4а) или разрыв латерального связочного аппарата (рис. 14.4а’).
Медиальная лодыжка: Интактная или перелом от сдвига с более вертикальной плоскостью перелома. Нередко имеет место также локальный компрессионный перелом медиальной суставной поверхности большеберцовой кости
Задний край большеберцовой кости: Обычно интактен. В некоторых случаях имеется дорзомедиальный фрагмент, который иногда связан с медиальным лодыжечным фрагментом.
Межберцовый связочный аппарат: Всегда интактный.
Тип В (44-В1-3)
Малоберцовая кость: Косой или торзионный перелом, начинающийся от уровня голеностопного сустава и идущий в проксимальном направлении (рис. 14.4b). Линия перелома может быть гладкой или изломанной, что зависит от приложенной силы.
Медиальная лодыжка: Интактна или отрывной перелом в месте прикрепления связок, реже – разрыв Lig. deltoideum.
Задний край большеберцовой кости: Интактен или имеется дорзолатеральный треугольный фрагмент (треугольник Фолькманна) при отрывном переломе задней связки синдесмоза.
Межберцовый связочный аппарат: Межкостная мембрана, как правило, интактна. Дорзальный синдесмоз чаще интактен или происходит отрыв вместе с задним краем большеберцовой кости (треугольник Фолькманна).
Передний синдесмоз (Lig. tibiofibulare anterius) остается интактным при косом переломе латеральной лодыжки ниже уровня голеностопного сустава. Однако если линия перелома начинается на уровне щели голеностопного сустава, то передний синдесмоз либо надорван, либо полностью разорван. Иногда может наблюдаться отрывной перелом в месте прикрепления связки к большеберцовой кости (бугорок Тилло-Шапута) или к малоберцовой кости. Membrana interossea остается, как правило, интактной.
Тип С (44-С1-3)
Малоберцовая кость: Перелом диафиза в любом месте между синдесмозом и головкой малоберцовой кости (рис. 14.4с,d).
Медиальная лодыжка: Отрывной перелом или разрыв Lig. deltoideum.
Задний край большеберцовой кости: Интактен или оторван в месте прикрепления синдесмоза.
Межберцовый связочный аппарат: Всегда разорван. Разрыв Membrana interossea проксимальнее голеностопного сустава, распространяющийся, как минимум, до уровня перелома малоберцовой кости.
Синдесмоз разорван или оторван вместе с фрагментами кости в месте прикрепления.
Тяжесть повреждения связочного аппарата и тяжесть перелома лодыжек возрастают прогрессивно от перелома типа А к типу В и типу С.
Помимо переломов лодыжек и повреждения связок необходимо определить наличие переломов медиального и латерального краев таранной кости. Возможно наличие как больших костно-хрящевых фрагментов, так и переломов с отслойкой хряща. Поскольку многие из этих повреждений не определяются на рентгенограммах, то должна выполняться тщательная интраоперационная диагностика.
Для достижения главной цели – восстановления стабильности и анатомической кон-груентности голеностопного сустава – часто бывает показана его хирургическая реконструкция. Необходимым звеном предоперационного планирования является внимательная оценка состояния мягких тканей и циркуляции еще до операции (рис. 14.5).
Рентгенологическая методика исследования.
А При выполнении снимка голеностопного сустава в прямой проекции стопу ротируют кнутри на 20º для того, чтобы чрезлодыжечная ось была параллельна рентгеновской пластинке.
B Клиническая стрессовая варусная прямая проекция голеностопного сустава для демонстрации варусного заклинивания таранной кости в вилке сустава.
С Синдром переднего выдвижного ящика. Подошва стопы должна быть плотно прижата к твердой поверхности при положении голеностопного сустава в легком подошвенном сгибании. Одна из рук исследователя сзади стабилизирует стопу, другая надавливает спереди назад на большеберцовую кость для определения передне-задней нестабильности таранной кости в вилке голеностопного сустава.
Методика рентгенологической диагностики повреждений голеностопного сустава (рис. 14.5, 14.6)
Обязательным является выполнение рентгенограмм в прямой и боковой проекциях при тщательной центрацией рентгеновского пучка точно на область голеностопного сустава. Для выполнения прямой и боковой рентгенограмм голень необходимо ротировать кнутри на 20°. В этом положении чрезлодыжечная ось параллельна рентгеновской пластинке (рис. 14.16а,с). Косой перелом диафиза малоберцовой кости, который часто ошибочно принимают за изолированное повреждение, почти всегда представляет собой перелом типа С. В подобных случаях необходимо внимательное рентгенологическое обследование голеностопного сустава для выявления сопутствующих повреждений в вилке сустава. Если имеется подозрение на повреждение переднего большеберцового бугорка (бугорка Тилло-Шапута), то выполняют дополнительное рентгенологическое исследование с наружной ротацией голени на 45°. Если имеются клинические признаки серьезного повреждения голеностопного сустава, а рентгенограмма выглядит нормальной, то следует думать о травме типа С с проксимальным или даже субкапитальным переломом малоберцовой кости. Поэтому рентгенограммы должны захватывать как голеностопный сустав, так и малоберцовую кость по всей длине.
Для определения повреждений боковых связочных структур выполняют прямую и боковую с нагрузкой рентгенограммы (рис. 14.6Ь). Изолированные разрывы Lig. fibulotalare anterius не всегда приводят к варусному заклиниванию таранной кости на прямой рентгенограмме с нагрузкой. Однако это приведет к передней нестабильности таранной кости, что можно определить на боковом снимке с нагрузкой(рис. 14.6с). Лишь при дополнительном разрыве Lig. calcaneofibulare будет заметно варусное смещение таранной кости. Рентгенограммы с нагрузкой поврежденного голеностопного сустава будут достоверными лишь в том случае, если их выполняют под местной, регионарной или общей анастезией и сравнивают со снимками голеностопного сустава с неповрежденной стороны.
Оценка рентгенограмм.
А Вид сустава на рентгенограмме при ротации стопы кнутри на 20″: просвет сустава имеет везде одинаковую ширину. Субхондральные костные пластинки таранной и большеберцовой костей расположены параллельно. Линия субхондральной пластинки большеберцовой кости, проецируемая через щель, является продолжением субхонд-ральной линии латеральной лодыжки без образования ступени.
А’ Любое, даже минимальное, укорочение наружной лодыжки ведет к образованию ступени между субхондраль-ными линиями большеберцовой и малоберцовой кости на рентгенограмме в прямой проекции. Латеральное смещение таранной кости приводит к соответствующему расширению просвета сустава с внутренней стороны.
B Стрессовая рентгенограмма голеностопного сустава в прямой проекции. Обратите внимание на наклон таранной кости на 10º. Это указывает на повреждение Lig. calcaneofibulare и в большинстве случаев также и на разрыв lig. fibulotalare anterius.
С Боковая стрессовая рентгенограмма без признаков подвывиха таранной кости.
С’ Передний подвывих таранной кости. Разница между шириной просвета сустава с поврежденной и неповрежденной стороны в 3,0 мм и более является патогномоничным признаком повреждения Lig. fibulotalare anterius.
14.6.1 Переломы лодыжек типа 44-А1-3 (рис. 14.8)
Отрывные переломы наружной лодыжки фиксируюттак, как показано на рисунках 14.8а, Ь. Используют треть-трубчатую пластину или стягивание проволокой.
В качестве следующего этапа осуществляют доступ к перелому медиальной лодыжки и расщепленную надкостницу аккуратно отводят для обнажения краев перелома. Передняя капсула всегда разорвана, что дает возможность хорошего обзора внутрисуставной части перелома. Мелкие костные осколки переднего края большеберцовой кости можно удалить, однако большие фрагменты необходимо репонировать. После репозиции вдавленного перелома суставной поверхности большеберцовой кости возникший дефект необходимо заполнить аутотрансплантатом губчатой кости.
Провизорную стабилизацию выполняют при помощи спиц Киршнера, а затем окончательно фиксируют в соответствии с принципами межфрагментарной компрессии (рис. 14.8c,d). Поскольку перелом внутренней лодыжки такого типа является следствием приведения, то медиальный кортикальный слой большеберцовой кости скорее является сдавленной, чем растянутой стороной перелома; поэтому стягивание проволокой не подходит для лечения перелома медиальной лодыжки типа А. Разорванную капсулу зашивать не надо.
Дорзомедиальный фрагмент необходимо аккуратно и точно репонировать и фиксировать с дорзомедиальной стороны (рис. 14.8е).
Рис. 14.8 Перелом лодыжки типа А.
А Разорванные Lig. fibulotalare и Lig. fibulocalcaneare могут быть сшиты одним слоем.
B Оторвавшийся фрагмент латеральной лодыжки сначала стабилизируют двумя спицами Киршнера и затем фиксируют, создавая компрессию, при помощи проволочного серкляжа.
С Если кость хорошего качества, то большой латеральный фрагмент лодыжки можно фиксировать хорошо смоделированной треть-трубчатой пластиной, выполняющей функцию стягивания.
D Большой сдвинутый фрагмент медиальной лодыжки фиксирован спицей Киршнера и 4,0-мм спонгиозным шурупом.
Е Дорзомедиальные фрагменты при переломах типа А возникают редко. Они всегдарасположены непосредственно за фрагментом медиальной лодыжки. Подобные фрагменты можно выделять, репонировать и фиксировать малыми 4,0-мм спонгиозными шурупами, введенными с медиальной и задней стороны.
14.6.2 Переломы лодыжек, тип 44-В1-3 (рис. 14.9)
Сначала выполняют доступ к малоберцовой кости. При осторожной ротации стопы кнаружи через область перелома малоберцовой кости можно увидеть свод таранной кости. Все возможные лежащие свободно фрагменты удаляют. Наружная лодыжка обычно укорочена, смещена кзади и латерально, а также ротирована кнаружи. Анатомическую репозицию лучше всего выполнять при помощи острогорепозиционного зажима, который используют и для провизорной стабилизации. Проверьте правильность репозиции по заднему краю малоберцовой кости (детали внутренней фиксации смотри на рис. 14.9a-d).
Отрывные переломы медиальной лодыжки фиксируют при помощи малых спонгиоз-ных шурупов или стягивания проволокой, что зависит от размера фрагмента. Если нет подозрения на интерпозицию мягких тканей, то необязательно выделять и восстанавливать разорванную дельтовидную связку (рис. 14.9a-g).
Точная репозиция латеральной лодыжки приводит к репозиции смещенного кверху дорзолатерального фрагмента (треугольника Фолькманна), поскольку они соединены задним синдесмозом. Щель перелома, тем не менее, остается открытой. Мелкие внесустав-ные дорзальные фрагменты болыпеберцовой кости можно не фиксировать. Большие по размеру дорзальные фрагменты болыпеберцовой кости, включающие суставной хрящ, необходимо осторожно репонировать через дорзомедиальный доступ. Этот маневр часто требует использования тонких инструментов для давления вниз и вперед при помощи их концов. Временную фиксацию можно завершить при помощи спиц Киршнера, вводимых спереди назад и изнутри кнаружи. Окончательную фиксацию выполняют при помощи спонгиозного костного шурупа, вводимого в передне-заднем направлении (рис. 14.9h-h).
Рис. 14.9 Перелом типа В.
А Короткий косой перелом малоберцовой кости фиксирован 3,5-мм кортикальным стягивающим шурупом. Эта фиксация дополнена треть-трубчатой пластиной, выполняющей функцию нейтрализационной пластины.
B,C,D Различные методы внутренней фиксации латеральной лодыжки при разных видах переломов.
D Наложение треть-трубчатой «противоскользящей» пластины сзади по Weber,
E,F Различные типы внутренней- фиксации медиальной лодыжки.
G Вели становится необходимым выделение Lig. deltoideiun вследствие интерпозиции мягких тканей, то ее необходимо сшить (доступ см. на Рис.14.7).
H Большой дорзо-латеральный фрагмент большеберцовой кости осторожно репонируюти затем фиксируют 4,0-мм спонгиозным шурупом, введенным в переднезаднем направлении.
H´, H´, H´´´ Фиксация стягивающим шурупом дорзолатерального треугольника Фолькмана: вид сбоку, сзади и поперечное сечение.
14.6.3 Переломы лодыжек тип 44-С1-3 (рис. 14.10)
Операцию начинают с экспозиции перелома диафиза малоберцовой кости. Обязательным является точное восстановление длины малоберцовой кости. Перелом диафиза репони-руют и фиксируют при помощи одних лишь стягивающих шурупов или, гораздо чаще, сочетая их с треть-трубчатой пластиной.
Следующим этапом является доступ к передней порции синдесмоза. Если он оторван от большеберцовой кости (бугорок Тилло-Шапута) или от малоберцовой кости, то его репонируют или фиксируют малым (3,5-мм или 2,7-мм) стягивающим шурупом. Если передний синдесмоз разорван посередине, то он может быть сшит.
Очень высокие переломы малоберцовой кости через ее шейку, не требуют, как правило, экспозиции, однако малоберцовой кости следует придать нормальное положение путем тракции при помощи крючка или цапки, наложенных в области Inzisura fibularis tibiae.
Затем необходимо стабилизировать малоберцовую кость в этом положении при помощи спицы Киршнера и выполнить рентгенологическое исследование для проверки соответствия субхондральных пластинок дистальных отделов большеберцовой кости и латеральной лодыжки (рис 14.6а).
Необходимость последующей фиксации малоберцовой кости зависит от стабильности синдесмоза (лучше всего ее проверять при помощи крючка, рис. 14.10а), от степени повреждения межкостной мембраны, жесткости внутренней фиксации малоберцовой кости, а также от выполненного восстановления синдесмоза. Если при проверке крючком выявлена остаточная нестабильность, то она может быть устранена введения позиционного шурупа в 2-3 см над голеностопным суставом. Это должен быть 3,5-мм кортикальный шуруп, который вводят через малоберцовую кость в оба кортикальных слоя большеберцовой кости. Шуруп необходимо вводить косо сзади кпереди под углом 25-30°, начиная дорзолатерально и в вентромедиальном направлении. 3,5-мм резьбу необходимо нарезать как в малоберцовой, так и в большеберцовой кости, поскольку этот шуруп используется не в качестве стягивающего шурупа, а для удержания правильной позиции малоберцовой кости по отношению к большеберцовой (рис. 14.10с).
Медиальную лодыжку и дорзомедиальные фрагменты фиксируют также, как это описано для переломов типа В.
Рис. 14.10 Перелом типа С.
А Перелом диафиза малоберцовой кости репетирован и стабилизирован треть-трубчатой пластиной. При помощи крючка проверяют стабильность переднего синдесмоза. Небольшой отрывной перелом медиальной лодыжки фиксируют двумя спицами Киршнера и стягивающей проволочной петлей.
B,B’ Перелом середины диафиза малоберцовой кости фиксируют пластиной. Передний синдесмоз оторван в области
его прикрепления к латеральной лодыжке. Be репонируют и фиксируют либо малым спонгиозным шурупом, либо чрезкостным проволочным швом. Разорванную дельтовидную связку можно (не обязательно) сшить. Большой дорзолотеральный фрагмент осторожно репонируют и затем фиксируют большим спонгиозным шурупом. Этим восстанавливается стабильность вилки голеностопного сустава.
C,C’ Нередко субкапитальный перелом диафиза малоберцовой кости не приводит к укорочению и не требует открытой репозиции. Наиболее важным моментом, тем не менее, является внимательная оценка даже минимального укорочения на рентгенограммах голеностопного сустава в прямой проекции. Ищите любое несоответствие в положении субхондральных пластинок дистального отдела большеберцовой кости (Pilon libial) и латеральной лодыжки. Любое укорочение нуждается в коррекции. Небольшой отрывной перелом передней связки синдесмоза от большеберцовой кости репонируют и фиксируют малым спонгиозным шурупом.
C” Поскольку при этом повреждении нарушается целостность межкостной мембраны почти по всей длине, то фиксация прикрепления передней связки синдесмоза не может обеспечить достаточной стабильности вилки голеностопного сустава и возникает необходимость введения позиционного шурупа. Его вводят косо сзади кпереди под углом 25-30º. резьбу нарезают и в малоберцовой и в большеберцовой кости. Отрывной перелом медиальной лодыжки фиксируют с созданием компрессии при помощи одного или двух 4,0-мм спонгиозных шурупов.
D Точная анатомическая репозиция мал?
