Гипсовая иммобилизация при переломе надколенника

 Травматология и ортопедия. Е.П.Меженина, Ю.Г.Залозный. Издание второе, дополненное. Киев. «Вища школа». 1985 год.
Травматология и ортопедия. Е.П.Меженина, Ю.Г.Залозный. Издание второе, дополненное. Киев. «Вища школа». 1985 год.
Ведущие специалисты в области травматологии и ортопедии
 Сикилинда Владимир Данилович — Профессор, Заведующий кафедрой травматологии, и ортопедии Ростовского государственного медицинского университета. Доктор медицинских наук, профессор. Член SICOT от России. Вице-президент Всероссийской Ассоциации травматологов- ортопедов. Травматолог-ортопед высшей категории. Председатель общества ортопедов-травматологов Ростовской области.
Сикилинда Владимир Данилович — Профессор, Заведующий кафедрой травматологии, и ортопедии Ростовского государственного медицинского университета. Доктор медицинских наук, профессор. Член SICOT от России. Вице-президент Всероссийской Ассоциации травматологов- ортопедов. Травматолог-ортопед высшей категории. Председатель общества ортопедов-травматологов Ростовской области.
Прочитать о докторе подробнее
 Голубев Георгий Шотович — Профессор, доктор медицинских наук, главный травматолог-ортопед ЮФО, Заведующий кафедрой травматологии и ортопедии, ЛФК и спортивной медицины ФПК и ППС РостГМУ, Заведующий ортопедическим отделением МЛ ПУЗ «ГБ № 1 им. Н. А. Семашко», Член Международной ассоциации по изучению и внедрению метода Илизарова (ASAMI), Член Американской ассоциации хирургов-ортопедов (AAOS), Член Российской артроскопической ассоциации.
Голубев Георгий Шотович — Профессор, доктор медицинских наук, главный травматолог-ортопед ЮФО, Заведующий кафедрой травматологии и ортопедии, ЛФК и спортивной медицины ФПК и ППС РостГМУ, Заведующий ортопедическим отделением МЛ ПУЗ «ГБ № 1 им. Н. А. Семашко», Член Международной ассоциации по изучению и внедрению метода Илизарова (ASAMI), Член Американской ассоциации хирургов-ортопедов (AAOS), Член Российской артроскопической ассоциации.
Прочитать о докторе подробнее
 Кролевец Игорь Владимирович-Доктор медицинских наук, Травматолог-ортопед высшей категории, Ассистент кафедры травматологии и ортопедии, лечебной физкультуры и спортивной медицины ФПК и ППС, Действительный член Российского артроскопического общества, председатель Ростовского-на-Дону отделения.
Кролевец Игорь Владимирович-Доктор медицинских наук, Травматолог-ортопед высшей категории, Ассистент кафедры травматологии и ортопедии, лечебной физкультуры и спортивной медицины ФПК и ППС, Действительный член Российского артроскопического общества, председатель Ростовского-на-Дону отделения.
Прочитать о докторе подробнее
 Алабут Анна Владимировна, доцент кафедры травматологии и ортопедии, Заведующая отделением травматологии и ортопедии клиники РостГМУ, доктор медицинских наук
Алабут Анна Владимировна, доцент кафедры травматологии и ортопедии, Заведующая отделением травматологии и ортопедии клиники РостГМУ, доктор медицинских наук
Прочитать о докторе подробнее
 Ащев Александр Викторович- Ассистент кафедры травматологии и ортопедии, ЛФК и спортивной медицины ФПК и ППС Ростовского государственного медицинского университета, Кандидат медицинских наук, Травматолог-ортопед высшей категории.
Ащев Александр Викторович- Ассистент кафедры травматологии и ортопедии, ЛФК и спортивной медицины ФПК и ППС Ростовского государственного медицинского университета, Кандидат медицинских наук, Травматолог-ортопед высшей категории.
Прочитать о докторе подробнее
 Забродин Михаил Алексеевич- Заведующий травматологическим пунктом, МБУЗ «Городская больница №1 им. Н.А. Семашко» города Ростова-на-Дону, Травматолог-ортопед первой квалификационной категории, Главный внештатный рабиолог МЗ Ростовской области, Медицинский юрист
Забродин Михаил Алексеевич- Заведующий травматологическим пунктом, МБУЗ «Городская больница №1 им. Н.А. Семашко» города Ростова-на-Дону, Травматолог-ортопед первой квалификационной категории, Главный внештатный рабиолог МЗ Ростовской области, Медицинский юрист
Прочитать о докторе подробнее
 Редактор страницы: Крючкова Оксана Александровна
Редактор страницы: Крючкова Оксана Александровна
Перелом надколенника (рис. 70) происходит чаще всего в результате прямого действия повреждающего фактора (удар, падение на согнутое колено). Для него характерно вынужденное положение конечности (сгибание в коленном суставе), отек, гемартроз, баллотирование надколенника. Активные движения в коленном суставе невозможны, при попытке разогнуть голень отмечается резкая болезненность.
Первая помощь заключается в транспортной иммобилизации конечности проволочной шиной Крамера.

Перелом надколенника
При переломе надколенника без смещения отломков перед наложением гипсовой шины производят пункцию коленного сустава, затем накладывают заднюю гипсовую шину от верхней трети бедра до нижней трети голени при почти полном разгибании в коленном суставе. Через 2—3 дня больной может быть выписан на амбулаторное лечение.
С первых дней назначают ЛФК по первому периоду, разрешают ходьбу с помощью костылей с дозированной нагрузкой на травмированную конечность. Через 2—3 недели гипсовую шину превращают в съемную, назначают ЛФК по второму периоду в сочетании с парафиновыми аппликациями на область коленного сустава, массажем бедра и голени постепенно увеличивают нагрузку на травмированную конечность. Еще через 3—4 недели иммобилизацию прекращают и назначают функциональное лечение по третьему периоду.
При переломе надколенника с расхождением отломков применяют оперативное лечение (сшивание, фиксация отломков надколенника металлическим болтом, пластинкой и др.).
Перелом костей голени является одним из наиболее часто встречающихся повреждений.
Среди переломов костей голени различают перелом проксимального конца, диафиза и дистального конца костей голени.
Виды перелома проксимального конца костей голени: перелом межмыщелкового возвышения большеберцовой кости; перелом медиального или латерального мыщелка; перелом обоих мыщелков большеберцовой кости. Они могут быть со смещением и без смещения.
Перелом межмыщелкового возвышения большеберцовой кости встречается довольно редко и возникает в результате резких движений в коленном суставе. Межмыщелковое возвышение обычно отрывается вместе с передней крестообразной связкой.
При переломе проксимального конца коленный сустав увеличен в связи с отеком и кровоизлиянием в полость сустава. Надколенник баллотирует, активные движения отсутствуют, пассивные резко ограничены и болезненны.
Первая помощь заключается в иммобилизации конечности проволочной шиной Крамера от верхней трети бедра до пальцев стопы.
При переломе межмыщелкового возвышения без смещения вначале проводят пункцию коленного сустава, после чего осуществляют иммобилизацию нижней конечности задней гипсовой шиной.
При смещении межмыщелкового возвышения показано оперативное лечение.
Перелом мыщелков большеберцовой кости возникает при действии механической силы, проходящей строго по вертикальной оси разогнутой в тазобедренном и коленном суставах конечности. Этот перелом чаще всего бывает компрессионным.
При этом коленный сустав увеличен в объеме, контуры его сглажены, в суставной полости определяется жидкость, активные движения отсутствуют, пассивные резко болезненны.
При оказании первой помощи иммобилизируют конечность проволочной шиной Крамера.
При переломе латерального или медиального мыщелка большеберцовой кости без смещения отломков производят пункцию коленного сустава с последующим введением в его полость 20—25 мл 1 % раствора новокаина. После этого накладывают циркулярную гипсовую повязку от ягодичной складки до нижней трети голени.
Со 2—3-го дня назначают ЛФК по первому периоду, УВЧ. Через 8—10 дней после травмы больным разрешают ходить с помощью костылей и переводят их на амбулаторное лечение.
Через четыре недели после травмы гипсовую повязку превращают в заднюю съемную шину и назначают ЛФК по второму периоду (активные упражнения в коленном суставе, массаж, аппликации парафина). Через восемь недель после травмы разрешают ходьбу с дозированной нагрузкой на травмированную конечность, еще через 2—3 недели снимают гипсовую шину и назначают лечебную гимнастику по третьему периоду.
Лечение при переломе латерального или медиального мыщелка со смещением отломков сводится, в первую очередь, к вправлению отломков. Если вправление произвести не удается, показано оперативное лечение.
Перелом диафиза костей голени возникает в результате прямой (удар по голени, прижатие голени колесом автомобиля и др.) и непрямой травмы (падение с резким поворотом тела при фиксированной стопе).
Различают перелом диафиза одной большеберцовой (рис. 71) или малоберцовой кости и перелом диафиза обеих костей голени без смещения и со смещением.
Для этих переломов характерна деформация конечности, увеличение объема голени и ее укорочение. Активные движения невозможны, пассивные вызывают резкую боль и подвижность в необычном месте.
При оказании первой помощи производят иммобилизацию конечности двумя проволочными шинами Крамера с захватом двух суставов (коленного и голеностопного). В стационаре при переломе без смещения накладывают гипсовую циркулярную повязку до нижней трети бедра.
При переломе диафиза обеих костей голени со смещением отломков производят сопоставление сместившихся отломков под местной анестезией или наркозом. Если ручным способом сопоставить отломки не удается, накладывают скелетное вытяжение.
Перелом дистального конца костей голени происходит, в основном, от действия прямой силы. Различают перелом латеральный или медиальной лодыжки, обеих лодыжек, перелом Дюпюитрена (перелом медиальной лодыжки и малоберцовой кости), перелом переднего, медиального или межкостного края большеберцовой кости, эпифизеолиз, комбинированные переломы. Эти переломы бывают со смещением отломков, с вывихом или подвывихом стопы.
Перелом латеральной лодыжки занимает первое место по частоте среди переломов костей голени. При этом появляется отек тканей наружной поверхности голени, кровоподтек; движения в голеностопном суставе болезненны, особенно при супинации стопы.
Первая помощь заключается в иммобилизации конечности проволочной шиной Крамера, которую накладывают по задней поверхности голени от верхней ее трети до пальцев стопы.
При изолированном переломе латеральной лодыжки без смещения отломков производят новокаиновую блокаду места перелома (вводят 20 мл 1 % раствора новокаина), после чего накладывают гипсовую повязку на 4— 5 недель. Больные должны ходить с помощью костылей с первых дней с дозированной и постепенно увеличивающейся нагрузкой на конечность. После снятия повязки назначают ЛФК, массаж, тепловые процедуры.
При переломе латеральной лодыжки со смещением отломков после обезболивания места перелома 15— 20 мл 1 % раствора новокаина производят одномоментную репозицию. Срок иммобилизации гипсовой повязкой 5— 6 недель.
Через 4—5 недель гипсовую повязку превращают в съемную шину, назначают ЛФК, тепловые процедуры, массаж голени, разрешают ходьбу с помощью костылей. Еще через 2—2,5 недели гипсовую повязку снимают. После этого больной должен пользоваться ортопедической вкладкой (супинатором) с целью профилактики плоскостопия.
Если одномоментная репозиция не удалась, показано оперативное лечение (остеосинтез).
Изолированный перелом медиальной лодыжки встречается редко и бывает без смещения и со смещением отломков.
Возникает нерезко выраженный отек медиальной поверхности голеностопного сустава, который может распространяться и на тыл стопы. Движения в голеностопном суставе ограничены из-за боли.
Первая помощь и лечение такие же, как и при переломе латеральной лодыжки.
Перелом обеих лодыжек встречается довольно часто. В большинстве случаев наблюдается смещение отломков (рис. 72).
Для перелома характерна резкая деформация области голеностопного сустава. Голеностопный сустав, нижняя треть голени и проксимальный отдел стопы отечны, вследствие чего лодыжки не контурируются. Активные движения в голеностопном суставе невозможны, пассивные — резко болезненны и ограничены.
Лечение заключается в обезболивании места перелома и иммобилизации голеностопного сустава гипсовой повязкой, которую накладывают от коленного сустава до кончиков пальцев стопы, установленной под углом 90°. После этого больного на несколько дней госпитализируют для профилактики возможных осложнений.
При переломе обеих лодыжек со смещением отломков и подвывихом стопы вправление производят под местным обезболиванием или наркозом.
После сопоставления отломков накладывают гипсовую повязку от коленного сустава до пальцев стопы, которую устанавливают под углом 90°. В тех случаях, когда сопоставить отломки не удается, показано наложение скелетного вытяжения за пяточную кость или оперативное лечение (остеосинтез).
При переломе переднего края большеберцовой кости производят репозицию отломков и фиксацию гипсовой повязкой в течение 2—2,5 мес.
В.ОК. 12.02.2016г.
ОПТ. ОК. 12.02.2016г.
Источник
Надколенник (или, как иногда говорят, «коленная чашечка») — это достаточно крупная кость, находящаяся между собственной связкой надколенника и сухожилием четырехглавой мышцы. Функция надколенника и вышеописанных сухожилий — это разгибание ноги в коленном суставе. Если происходит перелом надколенника со смещением или разрыв одного из сухожилий, разгибательный аппарат теряет свою целостность, и пациент теряет возможность активно выпрямлять ногу в коленном суставе.
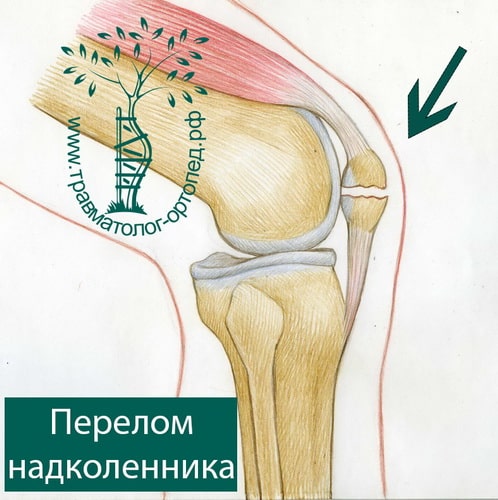
Суставная поверхность надколенника покрыта толстым слоем хряща. При травме участки хряща откалываются, а форма суставной поверхности надколенника нарушается. Лечение переломов надколенника направлено на восстановление суставной площадки. Если это не удалось в ходе лечения, в коленном суставе запускается процесс дегенерации хряща и развивается артроз.
МЕХАНИЗМ ПОВРЕЖДЕНИЯ НАДКОЛЕННИКА
+
Чаще всего надколенник повреждается во время прямого удара или падения на коленный сустав. Также надколенник ломается при сильном сокращении четырехглавой мышцы бедра во время неловкого движения в ноге.
ДИАГНОСТИКА И СИМПТОМЫ ПЕРЕЛОМОВ НАДКОЛЕННИКА
+
Симптомы травмы надколенника
Травмы надколенника сопровождаются отеком и болью. В области коленного сустава могут быть оссаднения кожи и подкожные кровоизлияния (синяки).
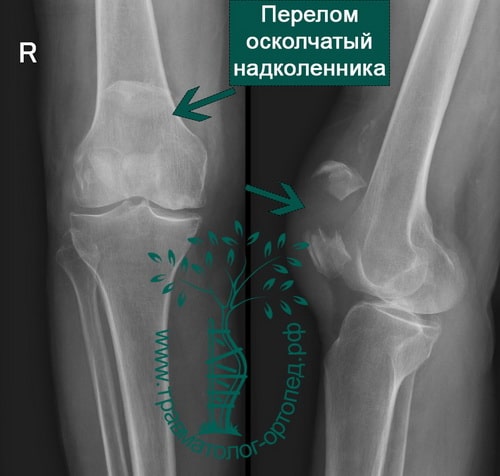
При ощупывании в области надколенника определяется болезненность. Отмечается деформация контуров надколенника из-за расхождения отломков в разные стороны. Между отломками хорошо заметно западение мягких тканей.
Иногда в сустав вытекает кровь из места перелома. Такое состояние в медицине называют гемартроз. При наличии крупного по объему гемартроза показана пункция и удаление жидкости.
Диагностика перелома надколенника
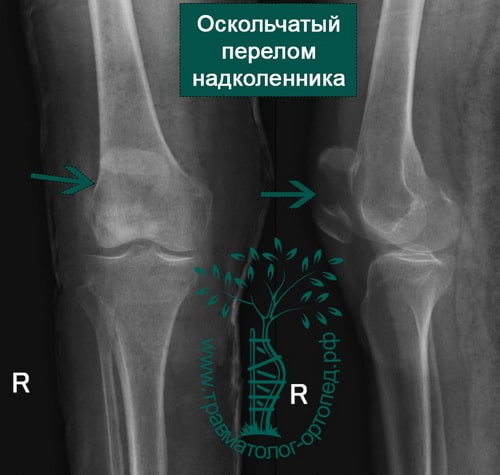
На обычных рентгенограммах хорошо определяются переломы надколенника как со смещением и расхождением отломков, так и без него.
Среди переломов надколенника различают поперечные, продольные, переломы полюса, оскольчатые. Каждый из них может быть как со смещением, так и без него.
ЛЕЧЕНИЕ ПЕРЕЛОМОВ НАДКОЛЕННИКА БЕЗ СМЕЩЕНЕИЯ ОТЛОМКОВ
+
При переломе без смещения, а также сохранении возможности активного разгибания в колене и поднятия вытянутой ноги лечение в основном консервативное. Накладывают длинную ортезную повязку (тутор) на нижнюю конечность на четыре недели. Проводится лечебная физкультура с целью тренировки мышц бедра.
ЛЕЧЕНИЕ ПЕРЕЛОМОВ НАДКОЛЕННИКА СО СМЕЩЕНИЕМ
+
Выбор метода лечения зависит от типа перелома надколенника и характера смещения. Возможны несколько вариантов лечения:
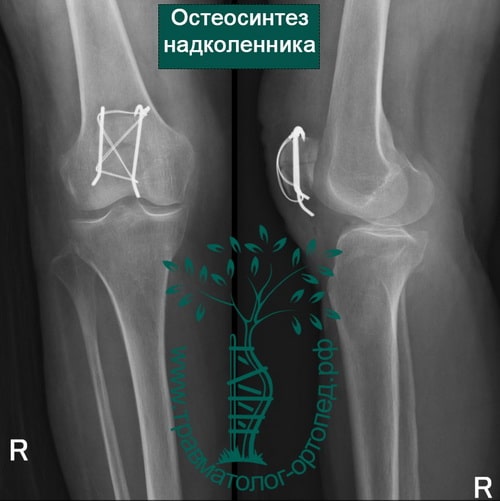
- простые переломы с небольшим расхождением отломков и небольшой ступенькой на суставной поверхности надколенника могут быть стабилизированы малоинвазивно — путем введения двух винтов через проколы кожи под артроскопическим контролем;
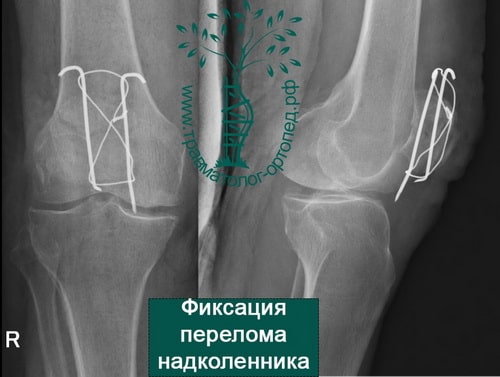
- если отломков несколько, то необходима открытая операция с установкой костных осколков в правильное положение и фиксацией винтами или спицами и проволокой;
- при значительно раздробленных переломах, кода восстановление надколенника невозможно, надколенник удаляют.
При открытой операции через небольшой разрез выделяют перелом, фрагменты надколенника сближают и фиксируют через его толщу или двумя спицами с проволокой или винтами.
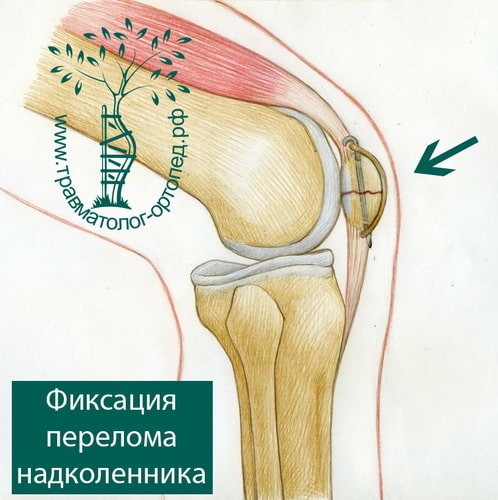
После операции пациент носит шарнирный ортез в течение 4–6 недель, в котором производит активную разработку движений в коленном суставе.
Наступать на оперированную ногу можно практически полностью.
НУЖНО ЛИ УДАЛЯТЬ МЕТЛЛОКОНСТРУКЦИИ ПОСЛЕ СРАЩЕНИЯ ПЕРЕЛОМА НАДКОЛЕННИКА?
+
ЧТО МОЖЕТ БЫТЬ ПРИ НЕПРАВИЬНОМ ЛЕЧЕНИИ ПЕРЕЛОМОВ НАДКОЛЕННИКА?
+
После операции при неудовлетворительном сопоставлении отломков часто развивается артроз коленного сустава. Также артроз начинает формироваться в ответ на тяжелое повреждение суставного хряща в сам момент травмы. В случае развития артроза рекомендуется артроскопическая обработка суставной поверхности надколенника, в том числе с применением холодноплазменной абляции.
Если после операции возникла тугоподвижность в коленном суставе, проводятся интенсивная физиотерапия и лечебная физкультура. В тех случаях, когда объем движений не увеличивается в течение четырех недель, следующим шагом может быть артроскопическое удаление рубцовых спаек внутри коленного сустава.
ПРИМЕРЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ НАДКОЛЕННИКА В НАШЕЙ КЛИНИКЕ
+
Пример 1
Пример 2
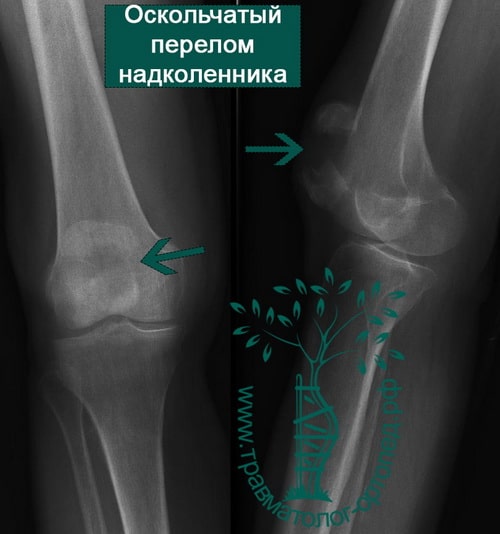
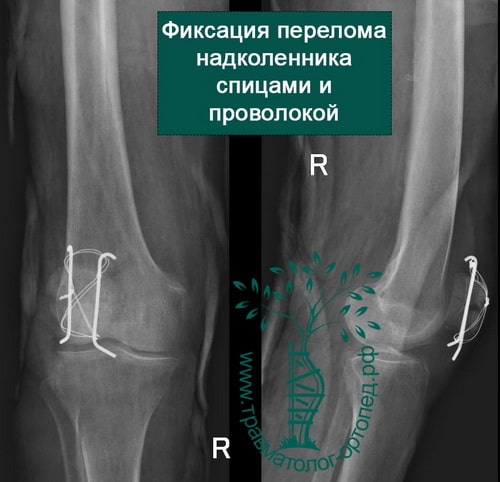
Пример 3
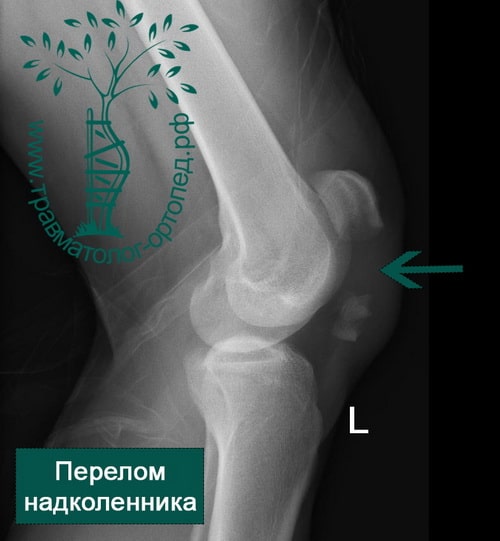
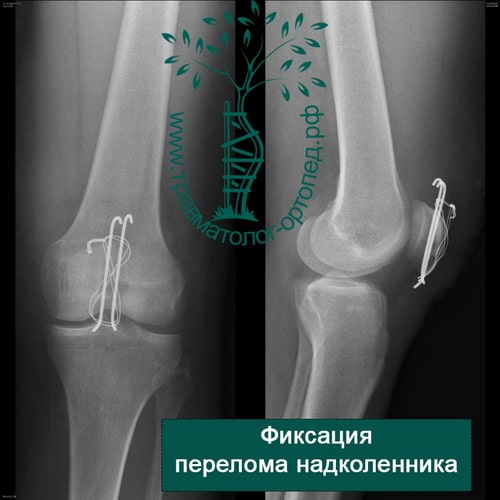
Пример 4
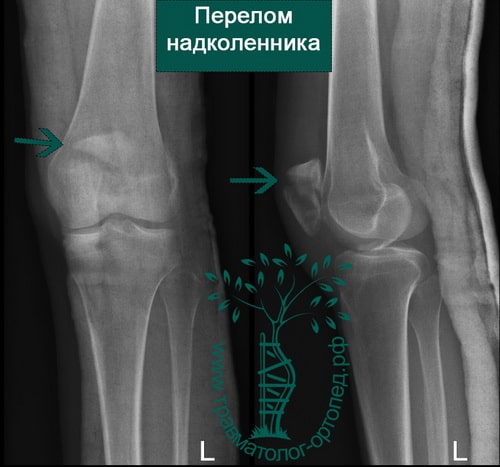
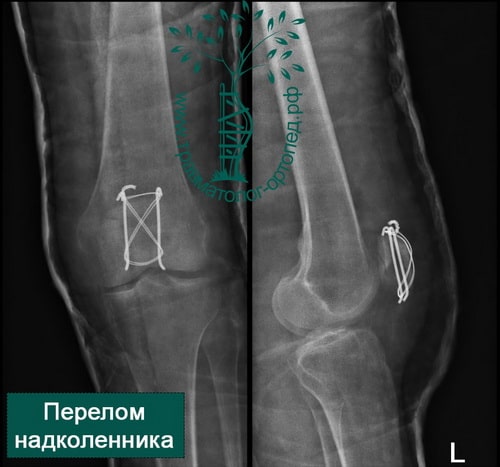
Пример 5
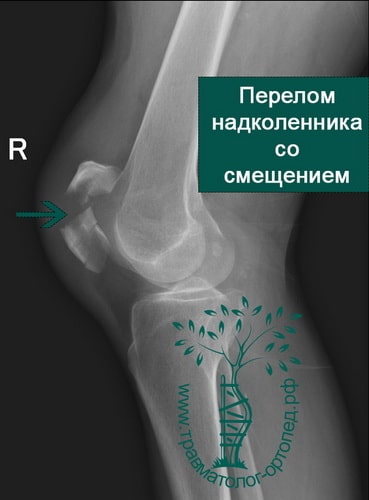
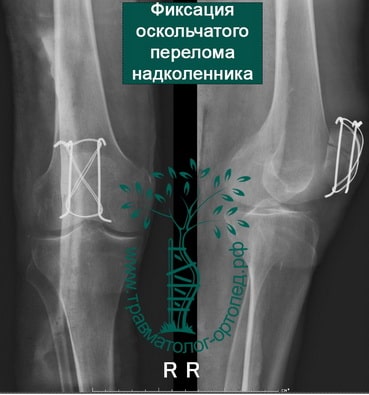
Пример 6
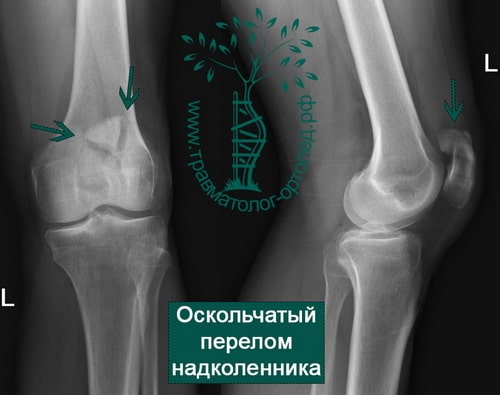
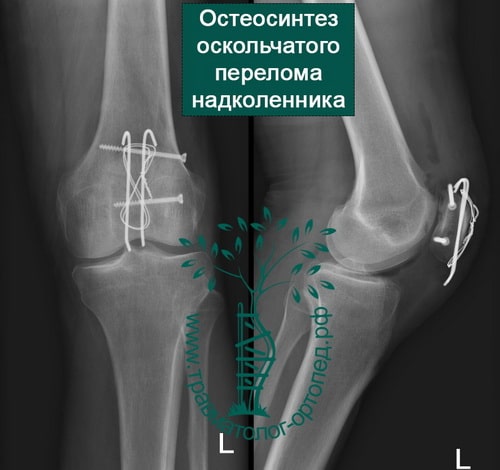
Пример 7
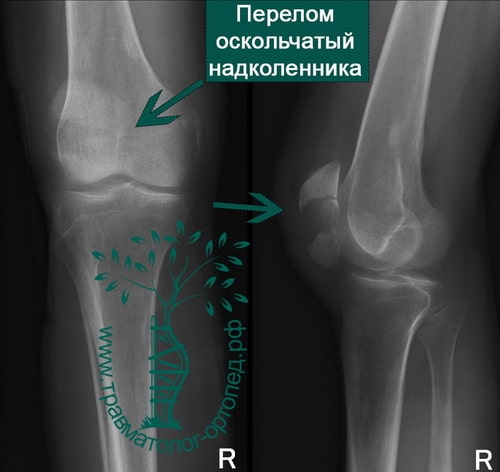
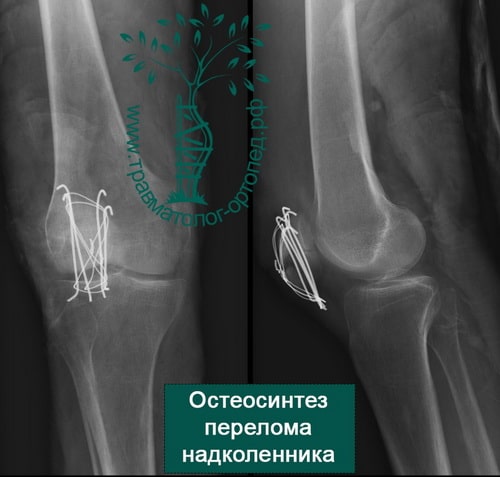
Пример 8
ПОЧЕМУ ВАМ НЕОБХОДИМО ЛЕЧИТЬСЯ У НАС
+
Видео о нашей клинике травматологии и ортопедии
Первичная консультация врача травматолога-ортопеда, к.м.н. — 1500 рублей
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение переломов надколенника — от 29500 рублей до 59500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная анестезия)
- Остеосинтеза перелома надколенника
- Расходные материалы и импланты
* Анализы и послеоперационный ортез в стоимость не входит
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
- Введение препаратов гиалуроновой кислоты в коленный сустав при необходимости
Источник
Перелом надколенника – травма, распространенная преимущественно среди мужчин среднего возраста. По данным разных авторов, она встречается в 1–7% случаев всех скелетных переломов. Особенности диагностики и лечения зависят от формы перелома и наличия осложнений.

Анатомия надколенника
Надколенник (коленная чашечка) относится к группе сесамовидных костей. Это костные структуры, которые расположены в толще сухожилий. Надколенник по форме напоминает каплю, вершина которой направленна вниз. Его окружают сухожильные волокна четырехглавой мышцы бедра. Соединяясь у вершины кости, они переходят в собственную связку надколенника, которая фиксируется к бугристости большеберцовой кости.
Коленная чашечка выполняет несколько важных функций:
- предохраняет коленный сустав от агрессивных внешних воздействий;
- стабилизирует колено;
- создает дополнительную точку фиксации квадрицепса бедра, за счет чего становится возможным разгибание ноги.
Перелом формируется за счет 2 механизмов:
- Прямого, обусловленного непосредственным ударом по кости, падением с упором на колено.
- Непрямого, связанного с резким сильным сокращением квадрицепса. При этом происходит отрыв части надколенника из-за внезапного натяжения сухожилий.
Особенности. Непрямой механизм повреждения чаще всего встречается у спортсменов при неадекватных физических нагрузках. Кроме того, отрыв костного отломка возможен во время судорожного приступа, когда сильно напрягаются скелетные мышцы.
Классификация переломов надколенника
Переломы надколенника классифицирует по нескольким признакам. В зависимости от сохранения целостности покровных тканей их разделяют на:
- закрытые – кожные покровы не повреждены;
- открытые – имеется открытая рана, в которой видны костные отломки.
По расположению костных отломков переломы бывают:
- стабильные – обломки либо соединены друг с другом, как при неполном переломе, либо между ними есть узкая щель – 1–2 мм;
- со смещением – зазор между осколками обычно больше 2 мм, а сами они сдвинуты друг относительно друга.

Важную роль играет степень вовлечения в патологический процесс полости сустава:
- A-тип переломов – внесуставные, повреждены только наружные или краевые отделы чашечки;
- B-тип – суставная поверхность травмирована лишь частично;
- C-тип – повреждена внутрисуставная часть кости, это самый сложный вариант.
Выделяют несколько видов переломов по направлению геометрических линий:
- поперечные – линия разлома проходит в горизонтальной плоскости;
- продольные – линия идет по вертикали;
- звездчатые – многооскольчатые переломы, при которых линии разлома расходятся от центра к периферии;
- апикальные – отрыв вершины надколенника;
- остеохондральные – разрыв затрагивает хрящевую часть коленной чашечки.
Диагностика переломов надколенника
Диагноз ставится на основании жалоб пострадавшего, клинических симптомов, данных объективного осмотра, инструментальных методов обследования.
Симптомы перелома надколенника
К наиболее значимым признакам перелома коленной чашечки относятся:
- острая боль в колене, резко усиливающаяся при движении;
- отечность тканей вокруг сустава;
- болезненность при пальпации окружающих тканей;
- покраснение кожи и повышение местной температуры в поврежденной области;
- изменение формы сустава;
- невозможность опереться на ногу;
- чувство распирания в суставе при внутреннем кровотечении – формировании гемартроза.
При стабильном переломе надколенника без смещения пациент способен встать и слегка опереться на ногу, но попытки ходить будут вызывать выраженный болевой синдром.

При осмотре врач обращает внимание на состояние костных отломков, определяет наличие смещения, степень расхождения, объем активных и пассивных движений в колене, наличие пульсации на артериях голени и стопы.
На основании клинических данных практически всегда можно достоверно диагностировать перелом. Однако для определения его типа и наличия повреждений мягких тканей назначают дополнительные исследования:
- Рентгенография в прямой, боковой, аксиальной проекциях. На рентгене видны повреждения костных структур, точное расположение обломков. Боковые снимки делают с захватом верхних отделов голени, чтобы выявить отрыв собственной связки надколенника вместе с бугристостью большеберцовой кости.
- Компьютерная томография (КТ) выполняется обычно при тяжелых травмах, размозжении костной ткани, чтобы не пропустить мелкие осколки.
- Магнитно-резонансная томография (МРТ) служит основной диагностической методикой для выявления разрывов мышц, связочного аппарата, хряща.
- Диагностическая пункция суставной полости выполняется для выявления гемартроза – скопления крови в суставе.
- Артроскопия – исследование суставной полости путем введения в нее специального датчика. Этот метод актуален в основном для детей. Поскольку полное окостенение надколенника происходит только к 7 годам, то рентгенологическое исследование в раннем возрасте может быть малоинформативным.
Как оказывать первую помощь при переломе
Правила оказания доврачебной помощи различны для открытых и закрытых переломов коленной чашечки. Однако в любом случае при подозрении на перелом нужно вызвать бригаду скорой помощи либо самостоятельно транспортировать пострадавшего в травмпункт после выполнения неотложных мероприятий.
Открытый
Порядок действий при открытом повреждении выглядит следующим образом:
- Постарайтесь обездвижить травмированную конечность. Уложите пациента на твердую ровную поверхность. Нога должна быть выпрямлена.
- Обработайте рану раствором пероксида водорода или хлоргексидина. Если антисептика нет, а мягкие ткани сильно загрязнены, то их разрешается промыть обычной чистой водой.
- Оцените интенсивность и характер кровопотери. Если кровь тёмно-красная и вытекает медленно, равномерно, это говорит о наличии капиллярно-венозного кровотечения. Чтобы его остановить, накладывают давящую стерильную ватно-марлевую повязку на раневую поверхность. Когда из раны вытекает пульсирующая алая струя крови, то поврежден артериальный ствол. В этом случае следует наложить жгут в верхней трети бедра и на бумаге указать время его наложения. Жгут разрешается держать не более 1,5 часа.
- При большой кровопотере давайте пострадавшему пить больше воды.
- Зафиксируйте ногу в разогнутом положении, примотав ее к шине бинтами.
- При интенсивных болях разрешается выпить анальгетический препарат – анальгин, дексалгин, баралгин. Если болезненность умеренная, то лучше обойтись без лекарств.
Закрытый
Оказывать помощь при закрытом переломе немного проще:
- Обеспечьте покой поврежденной ноге – уложите больного на ровную твердую поверхность.
- Наложите шину на выпрямленную конечность. Шина должна начинаться от тазобедренного и доходить до голеностопного сустава.
- Поместите на поврежденную область холод-пакет со льдом или холодной водой.
- При необходимости дайте пациенту анальгетик, чтобы избежать болевого шока.
Обратите внимание. Если вы транспортируете больного в травмпункт самостоятельно, садите его в машину только после наложения шины. Перевозить пострадавшего лучше в лежачем положении – это уменьшит риск смещения отломков и снизит кровоток в пораженной конечности.
Лечение перелома надколенника
Терапевтическая тактика зависит от формы повреждения и наличия осложнений. Обычно лечение проводится в стационаре, реже пациент наблюдается амбулаторно.

К какому врачу обратиться
Лечением переломов любой локализации занимается врач-травматолог или ортопед. Поэтому бригада скорой помощи, как правило, доставляет пострадавшего в травматологический стационар. Если же травма произошла вдали от крупных населенных пунктов, а врачей узких специальностей в районных больницах нет, то помощь сумеет оказать хирург. При осложненных открытых или закрытых переломах со смещением хирург организует транспортировку пациента в специализированное отделение.
При переломе надколенника лечение может быть консервативным, без операции, или хирургическим.
Консервативное
Консервативная терапия возможна при отсутствии смещения. В такой ситуации на прямую ногу от бедра до голеностопа накладывают гипсовую лонгету. Носить ее нужно 1-1,5 месяца. За этот срок несколько раз проводится контрольная рентгенография, чтобы посмотреть, как быстро заживает перелом. Чтобы ускорить заживление и улучшить кровообращение в пострадавшей зоне, назначают физиотерапевтические процедуры.
При наличии гемартроза предварительно проводится пункция суставной полости и удаление из нее крови, только после этого накладывают лонгету.
Хирургическое
При сложном переломе коленной чашечки со смещением или широким расхождением отломков обойтись без операции не удается. Сначала выполняется репозиция – обломки совмещаются в физиологическом положении. Затем части сесамовидной кости сшиваются лавсановыми нитями либо фиксируются металлическими конструкциями – болтами, спицами, скобами. Пар

