Физиология перелома
Данная монография о проблемах остеопороза вышла в свет в 2009 году. Пензенский профессор Виллорий Струков более полувека исследовал больных остеопорозом и изложил в работе свои взгляды на поистине мировую проблему потери человеком костной массы, перечислил методы лечения остеопороза, известные миру препараты. Эта работа была написана до того, как компания «Парафарм» выпустила препарат «Остеомед», который совместно разработали ученые — профессор В.И. Струков и физиолог В.Н. Трифонов.
Виллорий Иванович — постоянный участник и лектор всемирных конгрессов по костным заболеваниям. В своей врачебной практике он использовал различные способы лечения остеопороза и переломов, в том числе импортными препаратами — к примеру, американским «Цитракалом». Тем не менее, сегодня профессор Струков говорит о том, что «Остеомед» превзошел его ожидания, так как при его приеме скорость восстановления костной ткани гораздо выше импортных препаратов. А чем быстрее реабилитация человека, тем выше вероятность предотвратить повторный перелом.
С 2009 года Виллорий Иванович начал применять в своей врачебной практике «Остеомед». Результат — на сегодняшний день более чем у 10 тысяч его пациентов не наблюдались повторные переломы. Надо заметить, что такой заслуги нет ни у одного иностранного лекарственного препарата, предназначенного для лечения остеопороза.
«Актуальные проблемы остеопороза».
Монография
под редакцией
профессора, доктора медицинских наук,
зав. кафедрой педиатрии ГОУ ДПО
Пензенского института усовершенствования врачей
В.И. Струкова.
Авторский состав:
В. И. Струков,
М. Ю. Сергеева-Кондраченко,
О. В. Струкова-Джоунс,
Р. Т. Галеева, Л. Г. Радченко,
М. Н. Гербель, Е. Б. Шурыгина,
Л. Д. Романовская, Н. В. Еремина,
Н. А. Вирясова.
Рецензенты:
Л. М. Житникова, д.м.н., профессор кафедры семейной медицины
ММА им. И.М. Сеченова,
исполнительный директор Общероссийской Ассоциации
врачей общей практики.
В. А.Кельцев, д.м.н., профессор,
заведующий кафедрой факультетской педиатрии
ГОУ ВПО Самарского медицинского университета.
Типография «Ростра», 2009. с.342
Костная ткань представляет собой динамическую метаболически активную систему с сопряженными процессами резорбции и новообразования. В течение жизни костная ткань постоянно подвергается моделированию (росту, образованию вновь) в детском возрасте и ремоделированию (перестройке) во взрослом состоянии. Процесс обновления кости рассматривается в настоящее время с позиции теории интермедиарной организации скелета, ключевым понятием которой является «базисная мультиклеточная единица» — БМЕ — участок костной ткани, в котором при сотрудничестве различных типов клеток происходит сопряженный процесс роста и разрушения кости. В организме насчитывается примерно 10 млн таких единиц, состоящих из остеокластов, остеобластов, остеоцитов, макрофагов и моноцитов — предшественников остеокластов, клеток стромы — предшественников остеобластов Дамбахер М. А., Шахт Е., Франке Ю., Рунге Г. 2005 г.).
Скелет человека состоит на 20-25% из трабекулярной кости и на 75-80% из кортикальной (Рис.1). Кортикальная кость формирует диафизы трубчатых костей, имеет плотное строение, выполняет функцию опоры для мышечной ткани и служит для передачи мышечного сокращения. Трабекулярная кость состоит из костных пластинок толщиной 100-150 микрон, она формирует костные эпифизы и аксиальный скелет, ее основная функция состоит в обеспечении нормальной жизнедеятельности костного мозга и костной ткани.
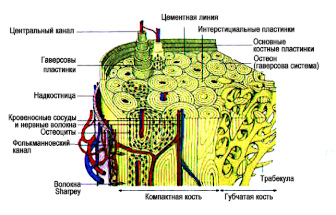
Рис.1. Схема строения длиной кости на продольном и поперечном срезе
Ежегодно 10-25% скелета взрослого человека подвергается ремоделированию, причем в трабекулярной кости процессы метаболизма происходят быстрее. Костный кругооборот происходит в базисных мультиклеточных единицах — БМЕ (Рис .2, 3) и протекает стадийно: активация — резорбция — переходный период — образование костной ткани — минерализация (Parfit A. M., Chir M. D., Rasmussen H. еt al., Коровина Н. А., Захарова И. Н., Марченкова Л. А; Рожинская Л. Я.).
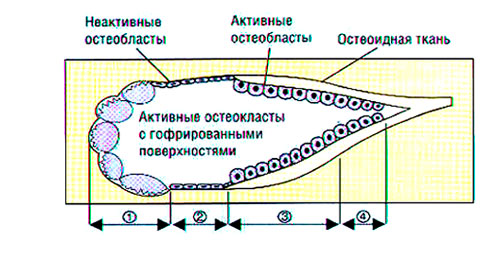
Рис. 2. Схема строения костной единицы ремоделирования (базисная мультиклеточная единица): 1.Остеобластная резорбция. 2.Фаза реверсии. 3.Формирования кости. 4. Минерализация остеоидной ткани
В фазу активации происходит пролиферация предшественников остеокластов в гемопоэтической ткани. Зрелые активированные остеокласты прикрепляются к поверхности резорбируемых участков и в течение 1-3 недель подвергают расплавлению неорганический матрикс, после чего органические элементы деградируют и фагоцитируются. Процесс резорбции происходит с обязательным поступлением в рассасываемый участок ионов водорода, углекислого газа и лизосомальных ферментов остеокластов. Углекислый газ, превращаясь в угольную кислоту, создает локальный ацидоз, способствующий разрушению солей кальция. В переходной фазе происходит созревание предшественников остеобластов, которые спустя 4-6 недель после начала резорбции откладывают в образованные полости костный матрикс со скоростью 2-3 мкм/день.
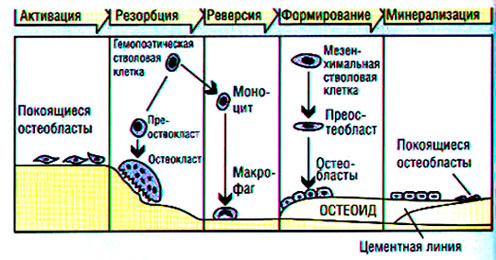
Рис.3. Цикл ремоделирования кости по Raisz L. G. (1988)
Главным составляющим органического матрикса является синтезируемый остеобластами фибриллярный белок коллаген, в значительной степени определяющий эластичность кости. В небольших количествах в органическом костном матриксе содержатся неколлагеновые белки — гликопротеины, сиалопротеины, альбумины, а также мукополисахариды, гликоген, органические кислоты, липиды.
После заполнения костных дефектов остеобласты превращаются в покоящиеся остеоциты, лежащие в костных лакунах, и формируют выстилающий слой, отделяющий костную поверхность от сосудов. В количественном отношении остеоциты преобладают, эти клетки принимают активное участие в постоянном обмене минеральных и органических компонентов между костным матриксом и тканевой жидкостью, фильтруемой из сосудов (Parfitt A. M.).
Образованный остеобластами коллаген подвергается минерализации, при этом часть кости формируют кристаллы гидроксиапатита, а другая представлена аморфным фосфатом кальция (АФК). Образовавшийся АФК становится источником ионов кальция и фосфора, поскольку аморфный кальций более растворим, чем гидроксиапатит. Механизм превращения АФК в гидроксиапатит является до конца не изученным. Возможно, при этом происходит растворение и гидратация ионов твердой поверхности АФК, передвижение образовавшихся гидратированных ионов и последующий рост кристаллов гидроксиаппатита (Parfitt A. M.).
Всего на долю кальция фосфата приходится в аморфной и кристаллической формах до 85% минеральной массы кости, кальция карбоната 10%, кальция фторида 0.3%, кальция хлорида 0.2%, магния фосфата — 1%, щелочных солей — 2%. Кроме того, в костной ткани присутствуют в незначительных количествах ионы цинка, кремния, алюминия, бария: бериллия, меди и других микроэлементов. Процесс минерализации костного матрикса занимает 5-10 дней. Полностью костеобразование длится около трех месяцев, а полный цикл обновления в каждом участке занимает 4-8 месяцев. (Huffer W. F., цитир. В. И. Струков, 2004 г.).
В основе остеопоротических изменений в костях важная роль принадлежит нарушениям в гормональной регуляции ремоделирования. В результате воздействия эндогенных и экзогенных факторов риска остеопороза происходят сложные нарушения в регулировании метаболизма костной ткани. Особенно значительные нарушения происходят в следующих гормонах:
- паратгормон (стимулятор резорбции);
- тироксин (стимулятор резорбции);
- эстрогены (ингибиторы резорбции);
- кальцитонин (ингибитор резорбции);
- гормон D (минерализация костей);
- медиаторы (цитокины, факторы роста).
Все эти соединения имеют огромное значение в метаболизме кальция. Са – особый минерал. В отличие от сотен тысяч органических соединений, которые организм может производить сам, источником минералов является внешняя среда. Все минералы важны для нормальной работы организма, однако кальций занимает среди них особое место. Его содержание в организме превышает содержание всех остальных минералов и составляет около 2% массы тела. Са участвует более чем в 300 жизненно важных реакциях организма. Соли кальция обеспечивают прочность костей. Без кальция невозможна работа сердца и сосудов, сокращение мышц, деятельность головного мозга и нервной системы и т.д. 99% кальция находится в костях, обеспечивая их прочность, и лишь 1% — в крови, клетках и других биологических жидкостях. Нарушения в кальциевом обмене являются одной из важной причиной нарушения ремоделирования костной ткани, что ведет к резкой активации остеокластов и преобладанию процессов разрушения кости над ее созиданием. Это обстоятельство ведет в конечном счете к изменению морфологии и качества кости, что является причиной её переломов, нередко от небольшой травмы.
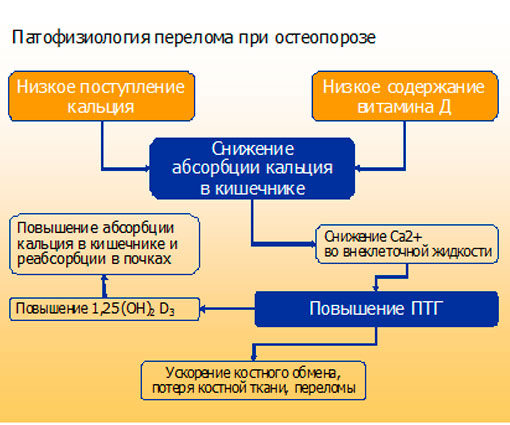
Основные патофизиологические механизмы переломов костей при остеопорозе представлены на рис. 4.

Рис.4. Патофизиологические механизмы развития переломов
Как видно, решающее значение в развитии остеопороза и переломов имеют низкое поступление кальция с пищей, гиповитаминоз D. Это обуславливает снижение абсорбции кальция в кишечнике, развитие гипокальциемии и, как следствие, повышенной продукции паратгормона (ПТГ). Последний обуславливает потерю костной ткани и их переломы.
- Актуальные проблемы остеопороза. Монография
- Актуальные проблемы остеопороза. Список сокращений
- Актуальные проблемы остеопороза. Монография В.И. Струкова. Введение
- Актуальные проблемы остеопороза. Часть I. Физиология костной ткани и патфизиология костных переломов. В. И. Струков
- Актуальные проблемы остеопороза. Часть II. Факторы риска остеопороза. В.И. Струков
- Актуальные проблемы остеопороза. Часть II. Факторы риска остеопороза. В.И. Струков
- Актуальные проблемы остеопороза. Часть III. Классификация остеопороза. Клинические варианты остеопороза, определение. В.И. Струков
- Актуальные проблемы остеопороза. Часть IV. Вторичный остеопороз
- Актуальные проблемы остеопороза. Часть V. Диагностика остеопороза
- Актуальные проблемы остеопороза. Часть VI. Остеопения и остеопороз у детей и подростков
- Актуальные проблемы остеопороза. Часть VII. Профилактика и лечение остеопороза
- Актуальные проблемы остеопороза. Заключение
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Переломы (fractura) – механическое повреждение костей с нарушением их целостности. Повторные переломы в этом же месте называются рефрактурой. Симптомами переломов служат боль, отек, кровоизлияния, крепитация, деформация и нарушение функции конечности. К осложнениям переломов относятся жировая эмболия, компартмент-синдром, повреждения нервов, инфекция. Диагноз основывается на клинических признаках и во многих случаях на данных рентгенографии. Лечение включает обезболивание, иммобилизацию, при необходимости хирургическое вмешательство.
В большинстве случаев перелом – результат однократного значительного силового воздействия на нормальную, в целом, кость. Патологические переломы – результат среднего или минимального силового воздействия на кость, ослабленную онкологическим или другим заболеванием. Стрессовые переломы (например, переломы плюсневых костей) возникают из-за постоянно повторяющегося внешнего воздействия на определенный участок костной ткани.
 [1], [2], [3]
[1], [2], [3]
Патофизиология перелома
При нормальном уровне Са и витамина D и здоровой костной ткани переломы заживают в течение недель или месяцев путем ремоделирования: новая ткань (костная мозоль) образуется в течение недель, кость приобретает новую форму с различной скоростью: в течение первых недель или месяцев. И, наконец, для полноценного ремоделирования кости необходимо постепенное восстановление нормальных движений смежных суставов. Однако ремоделирование может нарушиться, при внешнем силовом воздействии или преждевременно начатом движении в суставах возможен повторный перелом, обычно требующий повторной иммобилизации.
Тяжелые осложнения не характерны. Повреждения артерий возможны в некоторых случаях при закрытых надмыщелковых переломах плечевой кости и бедренной кости, но редки при других закрытых переломах. Возможно развитие компартмент-синдрома или повреждения нервов. Открытые переломы предрасполагают к инфицированию кости, трудно поддающемуся лечению. При переломах длинных трубчатых костей возможен выброс достаточного количества жира (и других компонентов костного мозга) и попадание жировых эмболов по венам в легкие с развитием респираторных осложнений. Внутрисуставные переломы сопровождаются повреждением суставного хряща. Неровности на суставной поверхности могут трансформироваться в рубцы с развитием остеоартрита и нарушением подвижности сустава.
Как проявляются переломы?
Боль обычно средней выраженности. В течение нескольких часов нарастает отек. Оба этих признака постепенно ослабевают после 12-48 ч. Усиление боли позднее этого периода времени дает основания думать о развитии компартмент-синдрома. Другими симптомами могут быть болезненность кости при пальпации, кровоподтеки, сниженная или патологическая подвижность, крепитация и деформация.
Пациента с признаками перелома обследуют на наличие ишемии, компартмент-синдрома, повреждения нервов. Если рядом с переломом есть рана мягких тканей, перелом считают открытым. Перелом диагностируют при помощи визуализирующих методов, начиная с прямой рентгенографии. Если линия перелома неочевидна, исследуют плотность кости, структуру трабекул и кортикальной пластинки на наличие мелких признаков перелома. Если при серьезных подозрениях на перелом на рентгенограмме его не видно, или для выбора лечения нужны дополнительные детали, выполняют МРТ или КГ. Некоторые эксперты рекомендуют исследовать и суставы дистальнее и проксимальнее перелома.
Рентгенологические проявления переломов можно точно описать пятью определениями:
- тип линии перелома;
- ее локализация;
- угол;
- смещение;
- открытый или закрытый переломы.
По локализации переломы подразделяют на переломы головки (возможно с вовлечением суставной поверхности), шейки и диафизарные переломы (проксимальной, средней и дистальной третей).
Классификация переломов
Принята рабочая классификация: переломов, которая включает в себя несколько позиций.
- По происхождению переломы делят на травматические, образующиеся при приложении силы, превышающей прочность кости; и патологические, возникающие при приложении незначительных нагрузок на дегенеративно измененную кость (при опухолях кости, остеомиелитах, кистозной дисплазии и др.).
- По состоянию кожных покровов они делятся на закрытые, когда кожа не повреждена или имеются ссадины кожи; и открытые, когда в области, перелома имеется рана.
- По уровню перелома различают: эпифизарные (внутрисуставные); метафизарные (в гумозной части); и диафизарные переломы.
- По линии перелома они делятся на поперечные (возникают при прямом ударе, поэтому их еще называют бамперными); косые (вследствие излома при одном из фиксированных концов конечности); спиральные (излом происходит при фиксированном конце сегмента, чаще стопы, с поворотом тела по оси); продольные (при падении с высоты до 3 м на выпрямленную конечность); «Т»-образные (при падении с большей высоты, когда происходит не только продольное расщепление кости, но и поперечный перелом); линейные (при переломах плоских костей, например, черепа, грудины); вдавленные (при переломах костей черепа с внедрением фрагмента в полость черепа); компрессионные (при переломах позвонков с клиновидной деформацией) и другие, в том числе «авторские» (Мальгеня; ЛеФора, Потта и т.д.);
- По виду смещения отломков. При правильной оси кости и расстоянии между костными отломками до 5 мм, перелом считается несмещенным (так как это идеальное растояние для сращения). При отсутствии этих условий может отмечаться четыре вида смещения (чаще они сочетаются): по длине, по ширине, под углом по оси (ротационные).
- По количеству. Переломы делятся на изолированные в области одного сегмента тела и множественные – в нескольких сегментах тела (например, бедро и голень, таз и позвоночник и др.). По отношению к одной кости, переломы могут быть: одиночные, двойные, тройные и множественные (они расцениваются как раздроблённый перелом).
- По осложнениям переломы делятся на не осложненные, протекающие в виде местного процесса, и осложнённые. К осложнениям переломов относятся: шок, кровопотеря (например, при переломе бедра или таза кровопотеря составляет 1-2 литра с формированием забрюшинной гематомы), открытые переломы, повреждения нервно-сосудистого ствола с разрывом или ущемлением в области костных отломков, множественные и сочетанные переломы, повреждения внутренних органов, комбинированные повреждения, переломовывих.
- У детей могут формироваться две специфичные формы переломов, развивающиеся вследствие неполного формирования и гибкости кости.
Поднадкостничные переломы (типа «зеленой веточки») без анатомического нарушения надкостницы – относятся к категории самых легких, так как срастаются за 2-3 недели.
Остеоэпифизиолизы – переломы с отрывом в ростковой зоне (чаще плечо и предплечье в области локтевого сустава) – наиболее тяжелые переломы, так как происходит асептическак некротизация головки кости и прекращается рост в ростковой зоне. Клиника и диагностика переломов
Патологические переломы, вызванные злокачественными опухолями, отличаются безболезненностью, при наличии всех остальных симптомов.
Для переломов, так же как и для других травм, свойственны основные симптомы: боль (но она очень резкая), усиливающаяся при попытке движения или нагрузки; что определяет развитие болевой контрактуры (нарушение функции конечности) и симптома приведения (пострадавший непроизвольно пытается ограничить движения, прижимая травмированный сегмент к туловищу или другой неповрежденной конечности); отек и кровоподтек (но выраженность их значительнее, чем при других закрытых травмах).
Для переломов характерны следующие специфические симптомы: порочное положение конечности, патологическая подвижность, костная крепитация при пальпации зоны перелома. Специально эти симптомы не вызывают из-за возможности развития осложнений, шока, агрессивной реакции пострадавшего. Но если они видимы на глаз или определяются осторожнейшей пальпацией, диагноз несомненный.
Только в сомнительных случаях могут применяться методы: тракции (осторожное растягивание травмированного сегмента) или компрессии (легкое сдавливание сегмента конечности по оси кости). Резкое усиление боли является признаком вероятного перелома. Для переломов позвоночника и таза характерен симптом прилипшей пятки (пострадавший не может оторвать ногу от постели). Для переломов ребер характерно отставание грудной клетки в акте дыхания, боль и затруднение при кашле.
Пострадавшие с явной клиникой переломов или в сомнительных случаях должны быть доставлены в приемные отделения стационаров или полностью оборудованные травмпункты (в последнее время травмпункты, расположенные в приспособленных помещениях и не имеющие возможности оказания неотложной помощи травматологическим больным на должном уровне, переведены на режим реабилитации пострадавших).
На госпитальном уровне травматологом в обязательном порядке должны быть, выполнены следующие мероприятия; обезболивание перелома, рентгенологическая диагностика и документирование, репозиция и лечебная иммобилизация.
 [4], [5], [6], [7], [8], [9]
[4], [5], [6], [7], [8], [9]
Некторые виды переломов
Стрессовый перелом
Небольшие переломы, возникающие в результате повторяющегося силового воздействия. Чаще всего их наблюдают в плюсневых костях (обычно у бегунов), реже в малоберцовой и большеберцовой костях. Симптомы включают постепенное развитие перемежающейся боли, интенсивность которой нарастает параллельно с нагрузкой и в конечном итоге становится постоянной. Иногда возможен отек. При осмотре обнаруживают локальную боль в кости. Выполняют рентгенографию, но в начале результат может быть ложноотрицательным. Многие такие переломы лечат предположительно, а рентгенографию повторяют через 1-2 нед, когда костная мозоль может стать видимой. Лечение включает покой, возвышенное положение конечности, анальгетики и в некоторых случаях иммобилизацию. МРТ или КТ показаны в редких случаях.
Эпифизеолизы
Костная ткань растет в длину за счет зон роста или ростковой пластинки (эпифиз), которая ограничена метафизом (проксимально) и эпифизом (дистально). Возраст, когда происходит закрытие зоны роста и прекращается рост кости, варьирует в зависимости от вида кости, но ростковая пластинка во всех костях исчезает с окончанием полового созревания.
Зона роста представляет самую слабую часть кости и при силовом воздействии обычно ломается в первую очередь. Переломы зоны роста классифицируют по системе Салтера-Харриса (Salter-Har-ris). Нарушение роста в будущем характерно для III, IV и V типов и не типично для I и II типов роста.
Тип I представляет собой полный отрыв ростковой пластинки от метафиза со смещением или без. Тип II встречается чаще всего, линия перелома ростковой пластинки переходит на метафиз кости с образование метафизарного шипа, иногда очень маленького. Тип III – внутрисуставной перелом эпифиза. Тип IV – сочетание внутрисуставного перелома эпифиза с переломом метафизарного отдела кости. Тип V встречается реже других типов, представляет собой компрессионный перелом ростковой пластины.
Перелом пластинки роста следует заподозрить у ребенка при локальной болезненности в этой зоне. Эти переломы клинически отличаются от ушибов с циркулярным характером боли. При переломах I и V типов рентгенограммы могут быть нормальными. В этом случае такие переломы иногда можно дифференцировать по механизму травмы {разрыв по направлению продольной оси кости или компрессия). При I и II типах обычно применяют закрытое лечение; III и IV типы часто нуждаются в ОРВФ. Пациенты с V типом эпифизеолиза должны находиться под наблюдением детского ортопеда, так как эти повреждения почти всегда приводят к нарушениям роста.
 [10], [11], [12], [13]
[10], [11], [12], [13]
Рентгенодиагностика переломов
При явных признаках перелома, и в сомнительных случаях, рентгенологическое, исследование должно быть проведено в обязательном порядке, так как рентгенограмма является юридическим документом, подтверждающим наличие перелома.
Для определения вида смещения костных отломков, рентгенография должна проводиться минимум в двух проекциях. В случаях переломов сегментов с мелкими костями (кисть, лучезапястный сустав, стопа и, голеностопный сустав, шейный отдел позвоночника) рентгенографию проводят в трех проекциях. Рентгенограммы при наличии перелома выдают на руки пострадавшему или хранят в архиве ЛПУ пожизненно.
Описание рентгенограмм проводят по определенной схеме:
- дата рентгенографии и номер рентгенограммы (для документирования динамики исследований, так как каждому пострадавшему обычно проводят 4-6 исследований, для контроля за стоянием отломков и процессом сращения перелома);
- указывается анатомический сегмент, отраженный на рентгенограмме, и количество проекций;
- при наличии перелома: указывается его локализация и вид – уровень, линия перелома, смещение костных отломков;
- дают рентгенологическое заключение о диагнозе;
- в ходе процесса сращения переломов дают оценку стояния костных отломков и состояния костной мозоли.
Лечение перелома
Немедленное лечение включает обезболивание и, при подозрении на нестабильность или перелом длинных костей, шинирование. При открытом переломе необходима стерильная повязка, профилактика столбняка и антибиотики широкого спектра действия (например, сочетание цефалоспоринов II поколения и аминогликозидов).
При ротационном и/или угловом смещении и деформации показана репозиция. Исключение составляют диафизарные переломы у детей, при которых ремоделирование постепенно корректирует некоторые виды угловых смещений, а сопоставление костных отломков конец-в-конец может стимулировать рост кости, который затем может стать избыточным.
Хирургическое лечение может заключаться в фиксации костных отломков металлоконструкциями [открытая репозиция и внутренняя фиксация (ОРВФ)]. ОРВФ показана при:
- внутрисуставных переломах со смещением (для точного сопоставления суставных поверхностей);
- при определенных переломах, когда необходима более надежная фиксация костных отломков;
- при неэффективности закрытой репозиции;
- если линия перелома проходит через опухоль (нормального заживления кости в этой зоне не будет).
Поскольку ОРВФ обеспечивает структурную стабилизацию сразу после выполнения, чем облегчает раннюю мобилизацию пациента, метод показан в клинических случаях, когда длительная иммобилизация, необходимая для образования костной мозоли и ремоделирования, нежелательна (например, перелом шейки бедра). Хирургическое лечение необходимо при подозрении на повреждение крупных сосудов (с целью их восстановления), при открытых переломах (для промывания, санации и предупреждения инфекции) или после безуспешной попытки закрытой репозиции (для открытой репозиции и, в некоторых случаях, внутренней фиксации).
Независимо от того, требует перелом репозиции и/или операции или нет, обычно его иммобилизируют с захватом проксимально и дистально расположенных от него суставов. Обычно гипсовая повязка остается в течение недель или месяцев, но можно использовать и шины, особенно при переломах заживающих быстрее при ранней мобилизации. Лечение в домашних условиях включает такие поддерживающие меры, как покой, холод, давящую повязку и возвышенное положение конечности.
Пациенту разъясняют необходимость немедленно обратиться за помощью при появлении признаков компартмент-синдрома.
Реабилитационная терапия
Восстановительное лечение переломов (реабилитацию), после проведенной репозиции и иммобилизации может проводить и хирург. Оно должно начинаться как можно раньше. При качественной репозиции, основное направление реабилитационных мероприятий включает: накопление солей кальция в зоне перелома (назначение препаратов кальция, а также средств, стимулирующих его усвоение: метандростенолон и метилурацил; локально можно использовать электрофорез хлористого кальция); и улучшение в этой зоне микроциркуляции применением микроволновой терапии или магнитотерапии. При наличии сопутствующих заболеваний Сосудов конечностей в обязательном порядке должно проводиться их комплексное лечение, так как травма сама по себе вызывает их обострение, а снижение кровотока приводит к замедлению сращения перелома.
После снятия иммобилизации должна проводиться разработка суставов и восстановление трофики мышц. Это проводится методом пассивной и активной лечебной физкультуры, массажем, разработкой движений в суставе «через боль и слезы». Значительно облегчается разработка в теплой воде с солью (1 ст. ложка на стакан воды). Эффективны ванны с различными солями, лучше морскими, гидромассаж от кончиков пальцев к центру, применение грязей; лучше раповых с йодом, серой или радоном, магнитотерапии. При отсутствии металлических конструкций можно использовать микроволновую терапию и электрофорез с йодистым калием, лидазой или ронидазой. При контрактурах можно использовать фонофорез препаратов гиалуронидазы, но с большой осторожностью, так как прслеультразвукадругие методы физиотерапии противопоказаны в течение полугода. Только полное восстановление функции конечности является показанием для закрытия больничного листа. При развитии осложнений или неэффективности реабилитационных мероприятий пострадавшего оформляют на инвалидность.
Источник
