Фиксация перелома костей голени
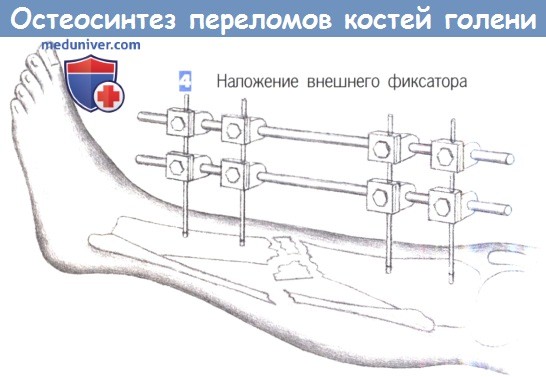
Этапы и техника остеосинтеза при переломах костей голени
а) Показания для остеосинтеза переломов костей голени:
– Относительные показания: переломы со значительным повреждением мягких тканей, открытые переломы I и III типов, оскольчатые переломы, инфицирование места перелома и инфекция несращенного перелома с тяжелым сопутствующим вовлечением сустава (возможно применение внешнего навесного фиксатора).
– Альтернативные операции: внутренняя фиксация.
б) Предоперационная подготовка. Предоперационное обследование: оцените двигательную функцию, чувствительность и кровоснабжение конечности.
в) Специфические риски, информированное согласие пациента:
– Ослабление/потребность в коррекции выравнивания
– Инфекция раневого канала от винта (5-10% случаев)
– Изменение способа лечения
г) Обезболивание. Местное, региональное или общее обезболивание.
д) Положение пациента. Лежа на спине, возможно использование электроннооптического усилителя изображения.
е) Оперативный доступ. Передний для наложения одностороннего фиксатора.
ж) Этапы операции:
– Репозиция
– Установка винтов Шанца
– Направление сверления
– Наложение внешнего фиксатора
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Начните сборку с самых удаленных от перелома винтов.
– Предупреждение: избегайте мальротации.
– Фиксируйте винты Шанца в противоположном кортикальном слое.
– В длинных костях должны быть созданы четыре точки надежной кортикальной фиксации с каждой стороны перелома (то есть, по крайней мере, два винта должны быть вкручены в каждый главный фрагмент, и, по крайней мере, три – в бедренную кость).
– Стабильность можно увеличить созданием тяги на винтах Шанца и путем сборки двухъярусной стержневой системы в продольной оси.
– При многоуровневых переломах возможно применение конструкции, перекидывающейся через сустав.
– В области перелома возможно применение техники фиксации кости.
и) Меры при специфических осложнениях. Инфекция раневого канала от винта: удалите винт Шанца, выполните кюретаж просверленного отверстия, введите новый винт в другом месте.
к) Послеоперационный уход после остеосинтеза переломов костей голени:
– Медицинский уход: ежедневная проверка выходных отверстий винтов и положения оси, возможен рентгенологический контроль.
– Активизация: сразу же, без перенесения веса на поврежденную конечность.
– Период нетрудоспособности: зависит от общей ситуации.
л) Этапы и техника остеосинтеза переломов костей голени:
1. Репозиция
2. Установка винтов Шанца
3. Направление сверления
4. Наложение внешнего фиксатора
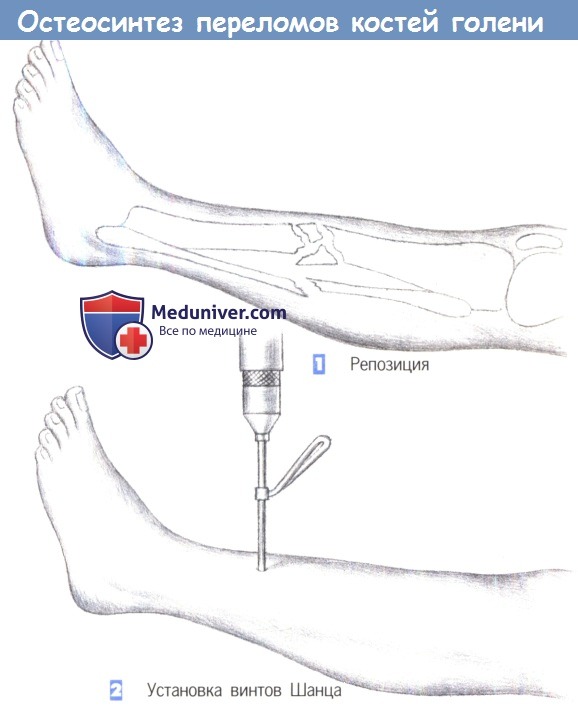
1. Репозиция. Применение внешней фиксации показано в случаях обширного повреждения мягких тканей, при оскольчатых переломах или переломах с дефектами кости, а также при инфицировании несращенного перелома. Цель операции заключается во введении не менее двух винтов Шанца или стержней Штейнманна в каждый (главный) фрагмент.
Стержни Штейнманна используются для рамочных фиксаторов. В данном случае односторонняя фиксация иммобилизацией достигается введением двух винтов Шанца в каждом фрагменте.
2. Установка винтов Шанца. Винты Шанца вводятся под рентгенологическим контролем. Отверстие для винта предварительно просверливается через маленький разрез кожи, сверлами различных размеров (3,2 мм, 3,6 мм, 4,5 мм). Для достижения лучшей стабильности оказалось эффективным вкручивать винты Шанца под углом около 15° друг к другу.
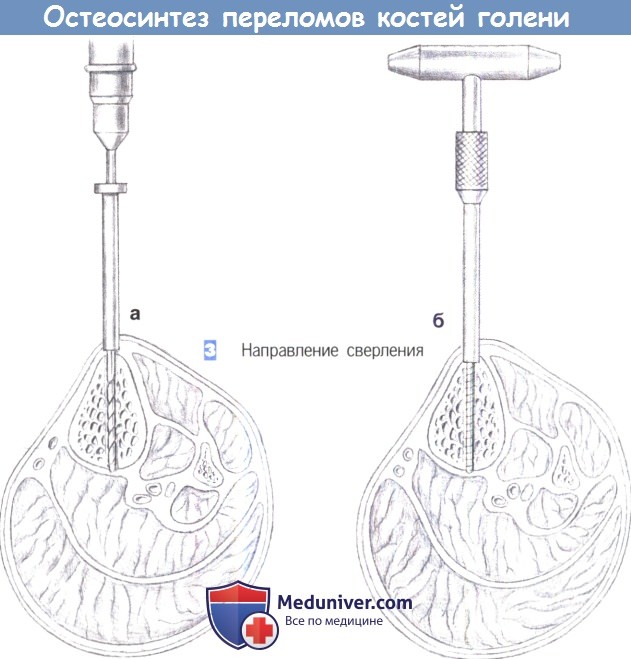
3. Направление сверления. Сверление начинается на переднем крае большеберцовой кости и примерно на этом же уровне достигается противоположный кортикальный слой (а). После предварительного сверления винт Шанца вкручивается вручную с использованием стандартной техники (б). Проходить сквозь мягкие ткани следует только с одной стороны.

4. Наложение внешнего фиксатора. После вкручивания последнего винта может быть наложен фиксатор. Необходимо соблюдать осторожность для предотвращения смещения большеберцовой кости. При наличии обширного раздробления следует избегать как компрессии, так и дистракции.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
– Также рекомендуем “Этапы и техника операции при переломе медиальной лодыжки”
Оглавление темы “Техника операций при травме”:
- Техника репозиции шейки бедра динамическим бедренным винтом
- Этапы и техника остеосинтеза диафиза бедра штифтом
- Этапы и техника протезирования головки бедренной кости
- Этапы и техника остеосинтеза диафиза бедра пластиной
- Этапы и техника операции при переломе надколенника
- Этапы и техника остеосинтеза большеберцовой кости штифтом
- Этапы и техника остеосинтеза при переломах костей голени
- Этапы и техника операции при переломе медиальной лодыжки
- Этапы и техника операции при переломе латеральной лодыжки
- Этапы и техника операции при разрыве малоберцовой связки
- Этапы и техника операции при разрыве ахиллова сухожилия
Источник
Переломы костей голени составляют 10% от общего числа переломов. Течение, методы и сроки лечения зависят от уровня и объема повреждения и отличаются при переломах костей голени различной локализации.
Голень – часть скелета между бедром и стопой, состоящая из двух трубчатых костей (большеберцовой и малоберцовой). Основную нагрузку несет на себе более крупная большеберцовая кость. Мыщелки (выступы в верхней части большеберцовой кости) соединяются с бедренной костью, образуя нижнюю суставную поверхность коленного сустава. Своей нижней частью большеберцовая кость сочленяется с таранной костью, образуя голеностопный сустав.
Малоберцовая кость располагается с наружной стороны, увеличивает стабильность и прочность голени. Обе кости голени соединяются между собой (вверху – при помощи общего сочленения, в средней части – посредством межкостной мембраны, внизу – при помощи связок). На нижних концах обеих костей голени имеются выступы (лодыжки), которые с двух сторон охватывают голеностопный сустав и придают ему поперечную стабильность.
Переломы мыщелков
Обычно возникают при падении с высоты. У молодых пациентов чаще бывают расщепленными, у пожилых – вдавленными. Выделяют переломы внутреннего и наружного мыщелков.
Пациент предъявляет жалобы на боли и отек в области повреждения. Коленный сустав увеличен в объеме в результате гемартроза (скопления крови). Перелом наружного мыщелка сопровождается поворотом голени кнаружи, перелом внутреннего мыщелка – отклонением голени кнутри. Движения в суставе резко болезненны, ограничены. Опора на ногу невозможна или затруднена. Для подтверждения выполняется рентгенография, МРТ коленного сустава.
Лечение:
Перелом большеберцовой кости обезболивают, при необходимости проводят пункцию сустава. При переломе мыщелков без смещения накладывают гипсовую повязку на 1 месяц. По окончании иммобилизации назначают физиолечение и лечебную физкультуру. Полную нагрузку разрешают через 2 месяца с момента травмы.
При переломах мыщелков со смещением выполняют репозицию и накладывают гипсовую лонгету на 6-7 недель. При невозможности удовлетворительного сопоставления отломков проводят скелетное вытяжение сроком до 2 месяцев. Полную нагрузку разрешают через 3 месяца с момента травмы. Возможно оперативное лечение с использованием винтов, пластин и аппарата Илизарова.
Диафизарные переломы
Перелом диафиза большеберцовой кости является результатом прямой или непрямой травмы. Если межкостная мембрана остается неповрежденной, смещения отломков по длине не возникает. Возможно угловое смещение и смещение по ширине.
Пациента беспокоит боль и отек в области повреждения. Голень деформирована. Опора на ногу невозможна. Для подтверждения делают рентгенографию в двух проекциях.
Выполняют обезболивание места перелома. При смещении отломков проводят репозицию с последующим наложением гипсовой лонгеты сроком на 2 месяца. При интерпозиции мягких тканей (вклинивании тканей между отломками) необходима операция.
Перелом диафиза малоберцовой кости развивается вследствие прямого удара по голени снаружи. Травма сопровождается болью в месте перелома и незначительным отеком. Пациент сохраняет возможность опираться на ногу. В отличие от ушиба голени, при переломе малоберцовой кости появляется болезненность при боковом сжатии голени вдали от места повреждения. Для подтверждения выполняют рентгенографию. Больному накладывают гипсовую лонгету на 3-4 недели.
Диафизарный перелом обеих костей голени возникает при ударе по голени («бамперный перелом» при дорожном происшествии) или непрямой травме (скручивание, сгибание). Прямая травма обычно становится причиной многооскольчатых переломов костей голени. При сгибании образуется треугольный осколок на внутренней стороне искривления, а при скручивании возникают винтообразные переломы костей голени.
Пациент жалуется на резкую боль в области повреждения. Голень отечна, синюшна, деформирована. Наблюдается отклонение стопы кнаружи. Определяется крепитация и патологическая подвижность отломков. Опора на поврежденную ногу невозможна. Для подтверждения выполняют рентгенографию в двух проекциях.
При переломах костей голени без смещения, возможности отрепонировать отломки и удержать их в правильном положении проводят скелетное вытяжение в течение 4 недель. Затем накладывают гипсовую лонгету сроком на 3-4 месяца. При невозможности сопоставить и удержать отломки, интерпозиции мягких тканей, а также для сокращения сроков лечения и ранней активизации больного врачи-травматологи применяют оперативное лечение. Используются винты, блокируемые стержни, винты и аппараты наружной фиксации.

КТ коленного сустава и голени. Оскольчатый перелом большеберцовой кости в верхней трети диафиза (красная стрелка), перелом головки малоберцовой кости (синяя стрелка), перелом латерального мыщелка большеберцовой кости (зеленая стрелка).
Переломы лодыжек
Составляют примерно 60% от общего числа переломов костей голени. Появляются в результате прямой (удар по лодыжке) и непрямой (форсированный поворот, подворачивание стопы кнутри или кнаружи) травмы. Возможны:
- изолированные переломы внутренней и наружной лодыжки;
- двухлодыжечные переломы (переломы обеих лодыжек);
- двухлодыжечные переломы в сочетании с переломом переднего или заднего края большеберцовой кости (переломы Потта-Десто, другое название – «трехлодыжечные переломы»).
Любые переломы лодыжек могут сопровождаться разрывом связок, смещением отломков и подвывихом стопы (переломовывихи), однако, чаще такие повреждения наблюдаются при двух- и трехлодыжечных переломах. Для перелома наружной лодыжки характерен подвывих стопы кнутри, для перелома внутренней лодыжки – подвывих стопы кнаружи.
Голеностопный сустав отечен, резко болезненен. Опора на ногу затруднена, при переломовывихах невозможна. При переломовывихах наблюдается отклонение стопы в соответствующую сторону, при переломах Потта-Десто – сгибание стопы в подошвенную сторону. Для подтверждения диагноза выполняют рентгенографию в двух, иногда – в трех проекциях.
Лечение
Анестезия перелома, репозиция, наложение гипсовой лонгеты. При переломе одной лодыжки без смещения срок иммобилизации составляет 4 недели, при двухлодыжечных переломах (в том числе – с подвывихом стопы) – 8 недель, при переломах Потта-Десто и разрывах межберцового синдесмоза – 12 недель. Операция показана при невозможности сопоставления костных фрагментов и интерпозиции мягких тканей.
Источник
Ключевский В.В., Соловьёв И.Н., Литвинов И.И., Тимушев А.А.
Открытые переломы костей голени являются серьезной проблемой отечественной травматологии.Нет единого мнения о методиках остеосинтеза этих переломов. Одни авторы предлагают лечение только аппаратами внешней фиксации, другие – последовательный остеосинтез. Мы проанализировали первичный и отсроченный внутренний остеосинтез открытых переломов голени, а также лечение этих повреждений аппаратами внешней фиксации.
Введение. Открытые переломы костей голени составляют 5,2-7,8% от всех переломов костей. Они относятся к наиболее тяжёлому виду повреждений из-за высокого риска инфекционных осложнений, замедленной консолидации и несращения. В отечественной и зарубежной литературе последних десяти лет нет единого мнения по поводу лечения пострадавших с открытыми переломами костей голени. Многие рекомендуют после первичной хирургической обработки лечить перелом аппаратом внешней фиксации. Однако за последние 50 лет широкое использование в травматологических клиниках нашей страны данного метода не решило проблему оказания эффективной помощи пострадавшим с открытыми переломами голени. Остеомиелиты при таких травмах имеют место у 19% больных, ложные суставы у 40%, у 6% лечение заканчивается ампутацией (Иванов П.А., Файн А.М., Такиев А.Т., 2005).
За последние годы современные отечественные и зарубежные конструкции для внутреннего остеосинтеза стали доступны большинству травматологических клиник. В связи с этим стал шире использоваться внутренний остеосинтез при открытых переломах костей голени.
Материалы и методы исследования. Материалом исследования послужили 180 клинических наблюдений больных с открытыми переломами голени, лечившихся в ГБУЗ КБ СМП им. Н.В. Соловьева (клиника травматологии, ортопедии и военно-полевой хирургии Ярославской государственной медицинской академии) в период с 2007 по 2011 г.
Среди 180 больных мужчин было 112 (62,22%), женщин – 68 (37,77%). Открытые переломы голени наиболее часто встречаются у людей работоспособного возраста – 132 из 180 (73,33%).
Из 180переломов 62 были первично открытые (34,44%), 118 – вторично открытые (65,55%). У 11 они были огнестрельные. По классификации Gustilo-Anderson 44 перелома (24,44%) расценили как I тип, 51 (28,33%) – II тип, 45 (25%) – IIIA тип, 32 (17,77%) – IIIB тип, 8 (4,4%) – IIIC тип.
Следует отметить частоту автодорожной травмы – 120 пострадавших (66,66%). Бытовую травму получили 42 (23,33%) больных (падение с высоты – 31), на производстве – 13 (9,29%), уличную – 5 (2,77%). У 65 больных из 180 (36,11%) имели место множественные и сочетанные повреждения.
Первичная хирургическая обработка открытого перелома голени была выполнена в срок до 6 часов с момента травмы у 132 пациентов (73,33%), от 7 до 24 часов – у 33 (18,33%), более 24 часов – у 15 (8,33%). Причиной отсроченного и позднего выполнения операции было тяжелое состояние больных с множественными и сочетанными травмами.
Оценка результатов производилась по 100-балльной шкале Neer-Grantham-Shelton. Исход оценивался по 4-балльной системе: отличный результат имел место при сумме баллов 85-100; удовлетворительный – 70-84; неудовлетворительный – 55-69; крайне плохой – менее 55.
Первичный внутренний остеосинтез был выполнен 74 больным из 180 (41,11%). Из них у 9 (11,32%) были первично открытые и 65 (88,68%) – вторично открытые. Всем во время первичной хирургической обработки раны осуществлена внутренняя фиксация, у 62 (83,78%) – внутрикостный остеосинтез, у 12 (16,21%) – накостный. У 67 (90,38%) послеоперационные раны зажили без осложнений, у 7 наблюдался поверхностный краевой некроз. Нагноения раны не было ни у одного. Они лечились в стационаре от 13 до 35 дней. Отдаленные результаты изучены у 62в срок от 5 месяцев до 4 лет. Позднее глубокое нагноение и остеомиелит возникли у двух пациентов в сроки от 3 до 5 месяцев, что потребовало удаления внутренних фиксаторов, лечения в аппарате внешней фиксации, повторных санаций, длительной реабилитации. Повторный перелом случился у троих больных. Двоим выполнен реостеосинтез блокируемым стержнем, и одному – блокированной пластиной. У четверых в процессе лечения произошла миграция металлоконструкций. У всех выполнен реостеосинтез. Замедленная консолидация имела место у пятерых – выполнено удаление металлоконструкций и последующий реостеосинтез. Инвалидность 2 группы в течение года после травмы была у семерых – 9,45%; 3 группы – у двоих – 4,7%. Отличный исход зафиксирован у 49 больных (80%), удовлетворительный – у 11 (15,56%), неудовлетворительный – у 2(4,44%), крайне плохой – у 2 (4,44%).
Первичная и окончательная лечебная иммобилизация открытых переломов голени аппаратами внешней фиксации применена у 37 больных. Первично открытых переломов было 22, вторично открытых – 15. По Gustilo-Anderson II тип повреждений имел место быть у 6 больных, IIIA тип – у 13 пациентов, IIIB тип – у 12, IIIC тип – у 6. Первичная лечебная иммобилизация осуществлялась с помощью КДА МКЦ у 22,по Илизарову – у 11, демпферированным скелетным вытяжением – у четверых. В 12 наблюдениях из 37 операция первичной хирургической обработки выполнена неполноценно под местной анестезией хирургами районных больниц, что потребовало в срок от 3 до 30 суток выполнить им повторную хирургическую обработку. У остальных 25 больных в сроки от 3 до 18 суток так же выполняли повторную хирургическую обработку с перемонтажем аппарата внешней фиксации. У семерых возник остеомиелит. Остеосинтез аппаратом внешней фиксации после первичной лечебной иммобилизации демпферированным скелетным вытяжением осуществлен в четырех наблюдениях в сроки от 8 до 30 суток. У 29 больных (73,68%) послеоперационные раны зажили без осложнений, у восьмерых – проводились аутодермопластики дефектов кожного покрова. Стационарное лечение продолжилось от 25 до 281 дней. Отдаленные результаты изучены у 31 из 37 пациентов в сроки от 3 до 6 лет: ампутация голени выполнена у троих, несращение было у одного, ему выполнили реостеосинтез блокированным гвоздем. Инвалидами стали 12 пациентов: 1 группа – у трёх; 2 группа – у 9. В шести наблюдении отдаленный результат расценен как отличный (19,35%), в 9 – удовлетворительный (29,03%), в 7 – неудовлетворительный (22,58%), в 9 – крайне плохой (29,03%).
Отсроченный внутренний остеосинтез был применен у 69 пострадавших (38,33%), у 5 из которых имел место I тип повреждения, у 19 – II тип, у 23 – IIIА тип, у 20 – IIIB тип, 2 – IIIC тип. Первичная хирургическая обработка выполнена в МУЗ КБ СМП им. Соловьева у 47 больных, в других учреждениях – у 22; в первые 6 часов – в 54 наблюдениях (76,12%), с 7 до 12 часов – в 8 (13,43%), с 13 до 24 часов – в 4 (5,97%), сутки спустя – в трех (4,48%). Первичная лечебная иммобилизация была осуществлена посредством скелетного вытяжения в 18 наблюдениях, аппаратов внешней фиксации – в 39, гипсовой лонгеты – в 12. У 51 больного (73,91%) данной группы произведен отсроченный внутрикостный остеосинтез, у 18 (26,08%) – отсроченный накостный остеосинтез. У всех послеоперационные раны зажили без осложнений. Отдаленные результаты изучены у 55 в сроки от 8 месяцев до 6 лет. Несращение было у двоих. Позднее нагноение раны и остеомиелит – у пятерых при переломах IIIВ типа, внутренняя конструкция удалена, лечение продолжено в аппарате внешней фиксации. У одного больного через 3 месяца выполнен остеосинтез блокированным стержнем. Повторный перелом случился у пятерых, во всех случаях выполнен успешный реостеосинтез пластинами. Инвалидность 2 группы имели шесть больных (9,96%), 3 группы – двое (3,99%). 47 больных (88,68%)закончили лечение без инвалидности. В данной группе отличные результаты лечения определены у 78% пациентов, удовлетворительные – у 12%, неудовлетворительные – у 10%.
Причиной глубоких нагноений и остеомиелитов была несвоевременность оказания специализированной помощи пострадавшему, нерадикальность первичной хирургической обработки раны открытого перелома, нестабильная фиксация отломков.
Отличный результат достигнут у 78% больных, которым выполнен отсроченный внутренний остеосинтез, у 80% – первичный и только у 19% среди тех, кто лечился аппаратом внешней фиксации; неудовлетворительный соответственно – у 10%, 2% и 23%; крайне плохой – у 0%, 4% и 29%.
Заключение. Анализ нашего материала показывает, что при открытых переломах костей голени можно получить отличные и хорошие результаты лечения при оказании этим больным корректного хирургического пособия на этапах квалифицированной и специализированной помощи. Сюда входят правильная транспортная иммобилизация переломов, полноценная терапия шока, выполнение ранней и отсроченной хирургической обработки (в зависимости от состояния больного и необходимости осуществления в первую очередь операций по жизненным показаниям), завершаемая у большинства первичным или отсроченным внутренним остеосинтезом.
Для возможного осуществления этого на этапе квалифицированной помощи необходимо, чтобы районные хирурги сообщали травматологу санитарной авиации о каждом больном с открытым переломом. Тогда будет принято правильное решение или транспортировать пострадавшего на этап специализированной помощи, или оказать помощь в районной больнице бригадой специалистов-травматологов. Лучшим средством первичной лечебной иммобилизации открытых переломов костей голени является аппарат внешней фиксации. Остеосинтез открытых переломов голени аппаратом внешней фиксации целесообразно использовать при лечении гнойных осложнений этих переломов.
Выводы:
- На этапах квалифицированной и специализированной помощи при открытых переломах голени должна быть выполнена операция первичной хирургической обработки открытого перелома. Недопустимо подменять ее туалетом.
- Для первичной лечебной иммобилизации открытых переломов голени на этапах квалифицированной и специализированной помощи целесообразно использовать аппараты внешней фиксации.
- При изолированных нетяжелых переломах (1-2 тип по Gustilo-Andersоn) оправдан первичный остеосинтез стержнями прямоугольно-поперечного сечения, блокируемыми стержнями и накостными конструкциями. На современном уровне состояния отечественной травматологии нецелесообразно использовать аппараты внешней фиксации для окончательной лечебной иммобилизации открытых переломов голени, но этот метод внешней фиксации незаменим при лечении тяжелых гнойных осложнений.
- При первично открытых переломах (3 тип по Gustilo-Andersоn) и стабильном состоянии больного показана двухэтапная фиксация перелома – первичная стабилизация отломков стержневым аппаратом внешней фиксации с последующей его заменой после заживления раны накостным или внутрикостным остеосинтезом. При нестабильном тяжелом состоянии больного выполняются операции по жизненным показаниям, терапия шока, туалет раны с фиксацией перелома аппаратом внешней фиксации. В последующем, как можно раньше, производится операция первичной хирургической обработки раны с продолжением первичной лечебной иммобилизации аппаратом внешней фиксации. После заживления раны осуществляется внутренний остеосинтез.
Источник
