Дифференциальный диагноз перелома плеча
При воспалении послеоперационной раны и для профилактики послеоперационных воспалительных процессов применяются антибактериальные препараты.
С этой целью применяются цефазолин или гентамицин при аллергии на b-лактамы или ванкомицин при выявлении/высоком риске наличия метициллин-резистентного золотистого стафилококка. Согласно рекомендациям Scottish Intercollegiate Guidelines и др. антибиотикопрофилактика при данном виде операций настоятельно рекомендована [3,4,5]. Изменение перечня антибиотиков для периоперационной профилактики должно проводиться с учетом микробиологического мониторинга в стационаре.
НПВС в целях обезболивания назначается перорально [6].
Таблица 1. Лекарственные средства, применяемые при переломах плеча (за исключением анестезиологического сопровождения)
№ | Препарат, формы выпуска | Дозирование | Длительность применения | Уровень доказательности |
| Местноанестезирующие препараты: | ||||
| 1 | Прокаин | 0,25%,0,5%, 1%, 2%. Не более 1 грамма. | 1 раз при поступлении пациента в стационар или при обращении в амбулаторно-поликлиническую службу | |
| Антибиотики | ||||
| 1 | Цефазолин | 1 г. в/в | 1 раз за 30-60 минут до разреза кожных покровов; при хирургических операциях продолжительностью 2 часа и более – дополнительно 0,5-1 г во время операции и по 0,5-1 г каждые 6-8 часов в течение суток после операции. | IA |
| 2 | Гентамицин | 3 мг/кг в/в | 1 раз за 30-60 минут до разреза кожных покровов. Менее 300 мг в/в болюсно 3-5 мин Более 300 мг – в/в инфузия в 100 мл физ. раствора в течение 20-30 мин | IA |
| 3 | Ванкомицин | 1 г. в/в | 1 раз за 2 часа до разреза кожных покровов. Вводится не более 10 мг/мин; продолжительность инфузии должна быть не менее 60 мин. | IA |
| Опиоидные анальгетики | ||||
| 4 | Трамадол раствор для инъекций 100мг/2мл по 2 мл в ампулах 50 мг в капсулах, таблетках | Разовая доза для в/в введения составляет 50-100 мг. При необходимости дальнейшие инъекции возможны через 30-60 мин, до максимально возможной суточной дозы (400мг). При пероральном применении дозирование как и при в/в. | 1-3 сут. | IA |
| 5 | Тримеперидинраствор для инъекций 1% в ампулах по 1 мл | Вводят в/в, в/м, п/к 1 мл 1% раствора, при необходимости можно повторить через 12-24ч. Дозировка для детей: 0.1 – 0.5 мг/кг массы тела | 1-3 сут. | IC |
| Нестероидные противоспалительные средства | ||||
| 6 | Кетопрофен раствор для инъекций 100 мг/2мл в ампулах по 2 мл 150мг пролонгированный в капсулах 100мг в таб. и капс. | суточная доза при в/в составляет 200-300 мг (не должна превышать 300 мг), далее пероральное применение пролонгированные капсулы 150мг 1 р/д, капс. таб. 100 мг 2 р/д | Длительность лечения при в/в не должна превышать 48 часов. Длительность общего применения не должна превышать 5-7 дней | IIaB |
| 7 | Кеторолак Раствор для инъекций для внутримышечного и внутривенного введения 30 мг/мл Таблетки 10 мг | В/м введение взрослым рекомендуемая начальная доза составляет 10 мг, с последующим повторением доз до 30 мг каждые 6 часов до максимальной суточной дозы 90 мг/день. | В/м и в/в применение не должно превышать 2 дней. При пероральном применении не должна превышать 5 дней. | IIaB |
| 8 | Парацетамол 500мг таблетки | По 500-1000мг 3-4 раза в день | 3-5 дней | IIaB |
| Витамины | ||||
| 9 | Тиамин раствор для инъекций для внутримышечного и внутривенного введения 1 мл | Вводят в/в, в/м, п/к 1 мл раствора | 1-10 дней | |
| 10 | Пиридоксин раствор для инъекций для внутримышечного и внутривенного введения 1 мл | Вводят в/в, в/м, п/к 1 мл раствора | 1-10 дней | |
| 11 | Никотиновая кислота раствор для инъекций для внутримышечного и внутривенного введения 1 мл | Вводят в/в, в/м, п/к 1 мл раствора | 1-10 дней | |
| Ингибитор холинэстеразы | ||||
| 12 | Неостигмина метилсульфат раствор для инъекций для внутримышечного и внутривенного введения 1 мл | Вводят в/в, в/м, п/к 1 мл раствора | 1-10 дней | |
Медикаментозное лечение, оказываемое на амбулаторном уровне
Перечень основных лекарственных средств:
Антибиотики:
1. Цефазолин
2. Гентамицин
Нестероидные противовоспалительные средства:
3. Кетопрофен
4. Парацетамол
Перечень дополнительных лекарственных средств:
Витамины группы В
1. Тиамин
2. Пиридоксин
3. Никотиновая кислота
1. Неостигмина метилсульфат
Медикаментозное лечение, оказываемое на стационарном уровне:
Перечень основных лекарственных средств:
Антибиотики:
1. Цефазолин
2. Гентамицин
3. Ванкомицин
4. Трамадол
5. Тримеперидин
Нестероидные противовоспалительные средства:
6. Кетопрофен
7. Кеторолак
8. Парацетамол
Перечень дополнительных лекарственных средств:
Ирригационные растворы для разведения медикаментов
1. Натрия хлорид
2. Декстроза
1. Тиамин
2. Пиридоксин
3. Никотиновая кислота
1. Неостигмина метилсульфат
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи:
Опиоидные анальгетики:
1. Трамадол
2. Тримеперидин
Нестероидные противовоспалительные средства:
1. Кетопрофен
Другие виды лечения:
Другие виды лечения, оказываемые на амбулаторном уровне:
• новокаиновые блокады;
• закрытая ручная одномоментная репозиция при переломах со смещением;
• наложение иммобилизационных средств (шины, мягкие повязки, гипсовой лонгеты, циркулярной гипсовой повязки, брейс, ортез) в ранние сроки, срок иммобилизации 1-12 недель. Необходим постоянный контроль за шиной или повязкой для профилактики ишемии дистального отдела конечности и пролежня [8].
Другие виды лечения, оказываемые на стационарном уровне:
• новокаиновые блокады;
• наложение скелетного вытяжения;
• закрытая ручная одномоментная репозиция при переломах со смещением;
• наложение иммобилизационных средств (шины, мягкие повязки, гипсовой лонгеты, циркулярной гипсовой повязки, брейс, ортез) в ранние сроки, срок иммобилизации 1-12 недель. Необходим постоянный контроль за шиной или повязкой для профилактики ишемии дистального отдела конечности и пролежня [8].
Другие виды лечения, оказываемые на этапе скорой неотложной помощи:
• наложение иммобилизационных средств (шины, мягкие повязки, гипсовой лонгеты, циркулярной гипсовой повязки, брейс, ортез) в ранние сроки, срок иммобилизации 1-12 недель. Необходим постоянный контроль за шиной или повязкой для профилактики ишемии дистального отдела конечности и пролежня [8].
Хирургическое вмешательство
Хирургическое вмешательство, оказываемое в амбулаторных условиях:
В амбулаторных условиях оперативные вмешательства на плече не проводятся.
Хирургическое вмешательство, оказываемое в стационарных условиях
При переломах верхнего конца плечевой кости
применяются такие виды операции [9]:
1. Закрытая репозиция костных отломков плечевой кости с внутренней фиксацией (для остеосинтеза используются стержни и пластины различных модификаций с винтами);
2. Открытая репозиция костных отломков плечевой кости с внутренней фиксацией (для остеосинтеза используются стержни и пластины различных модификаций с винтами);
3. Применение внешнего фиксирующего устройства на плечевую кость (для остеосинтеза применяются аппараты внешней фиксации);
4. Другие восстановительные и пластические манипуляции на плечевой кости.
5. Внутренняя фиксация плечевой кости без вправления перелома
При переломах тела [диафиза] плечевой кости:
1. Закрытая репозиция костных отломков плечевой кости с внутренней фиксацией (для остеосинтеза используются стержни и пластины различных модификаций с винтами);
2. Открытая репозиция костных отломков плечевой кости с внутренней фиксацией (для остеосинтеза используются стержни и пластины различных модификаций с винтами);
3. Применение внешнего фиксирующего устройства на плечевую кость (для остеосинтеза применяются аппараты внешней фиксации);
4. Внутренняя фиксация плечевой кости без вправления перелома.
При переломах нижнего конца плечевой кости:
1. Закрытая репозиция костных отломков плечевой кости с внутренней фиксацией (для остеосинтеза используются спицы, винты, пластины различных модификаций с винтами);
2. Открытая репозиция костных отломков плечевой кости с внутренней фиксацией (для остеосинтеза используются спицы, винты, пластины различных модификаций с винтами);
3. Применение внешнего фиксирующего устройства на плечевую кость (для остеосинтеза применяются аппараты внешней фиксации);
4. Другие восстановительные и пластические манипуляции на плечевой кости.
5. Внутренняя фиксация плечевой кости без вправления перелома.
Перелом других частей плеча:
1. Закрытая репозиция костных отломков плечевой кости с внутренней фиксацией (для остеосинтеза используются спицы, винты, пластины различных модификаций с винтами);
2. Открытая репозиция костных отломков плечевой кости с внутренней фиксацией (для остеосинтеза используются спицы, винты, пластины различных модификаций с винтами);
3. Применение внешнего фиксирующего устройства на плечевую кость (для остеосинтеза применяются аппараты внешней фиксации);
4. Другие восстановительные и пластические манипуляции на плечевой кости.
5. Внутренняя фиксация плечевой кости без вправления перелома.
Профилактические мероприятия:
Профилактика травматизма
• соблюдение правил техники безопасности в быту и на производстве
• соблюдение правил дорожного движения,
• соблюдение мер по профилактике уличного травматизма (ныряние на мелководье, прыжки с высоты, переход с балкона на балкон и прочие).
• создание безопасной среды на улице, в быту и на производстве (гололедица, установление дорожных знаков и.т.д.).
• проведение информационно-разъяснительной работы среди населения о мерах профилактики травматизма.
Мероприятия по ранней медицинской реабилитации:
• локальная криотерапия (курс лечения составляет 5-10 процедур);
• ультрафиолетовое облучение (курс лечения составляет 5-10 процедур);
• магнитотерапия (курс лечения составляет 5-10 процедур);
• УВЧ-терапия (курс лечения составляет 5-10 процедур);
• лазеротерапия (курс лечения составляет 5-10 процедур);
• механотерапия;
• в целях предупреждения атрофии мышц и улучшения регионарной гемодинамики поврежденной конечности, применяют:
– изометрическое напряжение мышц плеча и предплечья, интенсивность напряжений увеличивают постепенно, длительность 5-7 секунд, количество повторений 8-10 за одно занятие;
– активные многократные сгибания и разгибания пальцев кистей, а так же упражнения тренирующие периферическое кровообращение (опускание с последующим приданием возвышенного положения поврежденной конечности);
– упражнения на расслабление предусматривают сознательное снижение тонуса различных мышечных групп. Для лучшего расслабления мышц конечности больному придается положение, при котором точки прикрепления напряженных мышц сближены. Для обучения больного активному расслаблению используются маховые движения, приемы встряхивания, сочетание упражнений с удлиненным выдохом;
– упражнения для свободных от иммобилизации суставов оперированной конечности которые способствуют улучшению кровообращения, активизации репаративных процессов в зоне повреждения;
– упражнения для здоровой симметричной конечности, для улучшения трофики оперированной конечности;
– облегченные движения в суставах оперированной конечности выполняют с самопомощью, с помощью инструктора ЛФК.
Рекомендации:
• Контрольные рентгенологические снимки проводятся на 4, 8 и 12 неделе после травмы.
• Проведение иммобилизации сроком 1-12 недель.
Диспансеризации не подлежат.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
1. Устранение смещения отломков на контрольных рентгенограммах;
2. Восстановление двигательной функции конечности на 4-10 неделе после операции:
1) Индекс Бартела – выше 85 баллов;
2) MRC- scale – от 3 баллов;
3) Индекс Карновского – 80 баллов;
4) Гониометрия – менее 80% от нормы.
Источник
РЕЗУЛЬТАТЫ
ИССЛЕДОВАНИЯ
1. ОАК
(от 31.03.03): Hb 131 г/л, er
4.01×1012 /л, Le 4.4×109 / л (П 2, С 64, Л 29, М 3, Э 2), СОЭ 10 мм/ч.
2. ОАМ
(от 31.03.03): цвет соломенно желтый, реакция кислая, плотность 1012 г/л, белок
и сахар отсутствуют, лейкоциты 1-2 в п/з.
3. Группа
крови (от 31.03.03): группа А, Rh+.
4. Сахар
крови (от 31.03.03): 7.1 ммоль/л.
5. Рентгенография
ДИФФЕРЕНЦИАЛЬНЫЙ
ДИАГНОЗ
1. Дифференциальный диагноз с
вывихом костей предплечья:
Признаки | Закрытый чрезмыщелковый перелом | Вывих костей предплечья |
Механизм травмы | Чаще непрямой | Чаще непрямой |
Положение конечности | Положение вынужденное: предплечье | Положение вынужденное: предплечье |
Клиника | Сочетание крепитации и патологической | Пружинистое сопротивление, |
Характеристика анатомических | Треугольник Гюнтера ассиметричен, | Треугольник Гюнтера ассиметричен, |
Степень сохранения активных и | Активные движения сохранены но | Активные движения отсутствуют, |
Данные рентгенографии | Наличие линии перелома в области | Нарушение конгруэнтности |
2. Дифференциальный диагноз с
переломом локтевого отростка:
Признаки | Закрытый чрезмыщелковый перелом | Перелом локтевого отростка |
Механизм травмы | Чаще непрямой | Чаще в результате прямого механизма |
Положение конечности | Положение вынужденное: предплечье | Положение вынужденное: рука |
Клиника | Сочетание крепитации и патологической | Сочетание крепитации и патологической |
Характеристика анатомических | Треугольник Гюнтера ассиметричен, | Треугольник Гюнтера ассиметричен, |
Степень сохранения активных и | Активные движения сохранены но | Пассивные движения сохранены но |
Данные рентгенографии | Наличие линии перелома в области | Линия перелома, проходящая |
3. Дифференциальный диагноз с
ушибом области локтевого сустава:
Источник
Рентгенограмма, КТ, МРТ при переломе головки и шейки плечевой кости
а) Терминология:
1. Синонимы:
• Перелом хирургической шейки, перелом проксимальной трети плечевой кости
2. Определения:
• Перелом проксимальной трети плечевой кости
о Обычно включает хирургическую шейку (метафизарный перелом)
о Также изолированный перелом большого бугорка
• Головка плечевой кости (внутрикапсулярный перелом):
о Перелом анатомической шейки
о Суставной перелом по типу трещины (трещина головки)
о Также вдавленный перелом Хилла-Сакса после вывиха
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Линия косого и поперечного перелома сразу ниже бугорков:
– Может быть смещение или отклонение
• Локализация:
о Хирургический перелом шейки плечевой кости:
– Кроме того, может иметь место перелом большого бугорка, малого бугорка или суставной поверхности
о Головка плечевой кости:
– Перелом анатомической шейки с переломами 4-х частей
о Малый бугорок
о Большой бугорок:
– Может быть изолированный перелом, особенно, у пожилых после вывиха плеча
• Размер:
о Отличается от перелома без смещения до тяжелого раздробления и смещения отломков
• Морфология:
о Переломы описаны с учетом отдельных отломков и степени смещения и отклонения
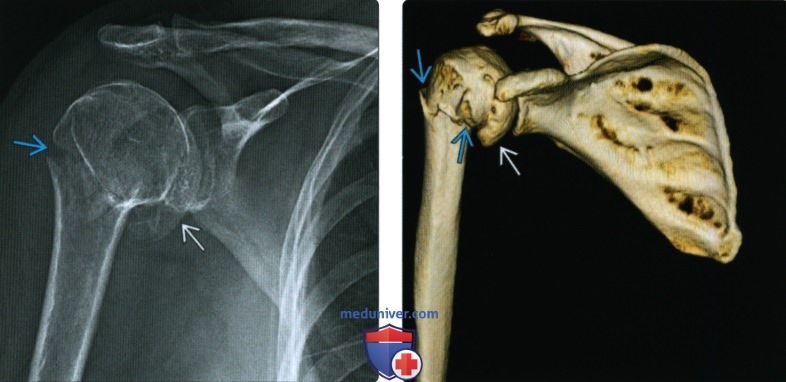
(Слева) На передне-задней рентгенограмме определяется перелом хирургической шейки плеча и переломы, включающие большой бугорок и малый бугорок. Переломы бугорков изолируют суставной отломок, что приводит к повышению риска а васкулярного некроза.
(Справа) На осевой КТ у этого же пациента визуализируются смещенные костные отломки в результате перелома головки плечевой кости и малого и большого бугорка. Поскольку произошло как смещение >1 см, так и отклонение >45° при всех трех видах переломов, это перелом из четырех сегментов.
2. Рентгенография:
• Передне-задняя, аксиллярная и лопаточная Y-проекции:
о Часто требуются все три проекции для правильной классификации перелома
о Оценивают смещение и отклонение
• Рентгеноконтрастная линия перелома проходит через хирургическую шейку/головку плечевой кости или бугорок:
о Линию бывает сложно заметить вследствие нарушения остеогенеза, ожирения, наложения отломков или при отсутствии смещения
о Вдавленные переломы могут быть приняты за линии склероза о Бывает сложно отличить отломок оскольчатого перелома хирургической шейки от перелома бугорка
• Липогемартроз на прямой рентгенограмме
3. КТ при переломе головки и шейки плечевой кости:
• КТ кости:
о Помогает при определении степени смещения/или отклонения отломков:
– Полезна при выявлении сопутствующего вывиха плечевого сустава
– Можно увидеть ассоциированный перелом суставной впадины
о Более чувствительная при переломах без смещения
о Можно увидеть липогематроз
о Помогает при планировании операции
4. МРТ при переломе головки и шейки плечевой кости:
• T2BИ FS:
о Оценивают разрыв сухожилий или связок ротаторной манжеты
о Полезна для выявления переломов большого бугорка без смещения
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Передне-задняя, лопаточная Y- и аксиллярная проекции плечевого сустава
• Рекомендация по протоколу:
о КТ для лучшей характеристики расположения перелома

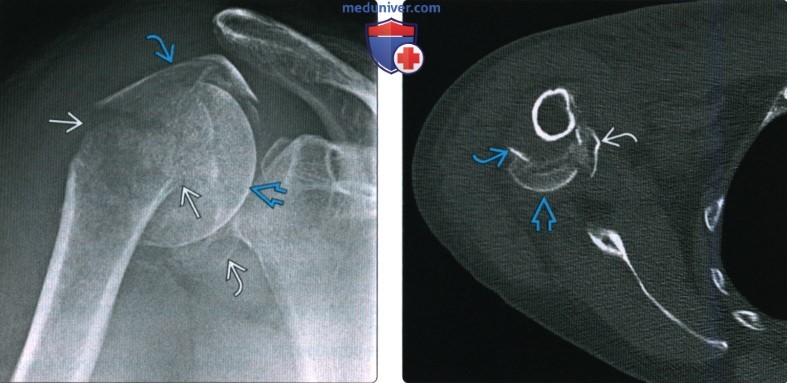
(Слева) На передне-задней рентгенограмме определяется перелом хирургической шейки. Сложно сказать, является ли медиальный край головки плечевой кости отдельным отломком перелома или остеофитом.
(Справа) На 3D КГ с реконструкцией у этого же пациента определяется перелом хирургической шейки и подтверждается, что медиальный край является большим остеофитом.
в) Дифференциальная диагностика перелома головки и шейки плечевой кости:
1. Вывих плечевого сустава:
• Потеря сочленения головки плечевой кости с суставной впадиной:
о Может сочетаться с переломом головки/шейки плечевой кости
о У более взрослых пациентов может выявляться перелом большого бугорка
• Менее выраженный отек мягких тканей
2. Краевой перелом суставной впадины:
• Обычно после вывиха плеча
3. Незамкнутая ростковая пластинка:
• Может имитировать перелом у пациента с незрелым скелетом
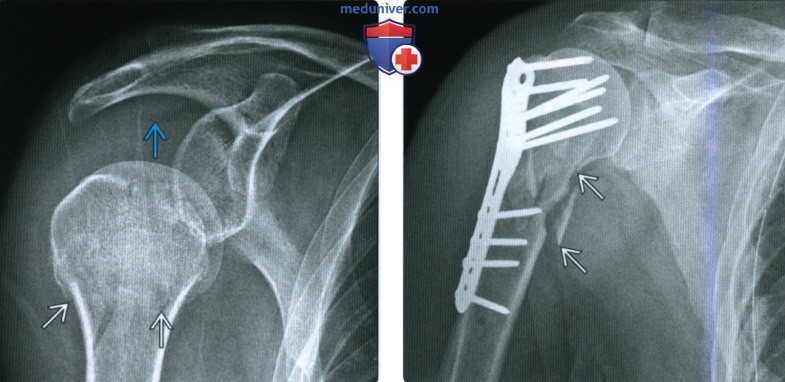
(Слева) На передне-задней рентгенограмме определяется перелом плечевой кости Ниера из одного сегмента. Имеется липогемартроз, указывающий на внутрисуставное поражение, и сниженный мышечный тонус, вызывающий легкий нижний подвывих.
(Справа) На передне-задней рентгенограмме можно видеть сопоставление, а также и закрывающую пластину и фиксацию шурупами при оскольчатом переломе хирургической шейки. Оперативная фиксация предупреждает неправильное срастание, которое часто приводит к хронической боли и слабости.
г) Патология:
1. Общая характеристика:
• Этиология:
о Падение на вытянутую руку в положении максимального отведения плечевого сустава
• Сопутствующая патология:
о Травма подмышечного нерва: наиболее часто повреждаемый нерв:
– Реже: подлопаточный нерв, кожно-мышечный нерв, плечевое сплетение
о Травма подмышечных сосудов
о Зажатое между костными отломками сухожилие длинной головки двуглавой мышцы:
– Мешает репозиции перелома
о Остеонекроз головки плечевой кости:
– Особенно, переломы анатомической шейки
2. Стадирование, градации и классификация перелома головки и шейки плечевой кости:
• Классификация Ниера:
о Четыре основных отломка: головка, диафиз, большой и малый бугорки
о Классифицируется не по числу линий перелома, а по количеству основных смещенных/отклоненных отломков
о Перелом одной части: ни один отломок не смещен >1 см или не отклонен под углом >45°:
– Отломки расположены близко друг к другу, удерживаются вместе мягкими тканями
– Также называется «перелом проксимальной трети плечевой кости с минимальным смещением»
о Перелом двух сегментов: один отломок смещен >1 см или отклонен под углом > 45°
о Перелом трех сегментов: два отломка смещены >1 см или отклонены под углом >45°
о Перелом четырех сегментов: три отломка смещены >1 см или отклонены под углом >45° относительно других:
– Классический перелом четырех сегментов: перелом/вывих
– Вальгусно-вдавленный перелом четырех сегментов: перелом головки плечевой кости с ротацией кверху
• Классификация АО
о Унифокальный (простой перелом) внутрисуставной:
– А1: большой бугорок
– А2: хирургическая шейка (метафизарный); вдавленный
– А3: хирургическая шейка; невдавленный
о В: Биофокальный (большой бугорок и метафизарный) внесосудистый:
– В1: с вдавлением метафиза
– В2: с без вдавления метафиза
– В3: с вывихом плечевого сустав
о С: Суставной (анатомическая шейка):
– С1: легкое смещение
– С2: вдавление и значительное смещение
– С3: Вывих отломка головки плечевой кости
• Также следует обратить внимание на поражение суставной поверхности
о Вдавленный перелом головки плечевой кости:
– Градация: процент пораженной суставной поверхности
о Перелом головки плечевой кости с раскалыванием:
• 80% переломов шейки плечевой кости без смещения (один сегмент)
3. Макроскопические и хирургические особенности:
• Костные отломки смещаются в местах прикрепления сухожилий:
о Диафиз плечевой кости смещен малой грудной мышцей в медиальном направлении
о Большой бугорок смещен кверху от надостной мышцы, кзади от подостной мышцы
д) Клинические особенности:
1. Проявления перелома головки и шейки плечевой кости:
• Типичные признаки/симптомы:
о Боль, припухлость
о Припухлость может увеличиваться в течение нескольких дней
• Другие признаки/симптомы:
о Деформация в случае смещения отломков
2. Демография:
• Возраст:
о Взрослые пациенты:
– Нарушения остеогенеза
– Перелом хирургической шейки обычно оскольчатый
о Молодые пациенты:
– Высокоэнергетическая травма
– Различный тип перелома:
Может быть перелом только бугорка или головки плечевой кости
• Пол:
о Пожилые: М<Ж:
– Остеопороз
• Эпидемиология:
о 2-3% переломов верхней конечности
о 1% всех переломов
3. Течение и прогноз:
• Переломы без смещения могут срастаться при консервативном лечении:
о Небольшое отклонения может легко переноситься в связи с компенсацией объема движений в плечевом суставе
о Для срастания необходим контакт костей
• При переломах со значительным смещением или ротацией отломков может потребоваться хирургическое лечение
• При снижении мышечного тонуса возможен нижний псевдоподвывих
4. Лечение:
• Возможности, риски, осложнения:
о Остеонекроз: после переломов со смещением или перелома анатомической шейки:
– Сниженный риск у пожилых или при медиальном выступании метафиза <8 мм или смещении > 2 мм
о Остеоартрит при внутрисуставном переломе
о Гетеротопное образование кости
о Травматический разрыв ротаторной манжеты
• Срочная операция при сдавливании нервно-сосудистого пучка
• Перелом с минимальным смещением:
о Постепенная иммобилизация и физиотерапия
о Пожилые и сидячие пациенты: смещение >1 см в некоторых случаях можно лечить как переломы без смещения, поскольку имеется контакт костных отломков
• Перелом хирургической шейки из двух сегментов:
о Первоначально, пытаются вправить закрытым способом
о Операция, если невозможно вправить при переднем отклонении на <45° или, если смещение вызвано зажатым сухожилием двуглавой мышцы
• Перелом большого бугорка из двух сегментов:
о Операция при смещении кпереди >5 мм или при смещении кзади >10 мм
• Перелом большого бугорка из двух сегментов:
о Закрытое вправление, если отломок не блокирует внутреннюю ротацию
• Переломы из трех или четырех сегментов:
о Обычно оперативное вправление и фиксация
е) Диагностическая памятка:
1. Следует учесть:
• Повреждение подмышечных сосудов
• Повреждение плечевого сплетения или подмышечного нерва
• Сопутствующую травму, перелом грудной стенки, повреждения шеи, головы
2. Советы по интерпретации изображений:
• Для полной оценки переломов проксимальной трети плечевой кости необходимы передне-задняя, подмышечная или лопаточная Y-проекции:
о Необходимо исключить наличие перекрывающихся отломков и вдавления
о При первичном изучении рентгенограмм могут быть ошибочно диагностированы переломы бугорков
• КТ может быть полезна при характеристике сложных переломов проксимальной трети плечевой кости:
о Переломы бугристости обычно хорошо видны при КТ
о Ротацию фрагментов хорошо видно при КТ
ж) Список использованной литературы:
1. Sandstrom СК et al: Acute shoulder trauma: what the surgeon wants to know. Radiographics. 35(2):475-492, 2015
2. Maier D et al: Proximal humeral fracture treatment in adults. J Bone Joint Surg Am. 96(3):251-61, 2014
3. Mutch J et al: A new morphological classification for greater tuberosity fractures of the proximal humerus: validation and clinical implications. Bone Joint J. 96-B(5):646-51,2014
4. Ramappa AJ et al: Using computed tomography to assess proximal humerus fractures. Am J Orthop (Belle Mead NJ). 43(3):E43-7, 2014
5. Cuny C et al: AST classification of proximal humeral fractures: introduction and interobserver reliability assessment. Eur J Orthop Surg Traumatol. 23(1):35-40, 2013
– Также рекомендуем “Признаки плечевого сустава игрока в бейсбол малой лиги”
Редактор: Искандер Милевски. Дата публикации: 26.9.2020
Источник
