Диф диагностика перелома костей предплечья

Следует проводить с:
1. Изолированный прелом лучевой кости: механизм повреждения – прямой, характерны боль, припухлость при пальпации, возможна гематома в области повреждения, при осмотре области перелома возможна деформация вследствие смещения отломков, искривление оси предплечья отсутствует. При пальпации лучевой кости определяется локальная болезненность. Характерно для перелома диафиза лучевой кости отсутствие активных пронационных и супинационных движений предплечья. Пассивные ротационные движение предплечья резко болезненны. Для подтверждения диагноза необходима рентгенограмма предплечья в двух проекциях с захватом локтевого и лучезапястного суставов.
2. Изолированный прелом локтевой кости: механизм повреждения – прямой, характерны боль, припухлость при пальпации, возможна гематома в области повреждения, при осмотре области перелома возможна деформация вследствие смещения отломков, искривление оси предплечья отсутствует. При пальпации локтевой кости определяется локальная болезненность, нарушение непрерывности ребра локтевой кости. Активных пронационные и супинационные движения предплечья, сгибание и разгибание в локтевом суставе возможны в небольшом объёме. Для подтверждения диагноза необходима рентгенограмма предплечья в двух проекциях с захватом локтевого и лучезапястного суставов.
3. Перелом локтевой кости с вывихом головки лучевой кости (перелом Монтеджиа): механизм травмы прямой или косвенный – при падении на землю с опорой на руку, отражение удара палкой поднятым вверх и согнутым под углом 90° предплечьем. При осмотре отмечается характерная для данной травмы деформация конечности: со стороны локтевой кости имеется западение, на лучевой — выбухание. Предплечье укорочено. При пальпации, определяются нарушение непрерывности локтевой кости и уступообразное смещение ее отломков, а также вывихнутая головка лучевой кости. В местах деформации пальпация вызывает локальную болезненность и усиление ее при надавливании. Активные движения невозможны. При пассивном сгибании ощущаются боль и пружинящее сопротивление. Неврологическое обследование позволяет своевременно установить повреждение лучевого, нерва или его ветвей. Рентгенография предплечья в двух проекциях с обязательным захватом лучевого и локтевого суставов уточняет характер повреждения и степень смещения отломков.
4Перелом лучевой кости с вывихом головки локтевой кости (перелом Галеации):механизм травмы косвенный – при падении на землю с опорой на руку, или прямой при ударах по предплечью. При осмотре определяется характерная для данного вида травмы деформация предплечья в нижней трети и в области лучезапястного сустава. На тыльной поверхности предплечья с лучевой стороны имеется западение, а на ладонной — выпячивание, обусловленные угловым смещением отломков лучевой кости. На тыльно- или -ладонно-локтевой поверхности лучезапястного сустава наблюдается выбухание при соответствующем западении с ладонной или тыльной стороны этой области, обусловленное смещением головки локтевой кости. Пальпация выявляет болезненность в области травмы, искривление оси лучевой кости. При ощупывании легко определяется плотное костное выпячивание на. локтевой стороне лучезапястного сустава —.головка локтевой костив. Нагрузка по оси предплечья болезненна. При надавливании на область головки локтевой кости она легко вправляется и повторно смещается при прекращении давления или движениях предплечья. Рентгенография предплечья с лучезапястным и локтевым суставами в двух проекциях уточняет диагноз и характер смещения отломков.
5. Перелом обоих костей предплечьяклинические симптомы перелома костей предплечья такие же, как и при диафизарных переломах других локализаций. К ним относятся сомнительные симптомы: боль, припухлость или отек, признаки воздействия внешнего насилия на поврежденный сегмент, нарушение функции, как самого предплечья, так и всей руки; и достоверные: анатомическое укорочение предплечья, деформация его под углом, крепитация отломков и патологическая подвижность в месте перелома. При переломах костей диафиза предплечья в нижней трети оба фрагмента пронируются, но степень этой пронации различна, т.к. на центральный фрагмент действует довольно сильная мышца pronator teres и максимально пронирует отломок, а периферический пронируется слабым квадратным пронатором .
Клинический диагноз:
Основной:Закрытый оскольчатый перелом дистального метаэпифиза лучевой кости со смещением под углом, по ширине.
Осложнения основного – отсутствуют;
Сопутствующая патология – отсутствует.
ЛЕЧЕНИЕ.
При лечении переломов лучевой кости, наиболее важным является восстановление анатомию и архитектуру лучевой кости.
Основным методом лечения переломов костей предплечья в дистальном отделе является закрытая ручная репозиция костных отломков под местной анестезией и гипсовая иммобилизация, однако, при консервативном лечении нередко наблюдается вторичное смещение отломков, отрицательно влияющее на функцию поврежденного сегмента. Статистика результатов консервативного лечения переломов костей предплечья в дистальном отделе показывает, что 23,8-42% случаев возникает вторичное смешение отломков в гипсовой повязки.
РАЗГИБАТЕЛЬНЫЙ ПЕРЕЛОМ (Коллеса) возникает при падении с упором на разогнутую кисть, в 70—80% случаев сочетается с отрывом шиловидного отростка локтевой кости (рис. 68). Признаки: штыкообразная деформация с выпиранием дистального конца лучевой кости кпереди, отек, локальная болезненность при пальпации и нагрузке по оси. Активные движения в лучезапястном суставе невозможны, почти полностью выключается функция пальцев. Характерным признаком перелома лучевой кости в типичном месте является изменение направления линии, соединяющей оба шиловидных отростка (рис. 69). Диагноз подтверждается рентгенологически.
Лечение.Предплечье и кисть фиксируют по ладонной поверхности транспортной шиной. Больного направляют в травмпункт.
При переломах без смещения отломков кисть и предплечье иммобилизуют гипсовой лонгетой на А—5 нед. Реабилитация — 1—2 нед. Трудоспособность восстанавливается через 1— 1’/2 Мес. При переломах со смещением отломков под местным обезболиванием производят репозицию. Больной лежит на столе, пострадавшая рука, отведенная и согнутая в локтевом суставе, находится на приставном столике. Помощники осу-
ществляют тягу по оси предплечья (за I и II—III пальцы, противотяга — за плечо). При постепенно нарастающей тяге кисть перегибают через край стола и отводят ее в локтевую сторону. Травматолог пальпаторно проверяет стояние отломков и направление линии между шиловидными отростками. Не нарушая тяги, накладывают гипсовую лонгету по тыльной поверхности от головок пястных костей до локтевого сустава с обязательным захватом предплечья на Ъ/< Окружности (рис. 70).
После контрольной рентгенографии снимают мягкий бинт и дополнительно накладывают гипсовую шину, фиксирующую локтевой сустав. Последний освобождают через 3 нед. Общий срок иммобилизации — 6—8 нед. Контрольную рентгенографию для исключения рецидива смещения производят через 7—10 дней после репозиции. Реабилитация — 2— 4 нед. Сроки нетрудоспособности — 1’/2— 2 мес.
В первые дни нужно следить за состоянием пальцев. Излишнее сдавление гипсовой повязкой может вызвать увеличение отека и неврит периферических нервов.
При явлениях нарушения кровообращения мягкий бинт разрезают и края лонгеты слегка отгибают. Активные движения пальцами больному разрешают со 2-го дня.
СГИБАТЕЛЬНЫЙ ПЕРЕЛОМ (Смита) является результатом падения с упором на согнутую кисть. Смещение дистального отломка вместе с кистью происходит в ладонную и лучевую стороны, реже — в ладонную и локтевую. При репозиции кисти придают положение легкого разгибания и локтевого отведения. Срок иммобилизации — 6— 8 нед. Реабилитация — 2—4 нед. Трудоспособность восстанавливается через Г/2—2 мес. Движения пальцами разрешают со 2-го дня после перелома. После исчезновения отека и болевых ощущений больные должны начинать активные движения в локтевом суставе, включая пронацию и супинацию (под контролем методиста ЛФК).
Ошибки при лечении переломов дистального метаэпифиза костей предплечья являются следующими:
1. Недостаточная диагностика вида перелома в том числе и рентгенологическая.
2. Не правильный выбор метода лечения в зависимости от характера и давности перелома.
3. Не адекватное ведение больного после лечения.
Классификация АО подразделяет переломы лучевой кости в дистальной трети на три группы (А,В,С) с наиболее простой к наиболее сложной формы, каждая группа подразделяется на три подгруппы.
А-группа
А-1 А-2 А-3
В-группа
В-1 В-2 В-3
С-группа
С-1 С-2 С-3
Оперативное лечение проводится всем больным с оскольчатыми и внутрисуставными переломами. нестабильные внутрисуставные переломы (оскольчатые и переломы Бартона В2,3), переломы, неподдающиеся закрытой репозиции и срастающаяся со смещением переломы. А также при отсутствии абсолютных противопоказаний к операции со стороны соматического и местного статуса. Целью оперативного лечения является восстановление смещенных отломков лучевой кости и одновременно предупреждение развития осложнений.
Выбор оперативного лечения завесит от характера перелома и степени смещения отломков Чрескостный остеосинтез аппаратом Илизарова или стержневым аппаратом проводится больным, со следующим характером перелома:
– Переломы, неподдающиеся закрытой репозиции.
– Срастающаяся со смещением переломы.
– Повреждение по классификации АО: А3, С1, 2, 3.
Чрескостным остеосинтезом удается:
1. устранить и предупредить компрессию дистального отдела лучевой кости, за счёт постоянной тяги.
2. исключить возможность вторичное смешение отломков, за счет правильного удержания костных отломков.
3. Осуществить раннюю функциональную нагрузку поврежденной конечности в аппарате.
Накостным остеосинтезом оперируем больных с переломами В2 и В3 (перелом Бартона) с большими франметами.
Накостным остеосинтезом удается:
1. более точно репонировать костные отломки и восстановить суставную поверхность лучезапястного сустава;
2. исключить возможность вторичного смещения за счёт правильного удержания костных отломков;
3. как можно раньше дать нагрузку на поврежденную конечность.
Источник
Классификация переломовывиха костей предплечья
Выделяют две разновидности переломовывихов костей предплечья: Монтеджа и Галеацци. В первом случае происходит перелом локтевой кости в верхней трети с вывихом головки лучевой кости. Во втором – перелом лучевой кости в нижней трети с вывихом головки локтевой кости.
 [1], [2], [3], [4], [5], [6]
[1], [2], [3], [4], [5], [6]
Переломовывих Монтеджа
Код по МКБ-10
- S52.0. Перелом верхнего конца локтевой кости.
- S53.0. Вывих головки лучевой кости.
Классификация
Различают сгибательный и разгибательный тип повреждения.
Причины
Разгибательный тип возникает при падении и ударе верхней третью предплечья о твёрдый предмет или же при ударе по этой области. Происходит перелом локтевой кости, а продолжение насилия ведёт к разрыву кольцевидной связки и вывиху головки лучевой кости.
Сгибательный тип повреждения возникает при нагрузке, приложенной преимущественно к дистальному отделу предплечья и направленной с тыльной в ладонную сторону и по продольной оси предплечья. Происходят перелом локтевой кости в средней трети со смещением отломков под углом, открытым в ладонную сторону, и вывих головки лучевой кости в тыльную сторону.
Симптомы и диагностика
Разгибательный тип. Боль в месте перелома и резкое нарушение функций локтевого сустава. Предплечье несколько укорочено, отёчно в верхней трети и в области локтевого сустава. Движения в локтевом суставе резко ограниченные, при попытке движений – боль и ощущение препятствия по передненаружной поверхности сустава. Пальпаторно в этой зоне выявляют выпячивание. При ощупывании гребня локтевой кости в месте травмы определяют болезненность, деформацию, возможны патологическая подвижность и крепитация. На рентгенограмме выявляют вывих головки лучевой кости кпереди, перелом локтевой кости на границе верхней и средней третей с углообразным смещением. Угол открыт в тыльную сторону.
Сгибательный тип. Нарушение взаимоотношений костей и определяет клиническую картину повреждения: боль в области перелома и локтевого сустава, который деформируется за счёт отёка и выстоящей кзади головки лучевой кости, умеренное ограничение функций из-за боли, укорочение предплечья. Рентгенологическая картина подтверждает диагноз.
Лечение
Консервативное лечение
Консервативное лечение состоит из репозиции отломков и устранения вывиха. Манипуляцию выполняют под местной анестезией или общим обезболиванием вручную или же с помощью аппаратов для репозиции костей предплечья.
- При разгибательном типе производят тракцию за кисть согнутого под прямым углом и супинированного предплечья и сопоставляют отломки локтевой кости. Если репозиция удалась, то лучевая кость во многих случаях вправляется самостоятельно. Если этого не случилось, вывих устраняют путём давления на головку лучевой кости и смещения её кзади.
- При сгибательном типе также производят тракцию за кисть супинированного, но разогнутого предплечья. Надавливая пальцами с тыльной на ладонную поверхность предплечья, хирург сопоставляет отломки. Дальнейшие манипуляции такие же, как и при разгибательном типе повреждения.
По завершении пособия накладывают циркулярную гипсовую повязку от верхней трети плеча до головок пястных костей при сгибании в локтевом суставе под углом в 90°, супинации предплечья и функционально выгодном положении кисти на 6-8 нед. Затем приступают к восстановительному лечению, сохраняя съёмную лонгету ещё в течение 4-6 нед.
Хирургическое лечение
Оперативное лечение применяют в случае неудачи закрытых манипуляций. Наиболее частой причиной неудачных попыток репозиции и устранения вывиха бывает интерпозиция – внедрение мягких тканей между отломками или между сочленяющимися поверхностями.
Операция заключается в устранении интерпоната, вправлении головки лучевой кости и внутрикостном металлоостеосинтезе ретроградным способом локтевой кости. Для профилактики повторных вывихов сшивают или выполняют пластику полоской аутофасции кольцевидной связки. Иногда, чтобы предупредить релюксацию, проводят через плечелучевой сустав спицу Киршнера, извлекают её через 2-3 нед. Другой способ удержания головки – пришпилить её короткой спицей к венечному отростку.
После операции конечность фиксируют гипсовой повязкой от верхней трети плеча до пястно-фаланговых сочленений на 6 нед, затем превращают её в съёмную и сохраняют ещё в течение 4-6 нед.
В застарелых случаях переломовывиха Монтеджа проводят остеосинтез локтевой и резекцию головки лучевой кости.
Приблизительный срок нетрудоспособности
После консервативного лечения труд возможен через 12-16 нед. После хирургического лечения восстановление трудоспособности происходит через 12-14 нед.
Переломовывих Галеацци
Код по МКБ-10
S52.5. Перелом нижнего конца лучевой кости.
Классификация
По механизму травмы и смещению отломков выделяют разгибательный и сгибательный типы повреждения.
- При разгибательном типе отломки лучевой кости смещены п о д углом, открытым в тыльную сторону, а вывих головки локтевой кости происходит в ладонную сторону.
- Для сгибательного типа повреждения характерно смещение отломков лучевой кости под углом, открытым в ладонную сторону, а головка локтевой кости смещается в тыльную сторону.
Причины
Переломовывих Галеацци возможен от прямого и непрямого механизма травмы, в результате происходит перелом лучевой кости в нижней трети и вывих головки локтевой кости.
Симптомы и диагностика
Диагноз ставят на основании механизма травмы, боли и нарушения функций лучезапястного сустава, углообразной деформации лучевой кости, болезненности при пальпации. Головка локтевой кости выстоит кнаружи и в тыльную или ладонную сторону, подвижна. Перемещения её болезненны. Рентгенограмма подтверждает диагноз и способствует определению типа повреждения.
Лечение
Лечение может быть консервативным и оперативным.
Консервативное лечение
Консервативное лечение начинают с достаточного обезболивания одним из способов. Затем производят ручную или аппаратную репозицию перелома лучевой кости путём тракции за кисть в среднем между супинацией и пронацией положении предплечья. Смещения по ширине и под углом хирург устраняет руками. Вправить головку локтевой кости также не представляет никакого труда. Сложность заключается в том, что не всегда возможно удержать локтевую кость во вправленном положении. Если все же это удаётся, то в область головки локтевой кости кладут пелот, а конечность фиксируют гипсовой повязкой от верхней трети плеча до основания пальцев на 6-8 нед, а затем для активного физиотерапевтического лечения иммобилизацию превращают в съёмную и сохраняют ещё на 4-6 нед.
Хирургическое лечение
Если консервативные мероприятия не дают успеха, переходят к хирургическому лечению. Начинают с устойчивого остеосинтеза лучевой кости интрамедуллярным штифтом или пластинкой. Чтобы удержать головку локтевой кости, применяют различные способы: пластику радиоульнарной связки, фиксацию её спицей Киршнера, фиксацию лучевой и одновременно локтевой костей с их сближением в аппарате Илизарова. Некоторые авторы в трудных случаях советуют резецировать головку.
Объём и сроки иммобилизации такие же, как и при консервативном лечении.
Следует помнить, что лечение переломовывихов всегда начинают с устранения вывиха, а затем производят репозицию отломков. Это правило. Лечение же повреждений Монтеджа и Галеацци служат исключением, когда репозицию выполняют первой и только потом устраняют вывих.
Существуют ещё две разновидности переломовывихов, описанные в литературе, но не встретившиеся нам ни разу. Это переломовывих Мальгеня (перелом локтевого и венечного отростков и вывих предплечья кпереди) и переломовывих Эссекс-Лопрести – вывих головки лучевой кости (иногда с переломом), вывих головки локтевой кости, разрыв межкостной мембраны и смещение лучевой кости проксимально. Оба переломовывиха лечат оперативно.
Приблизительный срок нетрудоспособности
Трудоспособность восстанавливается через 11-13 нед.
Источник
Линия перелома и смещение отломков — это настолько характерные рентгенологические симптомы, что общая дифференциальная рентгенодиагностика перелома лишь в исключительных случаях представляет трудности. Все же различные нормальные и патологические теневые изображения иногда могут симулировать линию перелома, трещину или костный отломок. Источником ошибочного заключения прежде всего могут служить эпифизарные линии.
Процесс окостенения при нормальных и патологических условиях происходит в пределах таких широких вариантов, что подчас и очень опытный исследователь не в состоянии решить вопрос o характере линейной тени, не сделав контрольного снимка другой неповрежденной конечности; из-за разницы, хотя и небольшой, в картине правой и левой стороны, из-за трудности исследовать другую конечность в совершенно такой же проекции, даже подобный контрольный снимок в редких случаях не решает диагностической задачи.
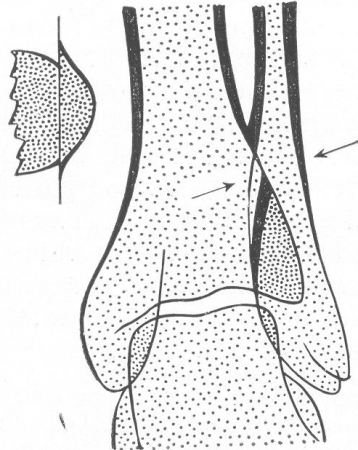
Рис. 24. Тангенциальный эффект, симулирующий перелом малоберцовой кости.
К ошибке могут вести и так называемые псевдоэпифизы (кн. 2, стр. 57). Очень большое значение имеют, далее, сверхкомплектные, или добавочные кости, преимущественно кисти (см. рис. 506) и стопы (см. рис. 530), реже сесамовидные кости. Тут опять необходима контрольная рентгенография другой неповрежденной стороны, причем не следует упускать из виду, что картина обеих сторон не всегда бывает строго симметрична. Важнейшим отличительным признаком служат контуры изолированно лежащей тени: при переломах или отрывах контуры неровны, мелкозазубрены, отломок имеет полигональную угловатую форму часто с шипиками, добавочная же косточка почти всегда округлена и имеет четко ограниченные гладкие контуры.
Малоопытный исследователь может принять за линию перелома или трещину также и нормальные глубокие борозды, сосудистые каналы, через которые проходят питающие сосуды, швы и т.д.; в особенности сложна в этом отношении интерпретация рентгенограммы черепа, с линейными тенями диплоических каналов, углублений от артерий и вен, борозд, костных швов и т. д. Напоминают переломы также те картины, которые вызываются так называемым тангенциальным эффектом при рентгенографии (рис. 24). Когда тень одной кости пересекает тень другой, например в области суставных концов костей голени или предплечья и в особенности оснований плюсневых и пястных костей, тень коркового слоя на месте перекреста теряет свой прямолинейный ход, и кость может казаться смещенной, вдавленной. Отличить это легко потому, что снимок в другой проекции покажет неизмененную кость и, кроме того, всегда отсутствует линия перелома. При неудачной проекции исследования ключицы, когда кость не лежит в плоскости, параллельной пленке, ее нормальный S-образный изгиб может симулировать смещение и деформацию. Далее, глубокие кожные складки, прилегающие к пленке во время исследования конечности, когда между двумя кожными губами сжимается воздух, также имеют отдаленное сходство с линией перелома. Подобные косые или поперечные линии встречаются главным образом на снимках области тазобедренного сустава (ягодичная складка), плечевого пояса и в особенности кисти и стопы, фаланг (пальцевые складки). Линия кожной складки дифференцируется с уверенностью благодаря тому, что выходит из пределов кости и пересекает не только ее тень, но и тень мягких тканей. Неопытными за отломки принимаются и всевозможные патологические обызвествления в мягких тканях, как, например, известковый бурсит, известковые бляшки в стенках атеросклеротических артерий, обызвествления сухожилий, мышц, суставной сумки и т.д. Сюда относятся и внутрисуставные свободные тела (мыши). Наконец, некротические костные очаги, лежащие среди Соединительной или хрящевой ткани при различных остеохондропатиях, в первую очередь при заболевании бугра большеберцовой кости, напоминают отдельно лежащие отломанные костные кусочки.
Особое дифференциально-диагностическое значение имеют еще так называемые лоозеровские зоны перестройки (кн. 2, стр. 105). Лоозеровская зона просветления в кости является частой причиной ошибочного заключения о наличии перелома кости, когда на самом деле перелома не было и нет. Единственной причиной подобной ошибки служит неосведомленность, ибо в остальном все обстоит не так уж сложно, при условии правильной клинико-рентгенологической тактики. Зона перестройки костной ткани может показывать на снимке ге же симптомы, что и истинный перелом, вплоть до незначительного смещения и периостальной костной мозоли включительно, так что отличие зоны перестройки от перелома по формальной рентгенологической картине иногда и совсем невозможно. Дифференциальная диагностика здесь основана на типичной локализации лоозеровской зоны (II или III плюсневая кость, одна из костей предплечья, чаще локтевая, или голени, чаще большеберцовая), а также на особенностях клинической картины: при локализации зоны перестройки в плюсневой кости в анамнезе отсутствуют указания на однократную травму, которая могла бы быть причиной перелома, при локализации в другом месте, кроме отсутствия травмы короткого действия, важно указание на характерные внешние механические влияния или на наличие основного далеко зашедшего заболевания скелета (рахита, остеомаляции, болезни Педжета и пр.).
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
