Чтобы избежать переломов и вывихов
- Причины и симптомы
- Виды переломов
- Общие правила
- Как наложить шину
- Как остановить кровотечение
- Первая помощь при сложных переломах
- Лечение и восстановление после перелома
- Как снизить риск травмы
Текст проверил и прокомментировал Дмитрий Суслин, врач травматолог-ортопед, специалист Клинико-диагностического центра «Медси» на Белорусской
Кратко о переломах
- Перелом – это повреждение костной ткани.
- Самые распространенные травмы – переломы запястья, голени, лодыжки, бедра.
- Закрытый перелом легко спутать с вывихом.
- Основная помощь при переломе – обездвижить поврежденную конечность и вызвать врача.
- Переломы без осложнений заживают за 4-8 недель.
Причины и симптомы переломов
Перелом – полное или частичное повреждение кости, которое вызвано внешним воздействием. Чаще всего это травма: падение, удар или усталость кости от постоянных микротравм. Риск переломов повышают остеопороз, туберкулез и рак костей, поскольку при этих заболеваниях незначительная травма может вызвать серьезные последствия [1].
Существует множество симптомов перелома:
- симптом осевой нагрузки – острая боль в месте травмы, которая усиливается при движении;
- неспособность пошевелить травмированной рукой или ногой;
- неестественная подвижность поврежденной конечности;
- отек, припухлость и гематомы на месте перелома;
- заметная деформация конечности;
- хруст костей при пальпации (крепитация);
- при открытом переломе в ране видна сломанная кость и возможно сильное кровотечение.
Самостоятельно, до приезда врача, можно определить только открытый перелом. Во всех остальных случаях, оказывая первую помощь, надо предполагать самый серьезный из возможных вариантов травмы [2].
Виды переломов
Врач травматолог-ортопед Дмитрий Суслин подчеркивает, что любая кость может быть сломана в любой точке на всем ее протяжении.
© Tima Miroshnichenko/Pexels
Но существуют типичные места переломов: там, где кость испытывает наибольшую нагрузку, или там, где ее прочность ниже. Например, это могут быть:
- переломы лучевой кости;
- перелом хирургической шейки плечевой кости;
- «бамперный перелом» – оскольчатый перелом голени в средней трети. Это частая травма при автомобильной аварии;
- перелом лодыжки;
- перелом шейки бедра (этот вид перелома особенно часто случается у пожилых людей);
- переломы костей черепа.
Переломы могут быть простые и осложненные: например, с кровотечением, инфекцией, болевым шоком, повреждением внутренних органов, оскольчатые (когда кость раскололась на несколько частей, компрессионные (когда части кости прижаты друг к другу).
Кроме того, переломы делят на полные и неполные. К последним относятся трещины и надломы, которые затронули не более половины диаметра кости. Чаще всего такие переломы бывают у детей. В этом случае также необходима помощь врача.
Выделяют также стрессовый, или «усталостный», перелом, который возникает из-за многократно повторяющейся нагрузки на кость и постоянных микротравм. Например, перелом стопы или голени у тех, кто занимается бегом или прыжками [3].
При переломах трубчатых костей из-за рефлекторного сокращения мышц происходит смещение костных отломков. Мышцы тянут за собой концы костных отломков, что может привести к дополнительным повреждениям. Множественные переломы трубчатых костей – например бедренной, локтевой, плечевой, костей фаланг пальцев – способны вызывать сильную кровопотерю и травматический шок. Восстановление после такой травмы может занять несколько месяцев.
Для оказания первой помощи важно знать классификацию переломов по целостности кожи в месте травмы [1]:
- закрытый – сломанная кость не проколола кожу, на месте перелома образуется гематома;
- открытый – кость прорвала кожу, есть открытая рана. В этом случае вероятна сильная боль, кровотечение и инфицирование раны.
Общие правила: что можно и нельзя делать при переломе
Перелом редко угрожает жизни, но требует немедленного медицинского вмешательства: только врач сможет сделать рентген, поставить диагноз и подобрать лечение. Самостоятельный диагноз и попытка исправить ситуацию могут быть опасны. Например, если принять закрытый перелом за вывих и попытаться его вправить, можно усугубить травму и спровоцировать болевой шок.
© Fireman.club | Пожарные | Спасатели/vk.com
Разберем, как оказать первую помощь пострадавшему до прибытия медиков, и что запрещено делать при переломах [3], [4].
Можно:
- вызвать скорую помощь;
- обеспечить неподвижность поврежденного участка тела;
- уменьшить боль с помощью холодных компрессов – для этого подойдет лед или пакет с замороженными продуктами, который надо завернуть в ткань;
- наложить шину;
- при открытом переломе – освободить рану от одежды (снять или разрезать ткань), остановить кровь, обработать рану и наложить стерильную повязку;
- доставить пострадавшего в больницу, если нет возможности вызвать скорую.
Нельзя:
- пытаться усадить человека или помочь ему встать, особенно если повреждены позвоночник, череп, ребра или ноги;
- вправлять поврежденную конечность, если вы не можете точно определить характер травмы;
- переносить пострадавшего без наложения шины;
- давать пострадавшему воду или еду.
«Задача первой помощи – уменьшить боль и обеспечить раненому полный покой. Важно не допустить повреждение мягких тканей: мышц, сухожилий, сосудов, нервов, органов, которые окружают место перелома. Вправлять перелом можно только, если тот, кто оказывает помощь, точно знает, как это сделать» – считает эксперт Дмитрий Суслин.
Как наложить шину и остановить кровотечение
Шины используют при переломах рук и ног. Их задача – обеспечить неподвижность травмированной конечности, когда нужно долго ждать врача или самостоятельно везти человека в больницу. Если скорая помощь уже в пути – достаточно следить, чтобы поврежденная рука или нога оставалась в состоянии покоя.
Как наложить шину
- шину накладывают поверх одежды, чтобы не тревожить место перелома;
- она должна захватывать два ближайших к перелому здоровых сустава. Например, при переломе голени, ее нужно разместить так, чтобы закрыть стопу и часть бедра;
- подложите под шину мягкую повязку – бинт или кусок ткани, чтобы конструкция не давила на травмированный участок тела. Если нужно зафиксировать кисть – вложите в ладонь ватно-марлевый или тканевый валик;
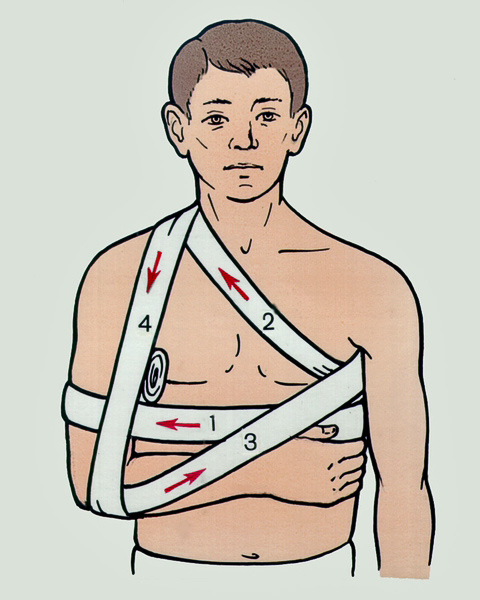
- плотно прибинтуйте шину к поврежденной конечности любым куском ткани. Сломанную руку нужно сначала согнуть в локте, после чего наложить шину и зафиксировать положение руки с помощью косынки;
- проверьте, чтобы повязка не была слишком тугой и не мешала кровообращению. Если у пострадавшего синеет кожа и немеют пальцы, повязку нужно ослабить.
Виды шин
- жесткие – доски, картон, линейки, журналы, полоски металла;
- мягкие – шарфы, одежда, подушки, одеяла;
- анатомические – опорой для поврежденной конечности служит тело (например, сломанную руку прибинтовывают к туловищу, а больную ногу – к здоровой ноге).
При открытом переломе необходимо сначала остановить кровь, чтобы можно было обработать и перевязать рану, а затем наложить шину.
© Andrea Piacquadio/Pexels
Первая помощь при кровотечении
При небольшом кровотечении можно приподнять конечность, зафиксировать ее в состоянии покоя и обработать рану.
При сильном кровотечении – прижать артерию выше места кровотечения и наложить давящую повязку. Для этого подойдет чистый кусок ткани, поверх которого накладывают валик из марли или ваты и туго бинтуют.
Если повязка не помогает или кровотечение очень сильное – наложить жгут.
Жгут – мера для остановки сильного артериального кровотечения. Чтобы правильно и безопасно наложить жгут, нужно следовать правилам:
- накладывать повязку только поверх одежды или бинта;
- растянуть и обернуть жгут несколько раз вокруг конечности выше раны, чтобы витки ложились один к другому;
- не затягивать слишком сильно – постарайтесь соизмерять давление с силой кровотечения. Вместо медицинского жгута подойдут ремень, платок, шарф, галстук. Но не стоит брать проволоку или веревку, поскольку можно еще сильнее травмировать пострадавшего;
- следить за временем. Максимальное время наложения жгута зимой 30 минут, летом – 60 минут, после чего начинают отмирать нервные окончания ниже повязки. Поэтому к жгуту крепят записку, где отмечают время, когда он был наложен. Если бумаги под рукой нет – можно написать время на одежде, лице или теле пострадавшего.
- через полчаса или час жгут нужно ослабить и переложить выше. Это же действие необходимо повторить через 20, а затем через 10 минут. Если кровь не остановилась, жгут перекладывают каждые 10 минут до остановки кровотечения, постоянно меняя место повязки.
- жгут можно снять, когда кровь остановилась, а кожа ниже повязки побледнела.
© Fireman.club | Пожарные | Спасатели/vk.com
Область вокруг раны нужно обработать антисептиком или закрыть чистой хлопковой тканью, а затем наложить шину, стараясь не затронуть место перелома.
Первая помощь при сложных переломах
Перелом позвоночника
Постарайтесь положить пострадавшего на твердую поверхность – доску, кусок фанеры – и в таком положении доставить в больницу. Это единственный безопасный способ перемещать больного. Его нельзя сажать, поднимать или переносить, поскольку кости могут защемить нервы или повредить спинной мозг.
Перелом ребер и грудины
При такой травме нельзя накладывать шины. Попросите больного задержать дыхание и во время выдоха наложите на грудь тугую повязку, а затем отвезите в травмпункт. Важно помнить, что перелом ребер не всегда вызван серьезной травмой – причиной может стать обычный кашель.
Перелом костей черепа
Необходимо положить пострадавшего на спину и зафиксировать голову валиками из одежды или одеял. Класть под голову подушку нельзя. Лицо должно быть повернуто в сторону, чтобы человек не захлебнулся рвотой. Нужно также обработать раны, наложить стерильную повязку, приложить холодный компресс.
Лечение и восстановление после травмы
Врачи диагностируют перелом с помощью рентгена, компьютерной или магнитно-резонансной томографии. Сращивание костей – естественный процесс для организма, поэтому задача медиков в том, чтобы правильно сложить поврежденную кость и проследить за полным восстановлением прочности, подвижности и чувствительности.
© Harlie Raethel/Unsplash
В большинстве случаев для правильного сращивания костей достаточно наложить гипс. Сложные травмы требуют вмешательства хирурга, который собирает раздробленную кость с помощью металлических стержней или пластин. В ряде случаев при лечении перелома могут возникать осложнения – например инфекция или неправильное сращивание кости [3], [5].
Что делать дома
Рекомендации на период восстановления после травмы дает врач. Но есть несколько общих правил для тех, кто перенес несложный перелом и носит гипс:
- держать конечность в покое;
- следовать инструкциям врача, если нужно использовать костыли;
- не поднимать тяжести, пока перелом полностью не срастется;
- не пытаться почесать кожу под гипсом с помощью карандаша, линейки и т.п. Чтобы снять зуд, можно подуть внутрь повязки феном, переключив его на холодный режим;
- в случае потери чувствительности конечности немедленно обратиться к врачу.
Кроме того, могут потребоваться вспомогательные методы лечения – например физио- или СРМ-терапия (длительная пассивная разработка суставов с помощью специальных аппаратов).
© Victoria Borodinova/Pexels
Сроки восстановления обычно определяются сложностью и локализацией перелома. Иногда вместо восстановления формируется ложный сустав – дефект сращивания костной ткани, из-за которого возникают боли и нарушается работа конечности. Чаще всего гипс снимают через три-четыре недели, но для полного восстановления может потребоваться еще месяц или больше – например, если речь идет о переломе ноги. Чтобы привести в порядок ослабевшие мышцы, нужно будет заниматься специальной гимнастикой, делать массаж. [3].
Как снизить риск перелома
Чтобы уменьшить вероятность травмы нужно:
- соблюдать технику безопасности во время занятий спортом – делать растяжку и разогревающие упражнения, увеличивать нагрузку во время тренировки постепенно;
- следить за спортивным оборудованием и надевать подходящую для занятий обувь;
- быть аккуратным на влажном или скользком полу;
- избегать экстремальных видов спорта;
- есть продукты, в которых содержится много кальция и витамина D.
Комментарий врача
Дмитрий Суслин, врач травматолог-ортопед, специалист Клинико-диагностического центра МЕДСИ на Белорусской
Как оказать первую помощь себе, если рядом никого нет?
Обратитесь за медицинской помощью. Если есть кровотечение, постарайтесь его остановить и наложить шину на поврежденный участок, захватывая суставы выше и ниже места перелома. Шиной может служить любой предмет, который поможет зафиксировать поврежденную конечность.
Как обработать рану и из чего сделать повязку, если под рукой нет медицинских препаратов и бинтов?
Если под рукой нет медицинских инструментов или материала, то обработка ран производится относительно стерильным материалом (чистыми тканями) и веществами (вода, водка).
Какие обезболивающие можно давать пострадавшему?
Можно давать любые анальгетики и нестероидные противовоспалительные препараты (НВПС), если нет противопоказаний. Боль – сигнал повреждения, но после превышения определенного порога она опасна. Поэтому при любой травме нужно контролировать интенсивность болевых ощущений. Для эффективного обезболивания нужно сочетание препаратов для общей и местной анестезии. Общую анестезию сделать проще, но она более токсична и менее избирательна. Местная анестезия требует отточенной техники исполнения, особенно в сложных ситуациях – например, при переломе позвоночника. Кроме того, ее сложнее поддерживать, чем общее обезболивание.
Как отличить перелом от вывиха и растяжения? Или не стоит самостоятельно ставить диагноз и пытаться вправить предполагаемый вывих?
При получении травмы нужно незамедлительно обратиться к врачу, не стоит заниматься самолечением и самодиагностикой.
Источник
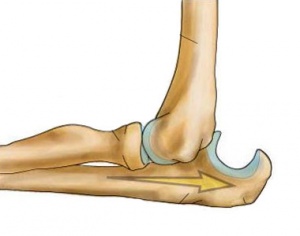
Вывих – это патологическое состояние, при котором наблюдается смещение суставных поверхностей относительно друг друга.

Нормальная работа сустава возможна, если суставные поверхности сочленяющихся костей конгруэнтны друг другу (то есть их формы взаимно соответствуют). При вывихе конечности костей расходятся, конгруэнтность утрачивается, и движение в суставе становится невозможным. Медики говорят, что вывих – это стойкое и полное смещение; стойкое – потому что сместившие кости сами снова не сходятся, так и остаются смещенными, а полное означает, что поверхности, которые должны соприкасаться, не соприкасаются даже частично. Обычно при вывихе происходит разрыв капсулы сустава, и одна из суставных поверхностей выходит через этот разрыв. Если произошло частичное, а не полное смещение, такое состояние называют не вывихом, а подвывихом.
Причины вывиха
Вывих может произойти в любом суставе. Типичная ситуация возникновения вывиха – травма. Так, вывих происходит, если движение в суставе оказывается чрезмерным (выходящим за пределы нормальной подвижности). Как правило, это – принудительное движение (например, в результате падения: человек падает на отведенную назад руку и получает вывих плеча). Также к вывиху может привести удар в область сустава. Вывихи, возникшие по причине травмы, называются травматическими.

Вывих может иметь и нетравматическое происхождение. В этом случае он обусловлен разрушением суставных концов костей в результате таких заболеваний, как полиомиелит, остеомиелит, артрит, артроз, туберкулёз. Подобные вывихи называются патологическими.
Выделяют также врожденные вывихи. Патология в этом случае возникает ещё на внутриутробном этапе развития плода.
Особо рассматривают так называемые привычные вывихи. Привычным вывихом называется вывих, возникающий в одном и том же суставе даже при небольшом травматическом воздействии. Это происходит по причине слабости суставного аппарата (капсулы, связок, мышц) или изменения конфигурации суставных поверхностей. В большинстве случаев привычный вывих возникает в случае, если после вправления травматического вывиха суставу была слишком рано возвращена подвижность.
Симптомы вывиха
Вывих в результате травмы обычно сопровождается характерным хлопком. В области поврежденного сустава развивается отёк, пациент может ощущать покалывание, онемение, жар (пострадавший сустав «горит»).
Основными симптомами вывиха являются:
Боль в суставе
Боль усиливается при попытке движения. Больной обнаруживает невозможность или значительную ограниченность движения в суставе.
Деформация сустава
Сустав меняет свою форму. Обычно это видно при простом визуальном осмотре.
Методы диагностики вывиха
Основной диагностической процедурой в случае вывиха является рентгенография поврежденного сустава.
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения вывиха
Что надо делать при вывихе
При возникновении вывиха, прежде всего, следует обеспечить иммобилизацию пострадавшего сустава (то есть обеспечить его неподвижность). Лучше всего наложить шину, но если это невозможно, иммобилизация должна быть выполнена за счет подручных средств – платка, куска ткани и т.п. Для уменьшения отёка и снятия боли рекомендуется использовать холодный компресс. Подойдет измельченный лёд из морозильника, также можно использовать бутылку с холодной водой. Можно принять обезболивающий препарат.
Вывих надо вправить, и желательно это сделать быстро. Если вывих не вправить в течение 1-2-х дней, развившаяся отёчность сильно затруднит вправление, и для лечения вывиха может потребоваться хирургическая операция (разрез тканей). Но ни в коем случае не пытайтесь вправить вывих самостоятельно! Успешные случаи подобного самолечение довольно редки, а риск причинить себе дополнительную боль и ухудшить ситуацию – значителен.
Консультация специалиста
При вывихе следует как можно скорее обратиться в травмпункт или в поликлинику к врачу-травматологу. Квалифицированную помощь врача-травматолога или хирурга можно получить в любой из поликлиник «Семейного доктора».
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Источник
