Что такое отрывной перелом стопы
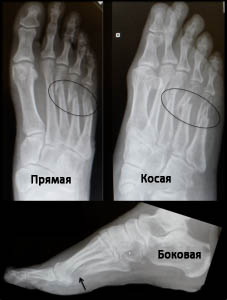
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Переломы костей стопы возникают как в результате прямого повреждения, так и вследствие непрямой травмы (неудачного прыжка, подворачивания стопы, падения). Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.С диагностической целью выполняются рентгенограммы стопы в 2-3-х проекциях. В отношении переломов костей стопы проводится открытая/закрытая репозиция с последующей иммобилизацией сроком до 1,5 мес.
Общие сведения
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.
Анатомия стопы
Стопа состоит из 26 костей, связанных между собой мелкими суставами и большим количеством связок. Выделяют три отдела стопы: предплюсну, плюсну и фаланги пальцев. Предплюсна образована пяточной, таранной, кубовидной, ладьевидной и тремя клиновидными костями.
Проксимально (ближе к центру тела) таранная кость соединяется с костями голени. Дистально (дальше от центра тела) кости предплюсны сочленяются с костями плюсны, которые, в свою очередь, образуют суставы с костями основных фаланг пальцев.
Переломы костей предплюсны
Переломы таранной кости
Таранная кость имеет особенности, отличающие ее от остальных костей стопы. Во-первых, через таранную кость на стопу передается давление всей тяжести человеческого тела. Во-вторых, таранная кость является единственной костью стопы, к которой не прикрепляется ни одна мышца. В-третьих, таранная кость играет значительную роль в формировании сводов стопы.
Переломы таранной кости встречаются в травматологии редко (около 3% от общего числа переломов костей стопы), относятся к группе тяжелых повреждений костей стопы и нередко сочетаются с другими повреждениями (переломами лодыжек, вывихами стопы, переломами других костей стопы). Различают переломы тела, головки, шейки, латерального или заднего края таранной кости.
Переломы таранной кости чаще являются результатом непрямой травмы (подворачивание стопы, прыжок, падение с высоты). Реже причиной повреждения становится сдавление стопы или прямой удар тяжелым предметом.
Симптомы
Пациент жалуется на резкие боли в поврежденной области. Стопа и голеностопный сустав отечны, на коже видны кровоизлияния, преимущественно – в области внутренней лодыжки. При смещении отломков выявляется деформация. Движения в голеностопном суставе практически невозможны из-за боли.
Определяется резкая болезненность при прощупывании на уровне суставной щели, причем при переломах шейки боли сильнее выражены спереди, а при переломах заднего отростка – по задней поверхности кнаружи от ахиллова сухожилия.
Для подтверждения перелома таранной кости, определения его локализации, выявления характера и степени смещения фрагментов выполняют рентгенографию в 2-х проекциях.
Лечение
При переломе со смещением показана неотложная репозиция отломков. Следует учитывать, что при увеличении давности травмы сопоставление костных фрагментов резко затрудняется или вовсе становится невозможным. Неудача закрытой репозиции является показанием к открытому вправлению или наложению скелетного вытяжения.
При переломах заднего отростка гипс накладывается на 2-3 недели, при остальных переломах таранной кости – на 4-5 недель. С 3-4 недели пациенту рекомендуют вынимать поврежденную ногу из шины и совершать активные движения в голеностопном суставе.
В последующем назначают ЛФК, массаж и физиолечение. Восстановление трудоспособности происходит через 2,5-3 месяца. В течение года после травмы больным рекомендуют ношение супинаторов для предупреждения травматического плоскостопия.
Переломы ладьевидной кости
Эта разновидность переломов костей стопы, как правило, возникает в результате прямой травмы (падение тяжелого предмета на тыл стопы). Реже причиной перелома ладьевидной кости становится ее сдавление между клиновидными костями и головкой таранной кости. Нередко переломы ладьевидной кости сочетаются с другими переломами костей стопы.
Симптомы
Опора на ногу ограничена из-за боли. Выявляются припухлость и кровоизлияния на тыле стопы. Прощупывание ладьевидной кости, поворот стопы кнутри и кнаружи, а также отведение и приведение стопы вызывают резкую болезненность в области перелома. Для подтверждения перелома ладьевидной кости выполняют рентгенографию стопы в 2-х проекциях.
Лечение
При переломах ладьевидной кости без смещения костных фрагментов травматологом накладывается циркулярная гипсовая повязка с тщательно отмоделированными сводами стопы. При переломах со смещением проводится репозиция. Если отломки невозможно отрепонировать или удержать, выполняется открытое вправление. Фиксация гипсовой повязкой осуществляется в течение 4-5 недель.
Переломы кубовидной и клиновидных костей
Причиной травмы обычно становится падение тяжелого предмета на тыл стопы. Мягкие ткани в области повреждения отечны. Выявляется боль при прощупывании, давлении, поворотах стопы кнутри и кнаружи. Для подтверждения этого вида переломов костей стопы большое значение имеет рентгенография. Лечение – циркулярная гипсовая повязка на срок 4-5 недель. В течение года после такого перелома костей стопы пациент должен носить супинатор.
Переломы плюсневых костей
 Переломы плюсневых костей по частоте занимают первое место среди всех переломов костей стопы. Обычно возникают при прямом воздействии травмирующей силы (сдавление стопы, падение тяжести или переезд стопы колесом). Могут быть множественными или одиночными. В зависимости от уровня повреждения выделяют переломы головки, шейки и тела плюсневых костей.
Переломы плюсневых костей по частоте занимают первое место среди всех переломов костей стопы. Обычно возникают при прямом воздействии травмирующей силы (сдавление стопы, падение тяжести или переезд стопы колесом). Могут быть множественными или одиночными. В зависимости от уровня повреждения выделяют переломы головки, шейки и тела плюсневых костей.
Одиночные переломы плюсневых костей очень редко сопровождаются значительным смещение фрагментов, поскольку оставшиеся целыми кости плюсны выполняют функцию естественной шины, удерживая отломки от смещения.
Симптомы
При одиночных переломах плюсневых костей выявляется локальный отек на тыле и подошве, боль при опоре и прощупывании. Множественные переломы плюсневых костей сопровождаются выраженным отеком всей стопы, кровоизлияниями, болью при пальпации. Опора затруднена или невозможна из-за боли. Возможна деформация стопы. Диагноз подтверждается данными рентгенографии в 2-х проекциях, а при переломах основания костей плюсны – в 3-х проекциях.
Лечение
При переломах костей плюсны без смещения накладывают заднюю гипсовую шину сроком на 3-4 недели. При переломах со смещением проводят закрытое вправление, выполняют открытый остеосинтез или накладывают скелетное вытяжение. Срок фиксации при таких переломах костей стопы удлиняется до 6 недель. Затем пациенту накладывают специальную гипсовую повязку «с каблучком», а в последующем рекомендуют использовать ортопедические вкладки.
Переломы фаланг пальцев стопы
 Эта разновидность переломов костей стопы, как правило, возникает при прямом воздействии травмирующей силы (падение тяжести, удар по пальцам). Переломы средней и ногтевой фаланг пальцев в последующем не нарушают функцию стопы. Неправильное сращение переломов основных фаланг может приводить к развитию посттравматических артрозов плюснефаланговых суставов, ограничению подвижности и болям при ходьбе.
Эта разновидность переломов костей стопы, как правило, возникает при прямом воздействии травмирующей силы (падение тяжести, удар по пальцам). Переломы средней и ногтевой фаланг пальцев в последующем не нарушают функцию стопы. Неправильное сращение переломов основных фаланг может приводить к развитию посттравматических артрозов плюснефаланговых суставов, ограничению подвижности и болям при ходьбе.
Симптомы
Травмированный палец синюшен, отечен, резко болезненен при движениях, ощупывании и осевой нагрузке. Переломы ногтевой фаланги часто сопровождаются образованием подногтевой гематомы. Для подтверждения переломов фаланг выполняют рентгенограммы в 2-х проекциях.
Лечение
При переломах фаланг пальцев стопы без смещения накладывают заднюю гипсовую шину. При смещении отломков выполняют закрытую репозицию. Костные фрагменты фиксируют спицами. При переломах ногтевой фаланги без смещения возможна иммобилизация с использованием лейкопластырной повязки. Срок фиксации зависит от тяжести перелома и составляет от 4 до 6 недель.
Источник
Перелом костей стопы – достаточно частая травма. Переломы стопы составляют до трети из всех закрытых переломов костей.
По анатомическому строению стопа представляет собой сложное образование. Стопа состоит из трех отделов – предплюсна (7 костей), плюсна (5 костей) и фаланги пальцев (14 костей). Кости стопы связаны между собой большим количеством связок и суставов.
Из наиболее частых переломов костей стопы выделяют:
- перелом таранной кости,
- перелом пяточной кости,
- перелом клиновидной кости,
- переломы фаланг пальцев стопы,
- перелом кубовидной кости,
- переломы предплюсневых и плюсневых костей,
- перелом ладьевидной кости,
Переломы костей стопы могут произойти в результате прямого удара (например, при падении тяжелого предмета на стопы с высоты или при сильном ударе по костям стопы) – это так называемый прямой механизм получения травмы. Если стопа зажата со всех сторон, а в области голени производится резкое вращательное движение (чаще всего, с целью освободить застрявшую ногу) – такое движение может привести как к перелому костей голени, так и к перелому костей стопы.
Перелом таранной кости – чаще возникает.
Переломы таранной кости составляют 0,5-1% всех переломов стопы, но являются самыми тяжелыми. Происходят они при чрезмерной осевой нагрузке на ногу (при падении с высоты на выпрямленные ноги), а также в результате резкого тыльного сгибания стопы. Встречаются изолированные переломы заднего отростка, переломы шейки и тела таранной кости.
Переломы пяточной кости стопы встречаются с частотой 4% от всех переломов. Механизм перелома обычно прямой: падение с высоты на пятки. Происходит вклинение таранной кости в пяточную с расколом последней. Достаточно часто ломаются сразу обе пяточные кости.
Изолированные переломы клиновидных костей, обычно, являются результатом прямой травмы в результате падения тяжелых предметов на тыльную поверхность стопы.
Переломы фаланг – это результат удара о твердую поверхность.
Переломы кубовидной кости чаще происходят при форсированном отведении переднего отдела стопы.
Перелом костей предплюсны и плюсны возникают при падении тяжести на стопу. При этом могут повреждаться одна или несколько костей.
Симптомы
Основным симптомом перелома костей стопы является боль. Интенсивность боли может зависеть от локализации перелома. В связи с развитием болевых ощущений возникает ограничение движений в стопе. На месте перелома появляются припухлость, отек, покраснение, кровоподтек. В дальнейшем отек и боль могут охватить всю стопу (особенно, при переломе таранной кости и при множественных переломах плюсневых костей.
Формы
Переломы стопы классифицируют по месту перелома – переломы таранной кости; переломы пяточной кости; переломы среднего отдела стопы (предплюсна); переломы плюсневых костей; переломы фаланг пальцев стопы.
Переломы таранной кости подразделяют – шейки; тела; заднего отростка таранной кости.
Переломы пяточной кости подразделяют – внесуставные; внутрисуставные; многооскольчатые; компрессионные переломы.
В зависимости от высоты падения возникают простые или раздробленные и многооскольчатые переломы, а положение стопы во время удара определяет направление линии перелома и смещения отломков
Причины
Травматические переломы – это результат падения человека с высоты, падение тяжелых предметов на стопу, избыточного вращения стопы, зажимания стопы, переезда фаланг пальцев и плюсневых костей колесом автомобиля.
В зависимости от высоты падения возникают простые или раздробленные и многооскольчатые переломы, а положение стопы во время удара определяет направление линии перелома и смещения отломков.
Патологические переломы возможны в случае наличия остеопороза, нарушения минерализации костей, остеомиелита, опухолевого поражения.
Чаще всего перелом стопы происходит из-за приземления на ноги при прыжке с большой высоты, при ударе ногой.
Проверить симптомы
Проверьте ваши симптомы и получите картину вероятных заболеваний, а также подробный алгоритм дальнейших действий.
Диагностика
Диагностика перелома костей стопы осуществляется врачом-травматологом на основании жалоб, анамнеза, клинического осмотра и данных инструментальных методов обследования.
Из данных анамнез можно выяснить механизм травмы.
При подозрении на перелом костей стопы обязательно проводится рентгеновский снимок стопы в различных проекциях – передне-задняя, боковая и косая проекции. Ориентированная вдоль канала таранной кости проекция Бродена позволяет рассмотреть суставную поверхность пяточной кости.
Компьютерная томография применяется если информации, полученной с помощью рентгенологического исследования, недостаточно для постановки диагноза.
Магнитно-резонансная томография (МРТ) позволяет более детально визуализировать структуру мягких тканей, что необходимо при диагностике повреждений нервов, сосудов и связок.
Общеклинические анализы крови и мочи, рутинный биохимический анализ крови не имеют самостоятельного значения и проводятся для оценки текущего состояния, диагностики основного заболевания и возникающих осложнений.
Основные используемые лабораторные исследования:
- Клинический анализ крови.
- Биохимический анализ крови.
Основные используемые инструментальные исследования:
- Рентгенография стопы.
- Компьютерная томография (КТ).
- Магнитно-резонансная томография (МТР).
Проверить результат анализа
Введите результаты ваших анализов и получите подробное заключение и персональные рекомендации
Лечение
Лечение перелома костей стопы назначает врач-травматолог. При подозрении на перелом стопы, прежде всего, пострадавшему нужно оказать первую помощь. Для этого пострадавшей ноге нужно придать неподвижность – это можно сделать при помощи шины (подойдет любая дощечка длиной чуть выше колена), которую прибинтовывают к ноге. Лечение переломов без смещения заключается в наложении гипсовой повязки от кончиков пальцев до верхней трети голени – так называемый «гипсовый сапожок». Стопе придают определенное положение, зависящее от вида перелома. В зависимости от типа перелома срок иммобилизации составляет от 2-3 недель (изолированный перелом заднего отростка) до 2-3 месяцев (перелом шейки и тела таранной кости). Если произошел раздробленный перелом, срок иммобилизации гипсовой повязкой увеличивают до 12 недель. После прекращения иммобилизации назначают лечебную гимнастику, массаж, физиотерапевтические процедуры, ношение ортопедических стелек или обуви.
При наличии смещения отломков проводится их сопоставление закрытым путем с помощью специальных приемов. При удачном сопоставлении после него накладывается гипсовая повязка. Если сопоставить отломки не удалось или произошло их повторное смещение, проводится хирургическое лечение. Оперативным путем чаще всего приходится проводить и вправление вывихов таранной кости. Для внутреннего остеосинтеза используются спицы или специальные винты.
При лечении переломов пяточной кости проводится обезболивание места перелома при помощи растворов местных анестетиков. Если смещения на рентгеновских снимках не обнаружено, на ногу накладывают гипсовую повязку от пальцев стопы до колена, особое внимание при этом уделяя формированию продольного свода стопы. Длительность иммобилизации – до трех месяцев. Переломы пяточной кости со смещением лечат при помощи одномоментной репозиции, если это возможно, с наложением в последующем гипсовой повязки. Часто приходится использовать внутренний остеосинтез. При этом оперативное лечение проводят в отсроченное время – через 1-2 недели после перелома. Раздробленные и многооскольчатые переломы лечат при помощи аппарата Илизарова в течение 1,5-2 месяцев.
Осложнения
Возможно развитие артроза и нарушение функции стопы в дальнейшем.
Записаться к врачу
Квалифицированное лечение вашего заболевания уже сейчас
Задать вопрос врачу
Анонимный вопрос врачу по вашей проблеме абсолютно бесплатно
Профилактика
Лучная профилактика переломов костей стопы – это соблюдение правил техники безопасности на производстве, предупреждение травм в быту, и в спортзале
Какие вопросы следует задать врачу
Как оказать первую помощь при подозрении на перелом стопы?
Какие диагностические методы наиболее информативны?
Какие опасности несет в себе перелом костей стопы?
Советы пациенту
Любые переломы требуют врачебной помощи. Врач выберет правильную тактику лечения. Костная мозоль начинает формироваться довольно быстро, поэтому визит к врачу нельзя откладывать.
Источник
Переломы плюсневых костей – это довольно распространенные травмы стопы, возникающие вследствие прямого удара или непрямого повреждения (скручивание стопы). Многие из этих переломов достаточно просты в лечении и характеризуются благоприятными результатами. Однако в случаях сращения в порочном положении или несращения эти переломы могут стать причиной выраженной метатарзалгии и остеоартрита суставов среднего отдела стопы. Плюсневые кости являются частой локализацией стрессовых переломов и могут сочетаться с повреждениями других частей стопы.
АНАТОМИЯ И ФУНКЦИЯ стопы
+
Плюсневые кости – это короткие несколько изогнутые к тылу трубчатые кости переднего отдела стопы. Каждая кость имеет головку, шейку, диафиз и основание. Каждая плюсневая кость имеет числовое наименование от 1-го до 5-го в направлении изнутри наружу (от самой большой к самой маленькой). Основание каждой плюсневой кости сочленяется с одной или более костями предплюсны, а головка – с проксимальной фалангой пальца. Основания плюсневых костей кроме того сочленяются друг с другом, образуя межплюсневые суставы. В функциональном отношении все пять плюсневых костей являются единым несущим комплексом переднего отдела стопы. Три медиальных луча служат ригидным рычагом, участвующим в ходьбе, а два латеральных луча обеспечивают некоторую мобильность, необходимую, например, при ходьбе по неровной поверхности.
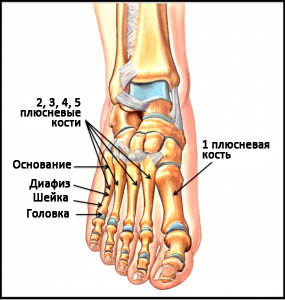
Рис. Анатомия плюсны
Первая плюсневая кость наиболее крупная по сравнению с остальными и является наиболее важной в отношении нагрузки и обеспечения баланса стопы. Сращение в порочном положении или несращение этой кости хуже всего переносится пациентами. Эта кость не имеет общих связок с соседней второй плюсневой костью, поэтому они двигаются независимо друг от друга.
Вторая, третья и четвертая плюсневые кости более тонкие и могут быть зоной локализации стрессового перелома или травматического перелома в результате прямой или непрямой травмы.
Пятая плюсневая кость делится на три зоны, называемые зонами 1, 2 и 3 в направлении от основания к головке.
Зона 1 – это основание пятой плюсневой кости и место прикрепления сухожилия короткой малоберцовой мышцы. В этой зоне возможны отрывные переломы вследствие тяги сухожилия и прикрепляющихся здесь связок.
Зона 2 – это граница метафиза и диафиза 5-ой плюсневой кости. Перелом в этой области называется переломом Джонса, и именно при этом переломе наиболее вероятно формирование ложного сустава вследствие бедного кровоснабжения этой области. Многие из переломов Джонса являются стрессовыми, связанными с повторяющимися перегрузками этой области.
Зона 3 – это диафиз 5-ой плюсневой кости, здесь чаще всего встречаются травматические переломы вследствие прямого удара или скручивания плюсневой кости.
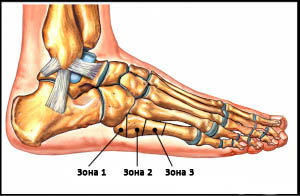
Рис. Зоны 5-ой плюсневой кости. Такое условное деление представляет важность в клиническом плане: переломы в каждой из этих зон характеризуются отличными друг от друга прогнозами и тактикой лечения.
СИМПТОМЫ ПЕРЕЛОМОВ ПЛЮСНЕВЫХ КОСТЕЙ
+
Большинство переломов плюсневых костей возникают в результате травмы, однако встречаются также стрессовые переломы и переломы на фоне нейропатии стопы. Пациенты с травматическими переломами плюсневых костей жалуются на боль, отек, кровоизлияния и боль при пальпации стопы, а также ограничение возможности нагрузки на ногу. За исключением случаев тяжелых травм явных деформаций стопы при переломах плюсневых костей не возникает.
Прямой удар по стопе позволяет предположить поперечный или оскольчатый перелом диафиза, тогда как при скручивающем механизме возникают косые или спиральные переломы.
В ходе физикального обследования врач обращает внимание на точную локализацию болевых ощущений, которая обычно соответствует зоне перелома. Нейрососудистое исследование должно выполняться для оценки чувствительности и кровообращения стопы и пальцев.
Пациентам с подозрением на перелом плюсневых костей назначается рентгенография стопы. Снимки должны захватывать стопу целиком для исключения других повреждений.
На рентгенограммах в боковой проекции оценивается смещение головок плюсневых костей, а косые рентгенограммы позволяют обнаружить переломы с минимальным смещением.

Рис. Переломы плюсневых костей на рентгенограммах (в прямой, косой и боковой проекциях).
ОСНОВНЫЕ ВИДЫ ПЕРЕЛОМОВ ПЛЮСНЕВЫХ КОСТЕЙ
+
Перелом танцора (отрывной перелом основания 5-ой плюсневой кости)
Отрывные переломы происходят в области основания 5-ой плюсневой кости (зона 1), где прикрепляется сухожилие короткой малоберцовой мышцы и подошвенная фасция. Такое повреждение нередко называют «переломом танцора», поскольку оно возникает при неудачном приземлении после прыжка или подворачивании стопы после прыжка. В подобной ситуации происходит скручивание голеностопного сустава при одновременном сокращении короткой малоберцовой мышцы, что ведет к отрыву основания 5-ой плюсневой кости.
Оригинальное описание этого термина принадлежит легендарному ортопеду сэру Роберту Джонсу, который в 1902 году диагностировал у себя такой отрывной перелом в результате травмы, полученной во время танца..
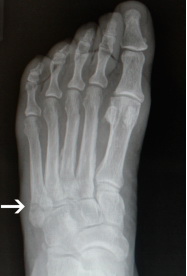
Рис. Рентгенограмма при переломе танцора (отрывном переломе) в 1 зоне 5 плюсневой кости.
Перелом Джонса (стрессовый перелом метадиафиза 5 плюсневой кости)
Истинный перелом Джонса – это перелом во 2 зоне 5-ой плюсневой кости. Линия такого перелома распространяется в область сочленения 5 плюсневой кости с четвертой. Перелом возникает вследствие растягивающих нагрузок вдоль наружной 5-ой плюсневой кости при подворачивании стопы. Такая ситуация часто возникает у пациентов с высоким сводом стопы. Большинство переломов Джонса – это стрессовые переломы, связанные с повторяющимися нагрузками, хотя он может быть следствием и единственной травмы. У спортсмена подобная травма может быть следствием резкой смены направления бега, когда пяточная кость отрывается от земли.
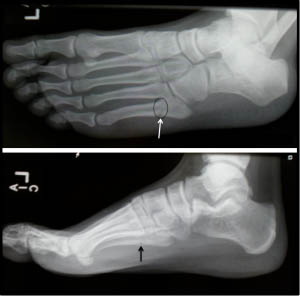
Рис. Перелом Джонса в метадиафизарной зоне 5 плюсневой кости.
Переломы оснований плюсневых костей и повреждения Лисфранка
Переломы в области оснований плюсневых костей нередко сопровождаются повреждением предплюсне-плюсневых суставов – повреждения Лисфранка. Чтобы обнаружить подобные повреждения, врач должен очень внимательно оценивать рентгенограммы. Признаками повреждения Лисфранка могут быть увеличение интервала между 1-ой и 2-ой плюсневыми костями, мелкие переломы в области оснований 1-ой и 2-ой плюсневых костей, нарушение нормального соотношения между краем клиновидной и основанием 2-ой плюсневой кости. Для исключения этого повреждения наиболее информативна компьютерная томография (КТ).
При подозрении на повреждение Лисфранка, даже если на рентгенограммах ничего не видно, может быть также показано МРТ.
Стрессовые переломы плюсневых костей
Стрессовые переломы плюсневых костей поначалу редко бывают видны на рентгенограммах, а становятся видны только через 5-6 недель после начала симптомов, когда появляется костная мозоль. Раньше этого периода диагноз может быть установлен на основании МРТ или сцинтиграфии. Стрессовые переломы 2-3 плюсневых костей обычно происходят на уровне диафиза или шейки. Часто такие переломы возникают при внезапном усилении физических нагрузок, например, у армейских новобранцев во время длительных маршей. Поэтому такие переломы также называются «маршевыми». У танцоров балета, часто встающих на пальцы стопы, могут возникать стрессовые переломы основания 2-ой плюсневой кости.
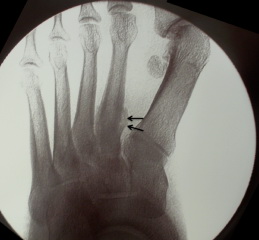
Рис. Стрессовый перелом 2 плюсневой кости.
Нейропатические переломы плюсневых костей
У пациентов с нарушенной чувствительностью стопы, например, вследствие диабетической нейропатии, также могут развиваться стрессовые переломы плюсневых костей. Частой локализацией таких переломов, особенно у пациентов с высоким сводом стопы или варусной деформацией нижней конечности, является метадиафизарная зона 5-ой плюсневой кости (перелом Джонса).
КАК ЧАСТО ВСТРЕЧАЮТСЯ ПЕРЕЛОМЫ ПЛЮСНЕВЫХ КОСТЕЙ
+
После переломов пальцев переломы плюсневых костей – это самые частые переломы костей стопы. У детей чаще встречаются переломы первой и пятой плюсневых костей, что связано только с их анатомическим положением. У взрослых чтобы произошел перелом более крупной и прочной 1 плюсневой кости, необходима значительная сила, поэтому встречаются они намного реже. При травмах стопы чаще всего повреждается 5-ая плюсневая кость.
Перелом плюсневых костей следует подозревать у всех пациентов с прямой травмой стопы и болью при ходьбе. Также следует подозревать сочетанное повреждение Лисфранка, особенно при наличии у пациента кровоизлияний на подошвенной поверхности стопы. Не следует забывать и о возможных повреждениях плюснефаланговых суставов и фаланг пальцев.
ВАРИАНТЫ ЛЕЧЕНИЯ И РЕЗУЛЬТАТЫ
+
Задачей лечения является восстановление нормального положения всех пяти плюсневых костей с целью сохранения сводов стопы и обеспечения нормального распределения нагрузок на головки плюсневых костей.
Тактика лечения определяется локализацией повреждения. Большинство изолированных переломов центральных (2-4) плюсневых костей, а также переломы 1-ой плюсневой кости без смещения можно лечить консервативно с использованием фиксирующего ботинка с постепенным увеличением по мере переносимости нагрузки на стопу.
Смещение перелома 1-ой плюсневой кости обычно свидетельствует о нестабильном характере перелома и требует хирургической стабилизации.
Лечение переломов 5-ой плюсневой кости зависит от зоны повреждения. Отрывные переломы без смещения (перелом танцора или переломы в 1 зоне) могут требовать лишь симптоматической терапии и ношения жесткой обуви до момента сращения перелома. Однако полное заживление отрывных переломов 5-ой плюсневой кости наступает только через 8 недель или более.
При переломах Джонса необходима иммобилизация и исключение нагрузки на протяжении 6 недель, и затем еще в течение 6 недель использование обуви с жесткой подошвой и постепенное увеличение нагрузки на стопу. Для ускорения заживления и снижения вероятности формирования ложного сустава этим пациентам может быть сразу предложено хирургическое лечение.
Большинство переломов плюсневых костей при соответствующем лечении заживают нормально, однако осложнения все же возможны. Неправильное сращение, несращение, особенно 1 плюсневой кости, или дегенеративные изменения предплюсне-плюсневых и плюсне-фаланговых суставов могут стать причиной метатарзалгии и значительного нарушения функции стопы. Кроме того, в области деформации на подошвенной или тыльной поверхности стопы вследствие неправильной консолидации перелома могут формироваться кератозы (болезненные мозоли). Как и при любых других переломах, употребление в пищу адекватного количества витамина D позволяет предотвратить риск замедленной консолидации и несращения перелома.
Пациентам с сосудистым дефицитом и нейропатией, как правило, показано консервативное лечение, поскольку риск инфекционных осложнений и несращения у таких пациентов выше. Пациентам с сахарным диабетом хирургическое лечение выполняется по обычным показаниям при условии хорошего состояния кровообращения конечности и сохранения защитной чувствительности.
ФАКТОРЫ РИСКА И ПРОФИЛАКТИКА
При каких-либо травмирующих воздействиях, когда стопа подвергается значительным перегрузкам, сложно что-либо сделать, чтобы предотвратить перелом костей стопы. Определенной эффективностью здесь может быть ношение соответствующей обуви с защитными свойствами.
ПОЧЕМУ ВАМ НЕОБХДИМО ЛЕЧИТЬСЯ У НАС
+
Видео о нашей клинике травматологии и ортопедии
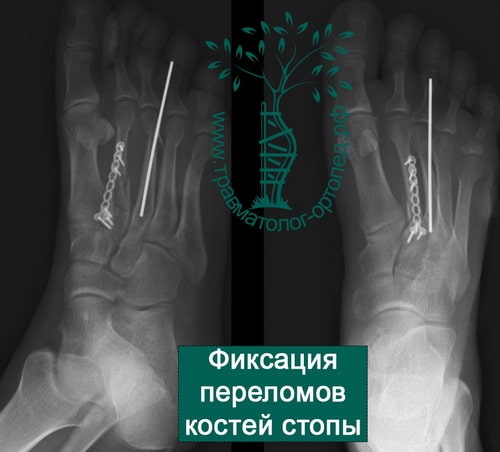
ПРИМЕРЫ ОПЕРАЦИЙ ПРОВЕДЕННЫХ В НАШЕЙ КЛИНИКЕ ПО ПОВОДУ ПЕРЕЛОМОВ КОСТЕЙ СТОПЫ
+
Пример 1
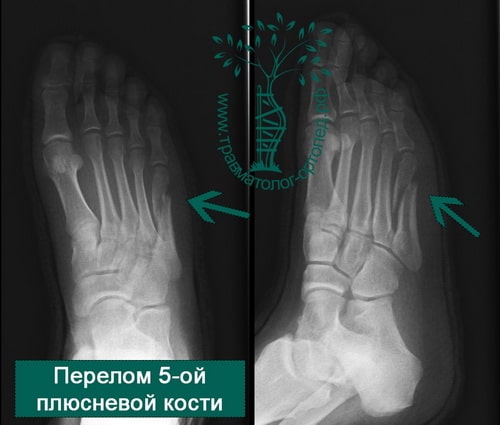
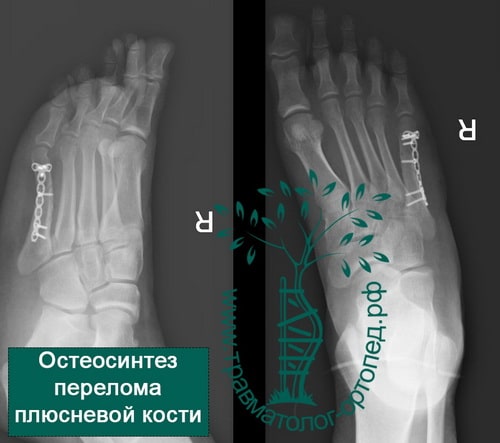
Пример 2
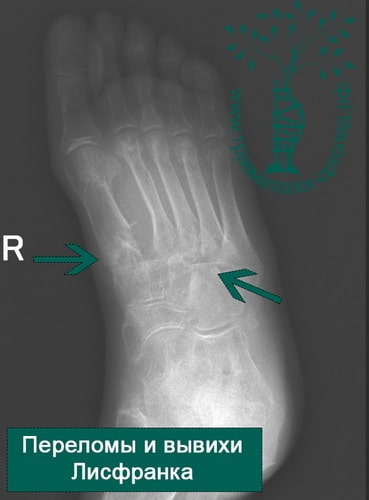
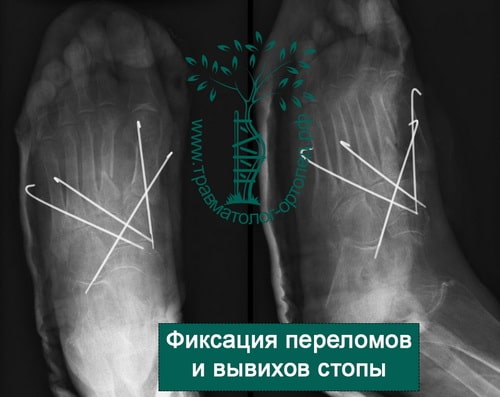
Пример 3
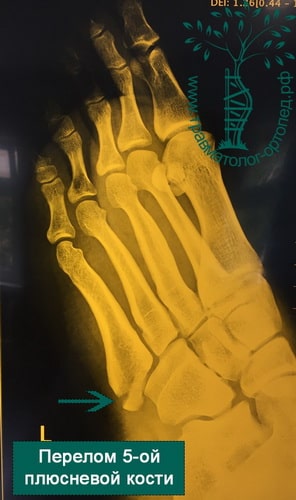
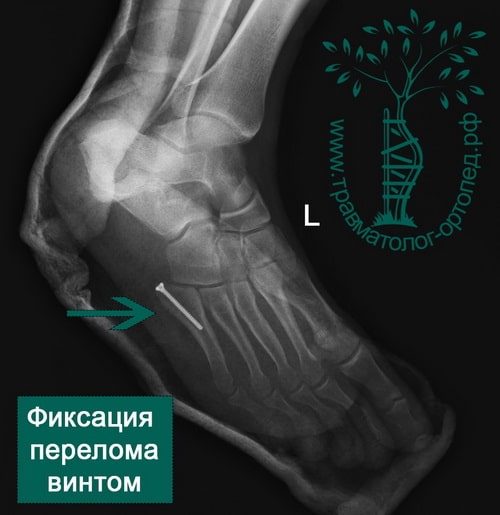
Пример 4
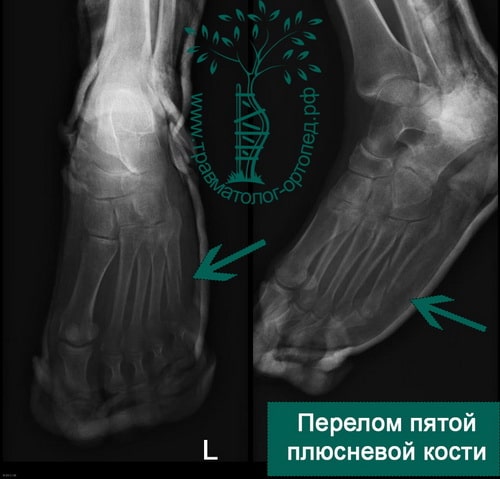
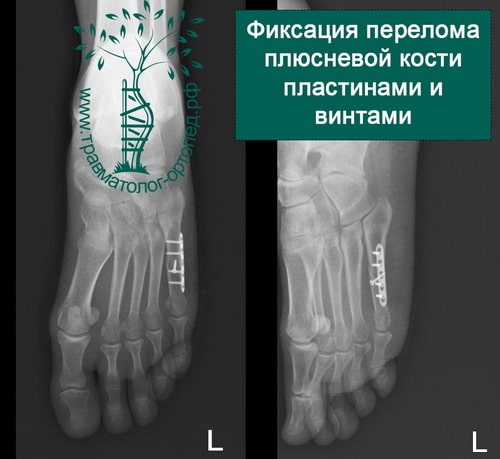
Пример 5
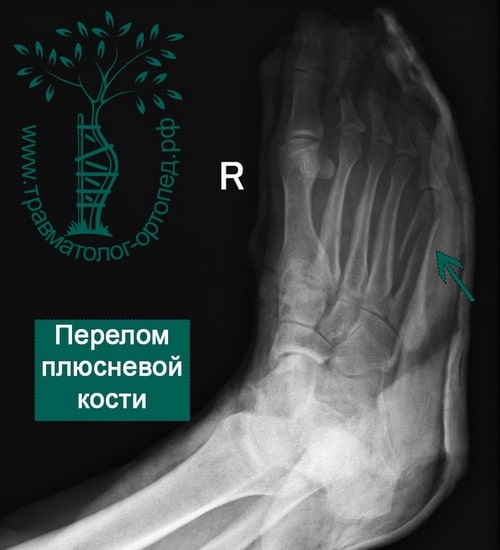
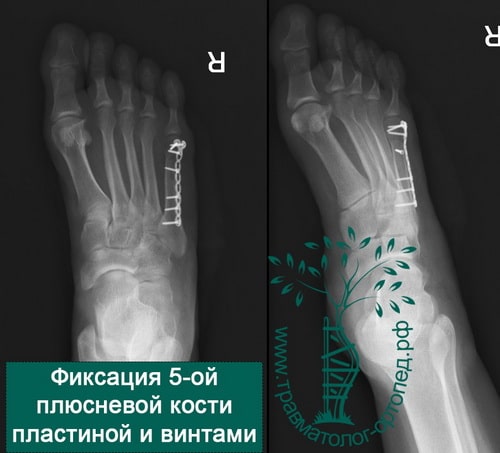
Пример 6
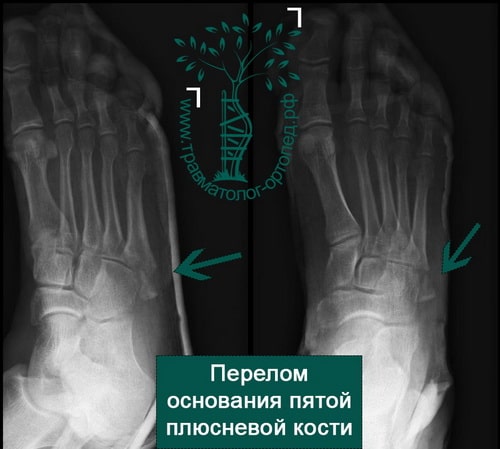
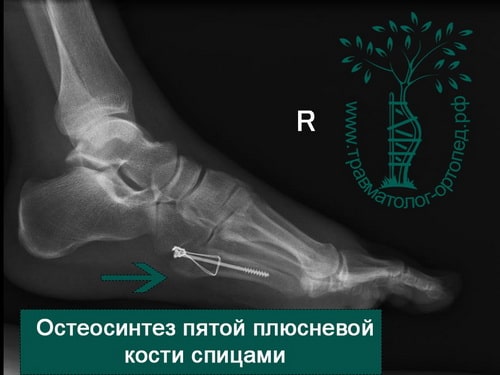
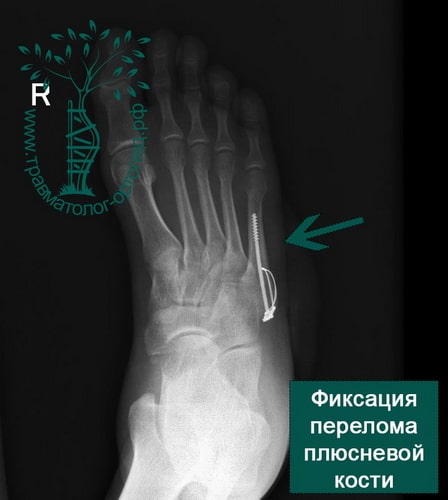
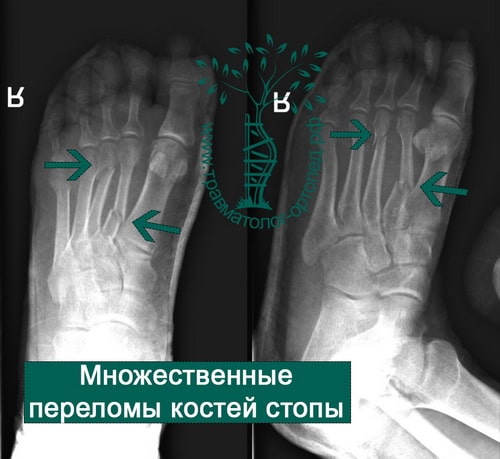
Пример 7
Первичная консультация врача травматолога-ортопеда, к.м.н. – 2000 рублей
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога – ортопеда, к.м.н. – бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение переломов пальцев стоп и плюсневых костей – от 19500 рублей до 59500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (наркоз или эпидуральная анестезия)
- Операция: Остеосинтеза перелома плюсневой кости или фаланг пальцев
- Расходные материалы (стержни, пластина и винты от ведущих мировых производителей)
* Анализы для операции в стоимость не входят
Прием врача травматолога – ортопеда, к.м.н. после операции – бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
Источник
