Что ставят при переломе голени
Лечение переломов голени является одной из часто встречаемых задач на жизненном пути травматолога. Переломы голени чаще всего являются высокоэнергетическими, то есть появляются вследствие падения с высоты, дорожно-транспортных происшествий, скручивания тела вокруг фиксированной голени (например когда нога застряла между камнями или зафиксирована горнолыжным ботинком а тело скручивается в сторону). Низкоэнергетические переломы возможны у бабушек и дедушек с остеопорозом. Чаще всего ломаются сразу обе кости голени. В зависимости от места где сломана кость можно выделить переломы верхней средней и нижней трети голени, кроме того отдельно выделяют переломы суставных концов образующих коленный и голеностопный суставы, переломы лодыжек, так называемые переломы пилона, но об этом мы вам расскажем в других статьях.
Симптомы перелома голени.
Симптомами перелома голени являются выраженная боль, невозможность наступить на ногу, а чаще всего невозможность придать своему телу какое либо положение кроме лежачего. При переломах диафиза голени (верхнейсреднейнижней трети) часто определяется видимая глазу деформация, иногда костные отломки просто торчат под кожей или даже перфорируют её, переводя перелом в разрыд намного более тяжёлых, открытых переломов. Если вы оказываете помощь кому то у кого по вашему мнению может быть сломана голень, надо постараться осторожно зафиксировать её при необходимости транспортировки, так как при передвижении тела перелом может перестать быть закрытым из-за того что отломки повредят кожу и встретятся с окружающей средой. Сразу после перелома а также в течение 2-3 дней будет нарастать отёк и появится гематома, так как кость хорошо кровоснабжается и из перелома в окружающие мягкие ткани выделится значительное количество крови.
Диагностика перелома голени.
В диагностике переломов голени любой локализации наибольшее значение по прежнему остаётся за рентгеном. При внутрисуставных переломах часто может потребоваться компьютерная томография для лучшей визуализации.
Лечение переломов голени.
Лечение переломов голени в большинстве случаев оперативное, так как часто не удаётся добиться адекватного сопоставления костных фрагментов и избежать вторичной деформации в гипсе. Кроме того длительные сроки иммобилизации (12 недель и более) приводят к формированию контрактур в смежных суставах, выраженной мышечной атрофии, что значительно затрудняет последующую реабилитацию.
Хирургическое лечение переломов голени чаще всего протекает по одному из следующих сценариев: закрытая репозиция, остеосинтез штифтом с блокированием, открытая репозиция, остеосинтез пластиной и винтами, а также лечение открытых переломов аппаратами внешней фиксации. Возможно использование нескольких техник одновременно в комбинации или последовательный переход от одной техники к другой.
Клинический пример.
Пациент Г. 56 лет, упал на даче со стремянки, получил закрытый перелом обеих костей правой голени со смещением, госпитализирован в К+31 страховой компанией. В день поступления проведено полное предоперационное обследование пациента, наложено скелетное вытяжение, госпитализированв отделение.
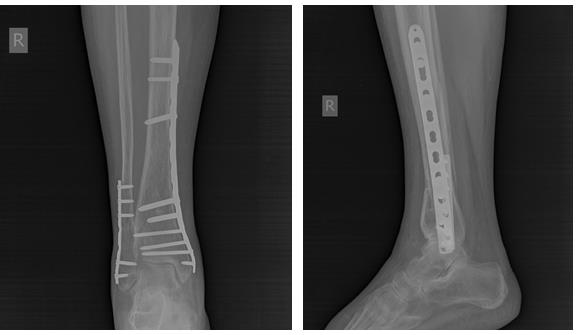
В тот же день выполнен остеосинтез перелома большеберцовой кости штифтом с блокированием, малоберцовой кости пластиной и винтами. Активизирован на вторые сутки. На третьи сутки в удовлетворительном состоянии выписан на амбулаторное долечивание.
Через 6 недель после операции разрешена осевая нагрузка на конечность. Перелом сросся через 12 недель после операции в удовлетворительном положении.
Пациент полностью активизирован, ходит без дополнительной опоры не хромая, боли не беспокоят. Внимательный читатель сможет заметить
Второй клинический пример.
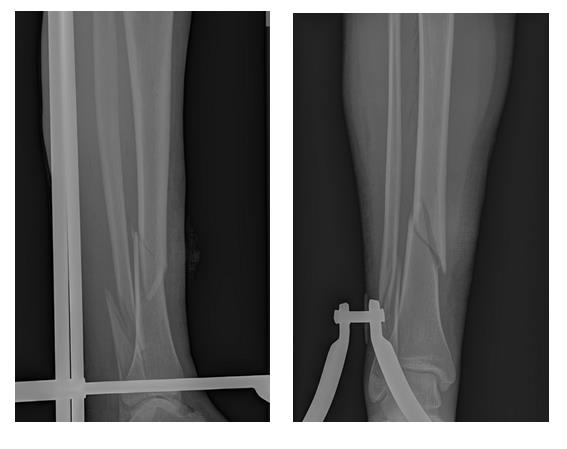
Пациентка Б. 62 лет, страдающая остеопорозом, получила перелом обеих костей правой голени в нижней трети в январе 2017 года. После предоперационного обследования в день обращения выполнен остеосинтез перелома 2 пластинами. Пациентка выписана через 4 дня после обращения.
Рентгенконтроль после операции.
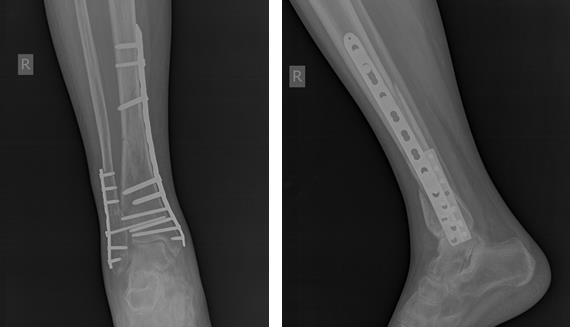
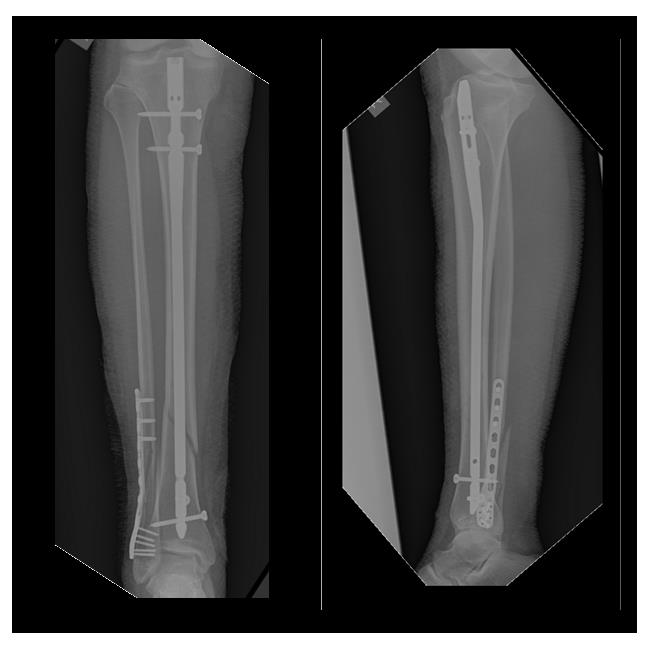
Рентген-контроль через 3 месяца после операции, определяется консолидация переломов.
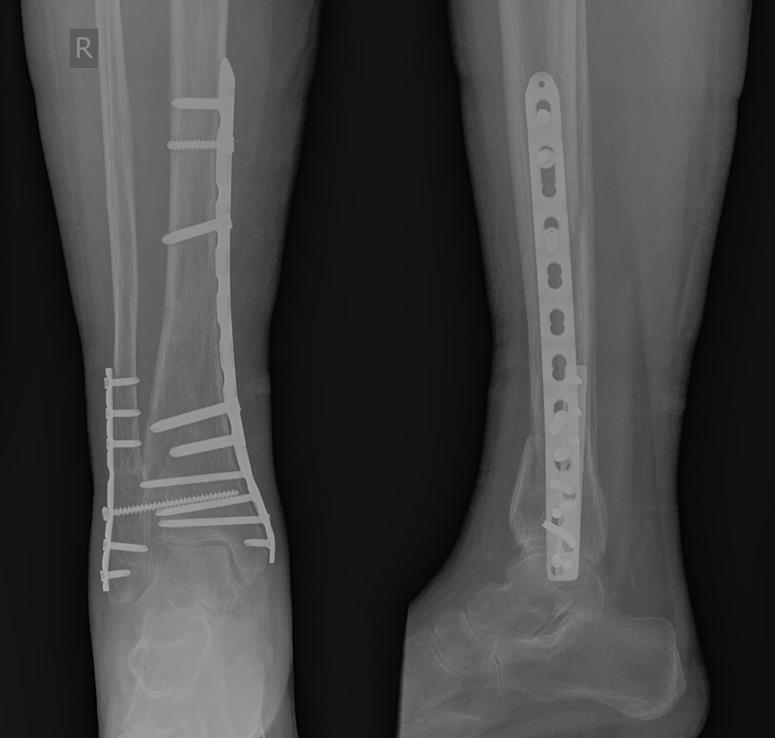
Рентгенконтроль через 6 месяцев после травмы, определяется полная консолидация переломов.

Но на этом злоключения нашей пациентки не закончились. Повторная травма, падение в быту на область правого коленного сустава. Рентгенограммы при обращении. Определяется оскольчатый перелом верхней трети правой голени.
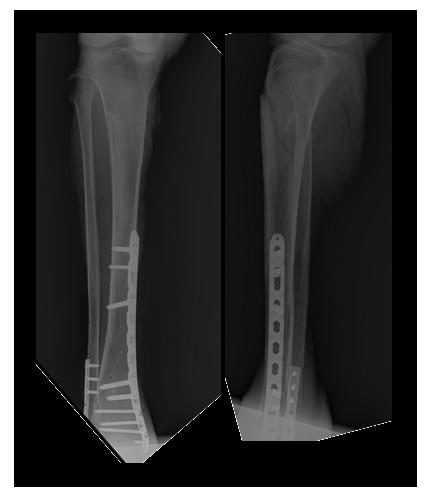
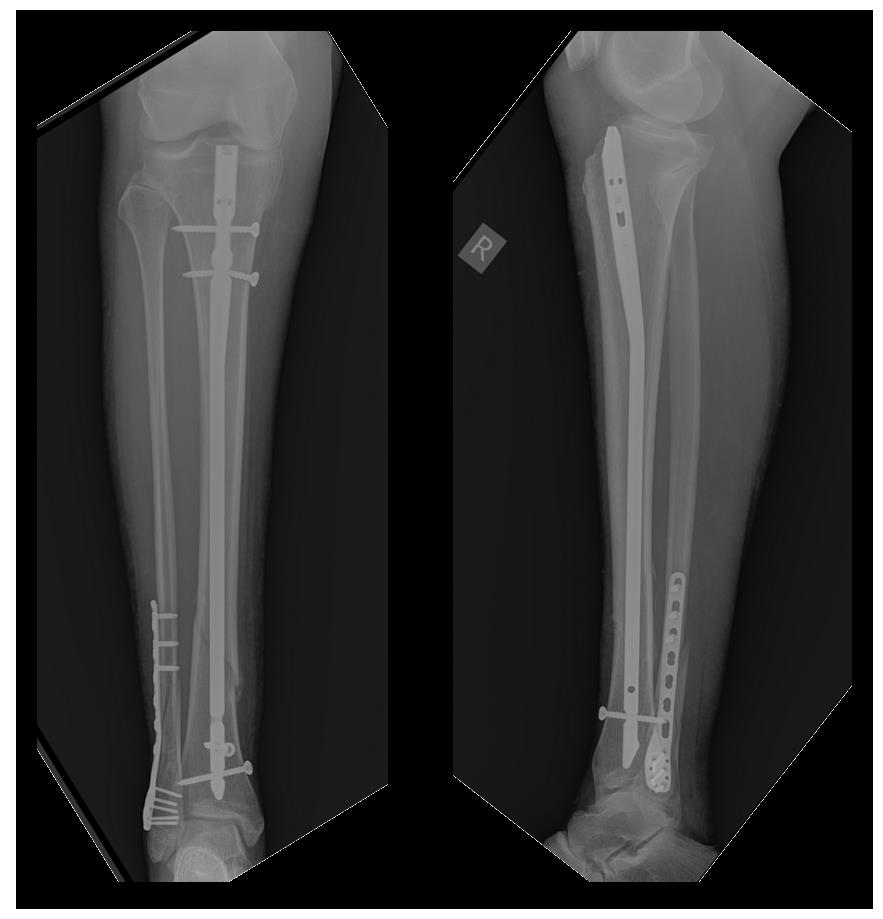
После предоперационного обследования на 2-й день после госпитализации выполнена операция, открытая репозиция, остеосинтез перелома верхней трети большеберцовой кости пластиной и винтами. Пациентка выписана на 5 день после госпитализации в удовлетворительном состоянии.
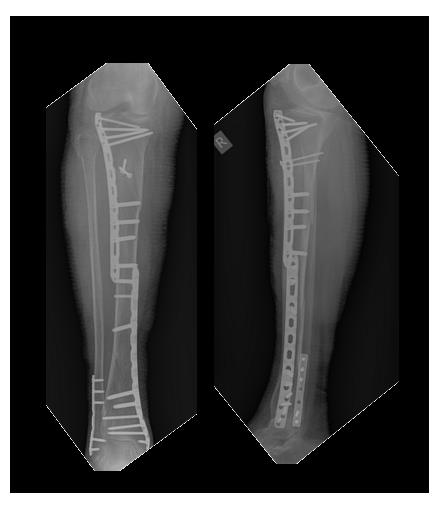
Переломы консолидировались, пациентка проходит лечение по поводу тяжёлого остеопороза у эндокринолога.
Источник

Переломами называются механические повреждения костей с нарушением их целостности. Это серьезные травмы, которые могут значительно ухудшить самочувствие человека, лишив его возможности передвигаться или выполнять какие-либо действия. Практически всю историю медицины переломы лечились накладыванием гипса на поврежденный участок.
Сегодня используются другие методы, которые позволяют костям срастаться быстрее, а пациентам испытывать меньший дискомфорт. Современные методы лечения предлагают фиксацию отломков костей с помощью специальных устройств. Сначала их применяли только для травм со смещением, сейчас остеосинтез проводится для лечения других повреждений. Все, кто нуждается в операции подобного рода, могут заказать пластины при переломах на сайте компании ООО «Титанмед».
Каталог пластин при переломах
Для чего нужны пластины
Первое время поле внедрения новой технологии лечения повреждения костей, пластины при переломе устанавливали только если диагностировали смещение. Это делалось потому, что в случае множества осколков, наложенный сверху гипс не мог остановить их последующее смещение, которое могло травмировать мягкие ткани и привести к неправильному срастанию кости. Сложные травмы, со множеством осколков, можно лечить, только зафиксировав отломки титановой пластиной.
Такая операция позволяет сократить восстановительный период. Надежная стабилизация костей фиксаторами создает благоприятные условия для заживления. Титановые устройства позволяют раньше начать реабилитационный период. Возобновление двигательной активности суставов сводит к минимуму вероятность проявления остеоартроза или контрактур. Поэтому цена не так важна, если надо выбрать пластину при переломе.
Где устанавливаются

Разнообразие видов и размеров костей в человеческом организме приводит к многочисленности типов пластин, служащих для остеосинтеза. Все эти категории разрабатывались специально для каждого места перелома.
Есть импланты, устанавливаемые при травме черепа, другие разработаны для лечения повреждений ключицы. Есть фиксаторы, применяемые при переломах голени, плеча, таза и пр.
Для восстановления целостности лицевых костей применяют специальную проволоку (серкляжную). При травме черепа требуется срочное хирургическое вмешательство. Титановые пластины при переломе черепа применяются для маскировки травмы и защиты головного мозга от повреждений. Такой имплант пациент вынужден носить всю жизнь.
Множество категорий имплантов создано для рук, потому что они достаточно уязвимы, ведь падая, человек инстинктивно выбрасывает руки в сторону падения. Существуют микроимпланты для пальцев, есть фиксаторы для запястий, предплечья. Если травмирована кисть, имплант не ставят со стороны ладони, чтобы не повредить нервы, сосуды, сухожилия, располагающиеся там в изобилии.
Пластины, как способ соединения фрагментов костей
Фиксирующие пластины после перелома, предназначены для скрепления отломков. Зафиксированные осколки, сложенные вместе, начинают срастаться. Импланты удерживают их от расхождения. Изготавливают их из материалов, которые не поддаются коррозии и не оказывают вредного воздействия на человеческий организм, находясь в теле. Это такие материалы:
- титановый сплав;
- сталь нержавеющая;
- сплав хрома, молибдена, никеля;
- искусственные материалы, которые рассасываются в теле больного.
Стоимость пластины при переломе будет зависеть от материала, из которого ее изготовили.
Выполняя операцию остеосинтеза, хирург располагает металлические крепления под мягкими тканями тела, непосредственно на кости, фиксируя их на основной поверхности. Во время установки пластины при переломе врачи изгибают изделие, для его адаптации к анатомическим особенностям кости, подгоняя деталь к индивидуальной форме. После обеспечения устойчивой фиксации необходимого положения, рану зашивают.
Виды креплений при переломах

Пластинные фиксаторы могут быть шунтирующими или компрессирующими.
Шунтирующая пластина (нейтрализующая) производит большую нагрузку на кость. Такое устройство может стать причиной возникновения остеопороза или недостаточной результативности остеосинтеза в месте травмы.
Компрессирующая пластина при переломах костей распределяет нагрузку между костью и фиксатором.
Установка шунтирующей пластины при переломе производится в случае травм с большим количеством отломков, переломах суставов, в случае смещения осколков. Все остальные травмы подвергаются лечению компрессирующими устройствами.
Эти изделия подразделяются по типам отверстий для винтов. Они могут быть:
- овальные;
- прорезанные под углом;
- круглые.
Плотное прилегание фиксирующего устройства к кости может вызвать повреждение надкостницы, ухудшение питания кости и более долгое ее сращивание. Чтобы этого избежать, промышленность выпускает специальные изделия LC-DCP. Они соприкасаются с надкостницей меньшей площадью, уменьшая площадь повреждения.
Если потребуется лечение, надо будет купить пластину при переломе, можно выбирать, опираясь на описанные категории.
Наиболее эффективен остеосинтез пластинами с угловой стабильностью винтов. Они снабжены резьбой внутри отверстий, для жесткой фиксации винтов. Благодаря такой конструкции, фиксирующее устройство может устанавливаться эпипериостально. Такая установка позволяет снять давление на надкостницу. Соединение с угловой винтовой стабильностью бывает 2 видов в зависимости от площади контакта с поверхностью: PC-Fix (точечный), LC (ограниченный).
Фиксаторы бывают двух видов по ширине:
- узкие, с одним рядом отверстий;
- широкие, с двумя рядами.
Это основные категории пластин для остеосинтеза.
Титановые пластины после перелома

Прочность титановых пластин позволяет удерживать отломки кости в нужном положении до их полного сращивания. Они служат опорой при движении и нагрузке на сломанную кость, выполняют защитные функции для внутренних органов. Их применяют на разных участках человеческого тела при хирургических и ортопедических вмешательствах.
Для каждого участка скелета разработаны свои типы фиксаторов. В зависимости от местонахождения перелома на кости, выбирается определенная категория изделия. Для установки и стабилизации элементов применяются специальные инструменты, которые делают процесс проще и эффективнее.
Титановая пластина при переломе руки
Для остеосинтеза при переломах костей рук могут использоваться фиксаторы разных форм и размеров. При повреждении кисти исключена установка фиксаторов со стороны ладони, чтобы не повредить при операции нервные окончания или связки. Импланты при повреждении кисти устанавливаются с тыльной стороны.
Титановая пластина, установленная при переломе руки, удерживает кости около года, после чего специалист проверяют качество восстановления кости и, при удовлетворительном заключении, делается повторная операция по удалению импланта.
После установки пластины при переломе ноги, имплант может остаться внутри организма навсегда.
Купить пластины для переломов
Желающим купить пластины при переломах, нужно обратиться в нашу компанию. ООО «Титанмед» уже более 11 лет занимается изготовлением имплантов. Наша продукция всегда высокого качества, ведь ее изготовление контролируется на всех этапах. На все изделия есть сертификаты.
Для того, чтобы заказать металлическую пластину при переломе, можно позвонить по телефону или отправить заявку по электронной почте. Доставка по всей России.
Источник
Техника лечения переломов ноги вытяжением
а) Показания для лечения перелома ноги вытяжением:
– Относительные показания: временная иммобилизация перелома, предотвращающая укорочение кости.
– Противопоказания: неконтактный пациент, нарушения сознания.
– Альтернативные операции: первичная фиксация кости; внешняя фиксация; использование только иммобилизации гипсовой повязкой.
б) Предоперационная подготовка. Предоперационное обследование: оценка функции конечности, чувствительности и кровоснабжения.
в) Специфические риски, информированное согласие пациента:
– Смещение
– Спицевой остеомиелит
– Изменение метода лечения
г) Обезболивание. Местное обезболивание.
д) Положение пациента. Лежа на спине, кровать для вытяжения, адекватное шинирование.
е) Оперативный доступ. Зависит от выбранного места.
ж) Этапы операции:
– Вытяжение бедра
– Вытяжение за пяточную кость
– Вытяжение за локтевой отросток
– Вытяжение за большеберцовую кость
– Введение спицы Киршнера
– Применение дуги для скелетного вытяжения Велера
– Направление тяги для вытяжения за большеберцовую кость
– Расположение для лечения скелетным вытяжением
– Расположение для вытяжения за пяточную кость
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Всегда проводите спицу для вытяжения от «опасной» (относительно повреждения нервов или сосудов) к «безопасной» стороне.
– У детей всегда прикладывайте тягу под контролем усилителя рентгеновского изображения (позволяет избежать повреждения эпифизарной пластины роста).
– Направление тяги всегда соответствует продольной оси конечности.
– Предупреждение: избегайте неправильного поворота.
и) Меры при специфических осложнениях. Инфекция спицевого хода: удалите спицу/стержень, возможен кюретаж и хирургическая обработка спицевого хода, открытое ведение раны; введите бусины с антибиотиком.
к) Послеоперационный уход при лечении перелома вытяжением:
– Медицинский уход: ежедневный клинический и, возможно, рентгенологический контроль положения перелома и осмотр мест выхода спиц.
– Активизация: после изменения метода лечения.
– Физиотерапия: немедленно для всех неиммобилизированных частей конечности.
– Период нетрудоспособности: зависит от общей ситуации.
л) Этапы и техника лечения переломов ноги вытяжением:
1. Вытяжение бедра
2. Вытяжение за пяточную кость
3. Вытяжение за локтевой отросток
4. Вытяжение за большеберцовую кость
5. Введение спицы Киршнера
6. Применение дуги Велера для скелетного вытяжения
7. Направление тяги для вытяжения за большеберцовую кость
8. Расположение для лечения скелетным вытяжением
9. Расположение для вытяжения за пяточную кость
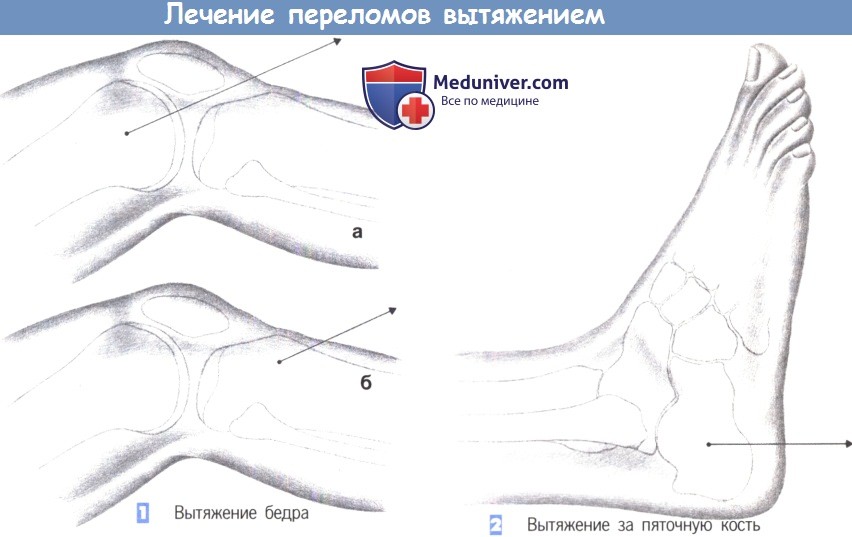
1. Вытяжение бедра. Вытяжение за надмыщелки бедра: обеспечивает непрерывное вытяжение при вертлужных переломах, переломах таза со смещением, вправленных вывихах бедра и переломах бедра у детей, начиная с трехлетнего возраста. Операция включает введение спицы Киршнера или стержня Штейнманна проксимальнее уровня верхнего края надколенника. Направление сверления – от медиальной к латеральной поверхности обеспечивает безопасность сосудов в бедренно-подколенном канале (а). Вытяжение за большеберцовую кость: показано для кратковременного дооперационного вытяжения переломов в области диафиза и шейки бедренной кости.
Выполняется широкая инфильтрация местным анестетиком площадки на латеральной поверхности большеберцовой кости, на 2 см кпереди от головки малоберцовой кости. Затем выполняется маленький прокол на 2 см кпереди от головки малоберцовой кости. Спица Киршнера или стержень Штейнманна вводится путем сверления, направленного от латеральной к медиальной поверхности, для защиты малоберцового нерва. Вес груза для вытяжения составляет 10-15% от массы тела пациента (б).
2. Вытяжение за пяточную кость. Применяется для лечения вытяжением переломов голени. Местноанестезирующее средство инфильтрируется по медиальной и латеральной стороне пяточной кости. Спица Киршнера или стержень Штейнманна вводится через медиальный прокол в латеральном направлении под прямым углом к продольной оси голени и параллельно земле. Сверление, направленное от медиальной к латеральной поверхности позволяет избежать повреждения задней большеберцовой артерии.
Это основное правило для любого лечения вытяжением – сверлить от «опасной» к «безопасной» стороне, учитывая, что тракционной спицей легче управлять в месте ее входа. Спица натягивается после приложения груза для вытяжения и скобы Велера. Масса груза для вытяжения составляет около 5% от массы тела пациента.
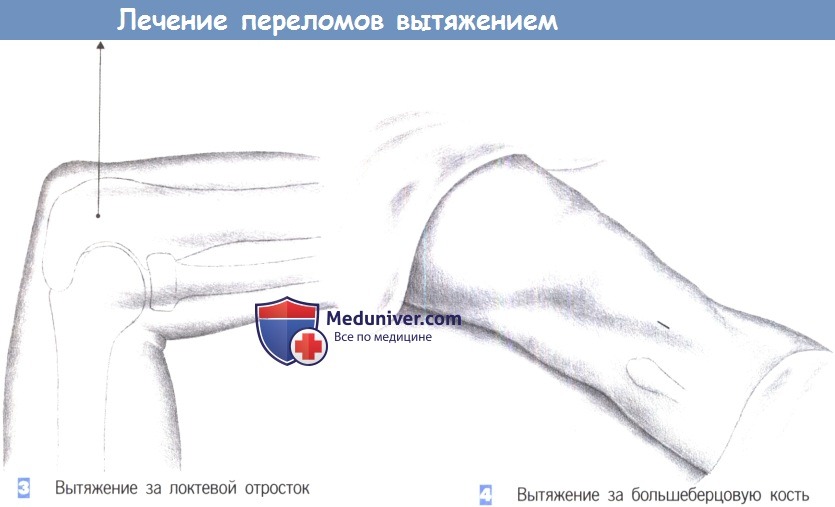
3. Вытяжение за локтевой отросток. Служит для лечения вытяжением переломов плеча у прикованных к постели пациентов. Спица Киршнера вводится под местным обезболиванием от локтевой к лучевой стороне (защита локтевого нерва), на 2 см дистальнее верхушки локтевого отростка при согнутом под углом 90° локте и немного пронированном предплечье. Тяга направлена непосредственно вверх (выше уровня головы) и соответствует продольной оси плечевой кости. Масса груза для вытяжения составляет около 2,5% от массы тела пациента.
4. Вытяжение за большеберцовую кость. Вытяжение за большеберцовую кость начинается с введения местного анестетика в область над латеральной поверхностью большеберцовой кости на 2 см кпереди от головки малоберцовой кости. Медиальная поверхность также должна быть обезболена. Надкостница площадки большеберцовой кости обнажается через небольшой разрез.

5. Введение спицы Киршнера. Спица Киршнера просверливается с латеральной стороны в медиальную (предупреждение: помните о малоберцовом нерве). Разрез с противоположной стороны над концом спицы Киршнера, выполненный прежде, чем спица покажется наружу, помогает избежать разрыва кожи.
6. Применение дуги Белера для скелетного вытяжения. После симметричного введения спицы накладывается дуга для скелетного вытяжения Белера, после чего спица жестко фиксируется к скобе и натягивается путем закручивания винта скобы.
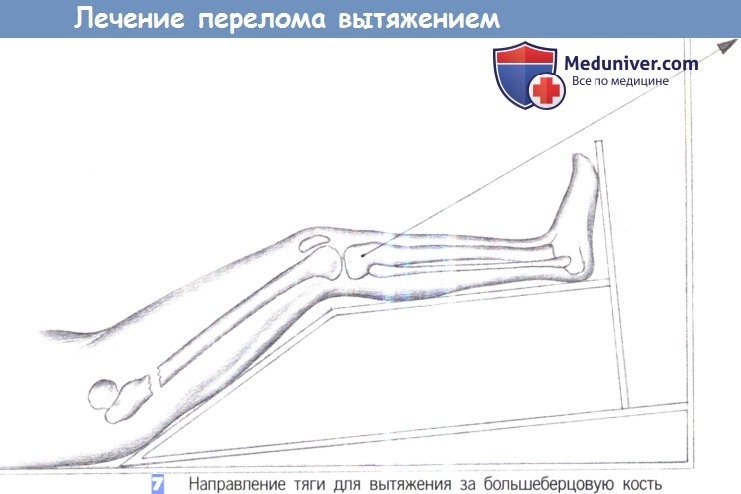
7. Направление тяги для вытяжения за большеберцовую кость. Нога помещается на шину, и в соответствии с продольной осью бедренной кости прикладывается вытяжение. Вытяжение через коленный сустав должно применяться только в течение короткого периода времени, чтобы не перегрузить связочный аппарат. Если требуется более длительное вытяжение, обязательно нужно перейти к вытяжению за надмыщелки бедра.
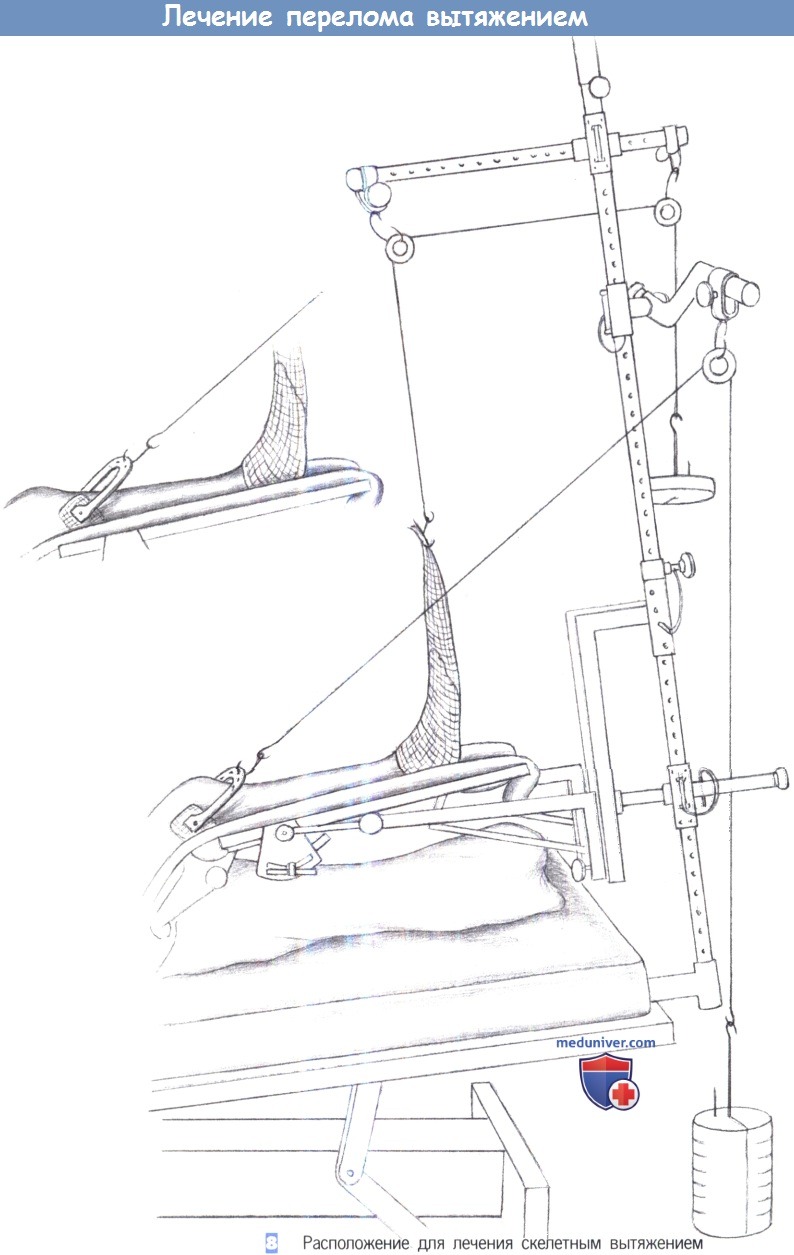
8. Расположение для лечения скелетным вытяжением. Чтобы достигнуть хорошего результата вытяжения, колено должно быть согнуто на 150-160°, что обеспечивается регулировкой шины для вытяжения. Контрактуры типа отвислой стопы можно избежать, надевая на стопу трубчатый бинт и прикладывая к нему тягу вдоль оси стопы. При каждом обходе палаты оценивается и регистрируется положение ноги, состояние вращательного и осевого выравнивания, чувствительность и кровоснабжение конечности, а также состояние ее кожных покровов.
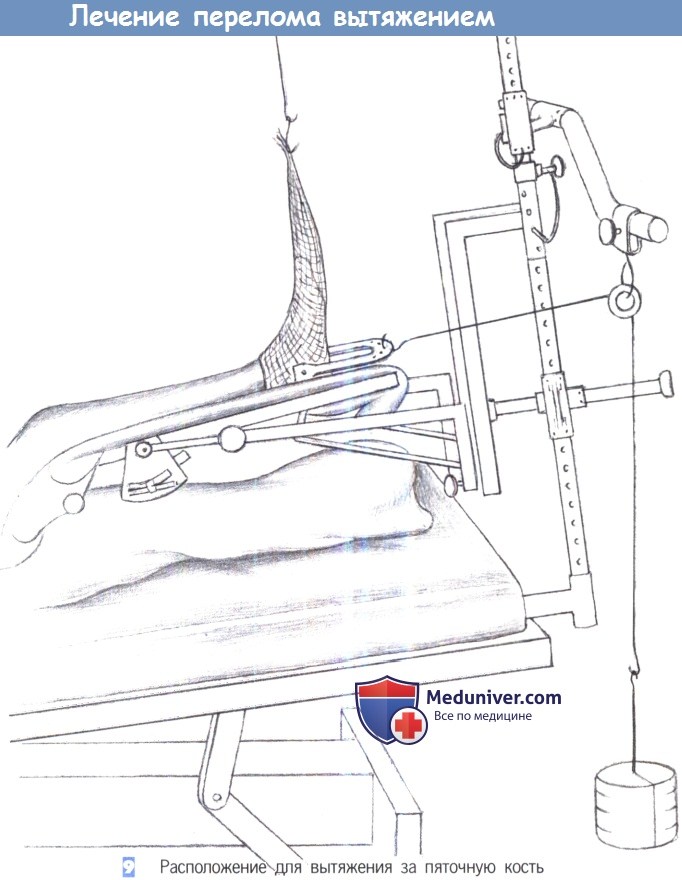
9. Расположение для вытяжения за пяточную кость. Вытяжение за пятку производится грузом с массой 5% от массы тела пациента. Трубчатый бинт на стопе с грузом массой 1 кг служит для профилактики контрактуры типа отвислой стопы. При каждом обходе палаты оценивается и регистрируется положение ноги, чувствительность и кровоснабжение конечности, а также состояние ее кожных покровов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
– Также рекомендуем “Этапы и техника забора подвздошной кости для пересадки”
Оглавление темы “Этапы и техника операций”:
- Этапы и техника тромбэктомии из бедренной вены
- Этапы и техника операции при варикозе на ногах
- Этапы и техника формирования артериовенозной фистулы (диализного шунта)
- Этапы и техника ампутации пальца кисти, стопы
- Этапы и техника ампутации ноги ниже колена
- Этапы и техника ампутации ноги выше колена
- Техника лечения переломов ноги вытяжением
- Этапы и техника забора подвздошной кости для пересадки
- Этапы и техника операции при гнойном артрите коленного сустава
- Этапы и техника фасциотомии на голени
Источник
