Что делать если не срослись кости после перелома

Причины, по которым не срастается перелом или восстановление целостности костей происходит слишком медленно, различны. Это может быть генетически обусловленный медленный метаболизм, высокая тяжесть травмы, наличие хронических патологий. Но чаще всего долгое сращение спровоцировано несоблюдением врачебных рекомендаций. Ускорить его позволит исключение повышенных физических нагрузок, проведение массажных и физиотерапевтических процедур, курсовой прием препаратов из клинико-фармакологической группы хондропротекторов.
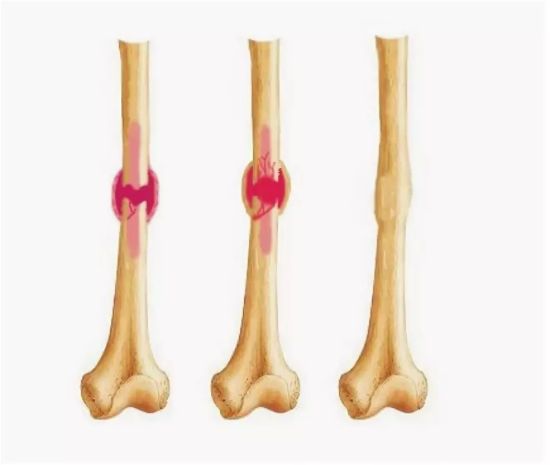
Как срастаются кости
Прямое или непрямое воздействие на кость – основная причина нарушения ее целостности. Перелом возникает из-за направленного удара, падения с высоты, автодорожного происшествия, несчастного случая, в том числе во время выполнения профессиональных обязанностей. Независимо от причины столь серьезной травмы, в дальнейшем кость обязательно срастется.
А произойдет это в несколько этапов:
- Развитие воспаления. Повреждение мягкотканных структур отломками костей приводит к формированию патологического очага. Иммунной системой начинает усиленно вырабатываться медиаторы боли и лихорадочного состояния. Повышение их количественного содержания приводит к развитию воспаления, стимулируя процессы формирования костных клеток.
- Образование мягкой мозоли. На начальной стадии отломки срастутся, а их смещение относительно друг друга будет исключено за счет формирования фиброзных тканей, для которых не характерна какая-либо функциональная активность.
- Образование жесткой мозоли. С течением времени мягкотканная мозоль трансформируется в жесткую, прочную. Она не является полноценной костью, способной выдерживать большие нагрузки, но способна удерживать отломки в физиологическом положении, предупреждать последующие повреждения.
На завершающем этапе костные структуры сращиваются. В них теперь поступают все необходимые питательные и биологически активные вещества, кислород, что предрасполагает к ускоренной регенерации.
НА ЗАМЕТКУ! Во время перелома сустава всегда повреждается не только кость, но и хрящ. Для его полноценного дальнейшего функционирования нужна тщательная репозиция отломков. Основная цель терапии любого суставного перелома – восстановление поверхностей. Если полноценного срастания хрящевых тканей не происходит, то значительно повышается риск необратимых осложнений.
Читайте также: Реабилитация после перелома лучевой кости руки
Что влияет на скорость восстановления
При медленном выздоровлении пациента травматолог обязательно выясняет, почему не срастается кость после перелома. На скорость восстановления влияет возраст пострадавшего. Естественное старение организма приводит к замедлению регенерации, снижению продукции коллагена. Поэтому терапия детей и подростков займет меньше времени, чем лечение пациента пожилого и старческого возраста.
Какие факторы еще влияют на скорость восстановления костных и хрящевых тканей:
- Форма перелома. Восстановление будет более быстрым при закрытом повреждении кости. Открытый перелом осложнен существенными травмами мягкотканных структур, мышечных волокон, связок, сухожилий, нервных волокон, кровеносных сосудов.
- Вид поврежденной кости. Полая трубчатая кость восстанавливается медленнее, чем губчатая, а мелкая сращивается быстрее крупной.
- Интенсивность повреждения. Если перелом осложнен серьезными травмами мягкотканных структур, то высока вероятность развития инфекционного процесса и медленного восстановления. Сочетанные повреждения заживают медленнее, так как организм равномерно распределяет ресурсы на сращение всех сломанных костей.
- Наличие хронических патологий, замедленный обмен веществ. Многочисленные заболевания нарушают восстановительные процессы. Это характерно для сахарного диабета, почечной или печеночной недостаточности.
- Беременность. Во время вынашивания ребенка организм матери недополучает необходимое ему количество кальция, фосфора и нужных для их усвоения жирорастворимых витаминов.
На скорость сращения влияет своевременное оказание мер первой помощи. Например, правильная иммобилизация, купирование кровотечения. Чем раньше пострадавший был доставлен в травматологическое отделение, тем короче восстановительный период.
Восстановление трубчатых костей после перелома протекает более медленно – их полноценное сращение может занимать месяцы Важно! Во время естественной менопаузы дефицит эстрогенов приводит к повышенной хрупкости и истончению костей. Если женщина в период климакса не принимает определенные лекарственные средства, то сращивание костей будет весьма долгим.
Способы быстрой регенерации
При всех видах переломов применяется массаж, который позволяет улучшить кровообращение и активизировать обменные процессы в области несрастающейся кости.
Пострадавших направляют на санаторно-курортное лечение, назначают йодобромные, радоновые, хлоридно-натриевые, хвойно-соляные ванны. Им показано проведение комплекса восстановительных мероприятий в условиях специализированных реабилитационных центров. Что еще делать при чрезмерно медленном сращении ломанной кости:
- скорректировать рацион питания, включить в ежедневное меню продукты с высоким содержанием витаминов, микро- и макроэлементов;
- принимать сбалансированные витаминно-минеральные комплексы;
- отказать от курения, полностью исключить употребление любых алкогольных напитков;
- соблюдать щадящий режим, придерживаться умеренной физической активности, не допускать серьезных нагрузок на поврежденную кость.
Но и малоподвижный образ жизни травматологи вести настоятельно не рекомендуют. Это станет причиной ухудшения кровообращения, ослабления и даже полной мышечной атрофии.
Особенности питания
Основное правило диеты при плохо срастающихся костях после перелома – в организм с продуктами питания должно поступать достаточное количество кальция. Чтобы он полноценно усваивался, нужно есть продукты с высоким содержанием витамина D. Абсорбции важнейшего макроэлемента и его правильному распределению в костных структурах способствуют аскорбиновая и фолиевая кислоты, витамины группы B.
При соблюдении лечебной диеты врачи рекомендуют придерживаться таких правил:

Как принимать Мумие при переломах
- Нельзя отказываться от продуктов с животным белком. Однако при поступлении их в избыточном количестве всасывание кальция нарушается из-за развития в кишечнике гнилостных и бродильных процессов.
- Питаться следует небольшими порциями 5-6 раз в день. Но последний прием пищи должен быть не позднее, чем за три часа до сна.
- Подсаливать пищу нужно не во время приготовления, а за столом. Так можно постепенно снизить количество соли, а затем и вовсе от нее отказаться.
- При отсутствии противопоказаний нужно пить около 2,5 литров жидкости в день. Это способствует нормализации водно-электролитного баланса, ускорению очищения организма от токсинов.
- Нельзя жарить продукты. Диетологи рекомендуют припускать их в небольшом количестве воды, готовить на пару, запекать в фольге. Из напитков полезны слабосоленые минеральные воды, настой из плодов шиповника, ромашковый и зеленый чай, овощные соки, компоты из сухофруктов. Рацион питания должен состоять из сыров нежирных сортов, варенца, ряженки, кефира, отварных яиц, паровых омлетов, злаковых каш с молоком, овощных и творожных запеканок.
Лечебная физкультура
Пострадавшие долгое время не могут наступать на поврежденную ногу или двигать травмированной рукой, что может стать причиной ослабления мышц, в свою очередь, замедляющего сращение кости. Физиопроцедур, массажных сеансов недостаточно, так что требуется выполнение упражнений лечебной физкультуры. Интересный факт – занятия начинаются спустя несколько дней после наложения гипса. Пациенту рекомендуется постоянно двигать пальцами, напрягая мышцы, поворачивать ногу или руку из стороны в сторону.

Избежать несрастания костей после перелома позволяет выполнение щадящих упражнений сразу после наложения гипса, например, шевеление пальцами
Если кость не срастается, то основные занятия начинают несколько позже. Интенсивность, амплитуда движений постепенно повышаются. Это позволяет сократить время восстановления кости. Упражнения предотвращают мышечную слабость, нормализуют все вегетативные функции. Ежедневные занятия улучшают психоэмоциональное состояние пострадавшего. Боли ослабевают, мышцы становятся крепче, движения увереннее.
После снятия гипсовой повязки врач ЛФК составляет график занятий, подбирает самые результативные упражнения, дает такие рекомендации:
- нельзя сразу стараться делать все упражнения, следует отслеживать свое самочувствие;
- если их выполнение доставляет сильную боль, то тренировку необходимо остановить. Возобновить ее разрешается после продолжительного отдыха, который нужно дать травмированной руке или ноге.
Сразу после наложения гипсовой повязки врачи рекомендуют пациентам меньше оставаться в постели. Спустя несколько дней после переломов можно передвигаться на костылях по палате и больничному коридору. На втором этапе реабилитации, как только врач разрешит снять гипс, пациенты пользуются тренажерами, занятия на которых укрепляют мышцы без повышенных нагрузок. Чтобы кости быстрее срослись, нужно проводить больше времени на свежем воздухе, оказывающем тонизирующее действие на весь организм.
Полезная информация! Полноценное сращивание костных отломков возможно только с приложением нагрузок на поврежденную конечность. Сначала приходится преодолевать умеренную боль, но ее появление закономерно.
Физиотерапевтические процедуры
Срастающиеся кости восстановятся быстрее при регулярном посещении физиолечебниц. Особенно востребован электрофорез. На место перелома накладывается стерильный тампон, пропитанный раствором препарата, а сверху располагаются металлические пластины. Под воздействием электрических импульсов молекулы лекарственного средства проникают непосредственно в область срастающихся отломков. Во время процедуры используются хондропротекторы, в том числе растительного происхождения, витамины группы B, растворы солей кальция.
Выполняются и такие физиопроцедуры:
- ультразвуковая терапия для улучшения микроциркуляции в поврежденных тканях и ускорения оттока лимфы;
- УВЧ-терапия для ускорения репаративных процессов, купирования воспаления, улучшения обмена веществ;
- парафинотерапия для снятия отечности, восполнения запасов в травмированной кости питательных и биоактивных соединений;
- магнитотерапии для одновременного укрепления кости, связок, мышц, сухожилий.
Но самой эффективной физиопроцедурой является ударно-волновая терапия – метод кратковременного, прицельного воздействия на несросшиеся кости акустическими волнами. При механическом давлении растягиваются мембраны клеток, а в результате повышения их проницаемости кровь быстрее циркулирует по сосудам, ускоряется метаболизм. Под воздействием ударной волны повышается активность остеобластов, начинают синтезироваться структурные элементы кости, отмечается рост новых мелких сосудов и капилляров, которые приносят питательные вещества в область перелома, начинает образовываться костная мозоль.
Ударно-волновая терапия используется как самостоятельный метод ускорения заживления переломов при замедленном сращении переломов. Часто достаточно проведения трех процедур, чтобы добиться образования костной мозоли, которая четко видна на рентгеновских снимках.
Массаж
Если кость не срастается, то в лечебные схемы включаются сеансы массажа. С помощью растираний, поглаживаний, вибраций ее регенерация проходит значительно быстрее. Повысить эффективность процедур поможет применение кремов с разогревающим, обезболивающим, противоотечным действием. Они не только облегчают скольжение рук массажиста, но и усиливают кровоток в месте перелома.
Во время сеансов отмечаются такие терапевтические эффекты:
- устранение отечности и застойных явлений в области травмированной кости;
- увеличение скорости регенерации костных тканей;
- укрепление мышечного корсета;
- повышение амплитуды движений после перелома.

Ускорить срастание костей после перелома позволят регулярные массажные сеансы
Движения массажиста всегда мягкие, поглаживающие, направленные не на кость, а окружающие ее мышцы. По мере их укрепления интенсивность разминаний повышается. Выполняются щадящие постукивания, вибрирующие движения.
Фармакологические препараты
Витамины необходимы не только для правильной работы суставов, костей и связок, но и для их быстрого, полноценного восстановления после повреждения. При нехватке в организме этих биологически активных веществ замедляются, а иногда и полностью останавливаются процессы регенерации. А сросшаяся, казалось бы, кость остается хрупкой, что становится причиной нового перелома. Обеспечить ее качественное и быстрое восстановление поможет курсовой прием лекарственных средств или биоактивных добавок.
Они могут разниться стоимостью, местом производства, но их состав обязательно должен быть представлен хотя бы одним из таких компонентов:
- хондроитина сульфатом – основным компонентом хрящевого матрикса, принимающим активное участие в построении костных тканей;
- глюкозамина сульфатом (гидрохлоридом), активизирующим процессы биосинтеза протеогликанов, а также ингибирующим ферменты, разрушающие костные элементы;
- гиалуроновой кислотой, служащей своеобразным амортизатором, препятствующей преждевременному повреждению костей;
- коллагеном, способствующим постепенному восстановлению травмированных костных структур, причем регенеративные процессы протекают на фоне уменьшения воспаления, снижения выраженности болей.
В лечении труднозаживающих переломов особенно хорошо зарекомендовали себя системные средства Дона, Артра, Структум, Алфлутоп, Хондрогард. С этой задачей успешно справляются и наружные препараты – Терафлекс, Хондроксид, Хондроитин-Акос, Артро-Актив из синей линейки. Ингредиенты всех хондропротекторов накапливаются в элементах опорно-двигательной системы, а затем стимулируют регенерацию костей, устраняют остаточные боли.

Срастание костей после перелома будет более быстрым на фоне курсового приема препаратов на основе кальция Рекомендация врача! При замедленном сращении костей обязательно в терапевтические схемы включаются монопрепараты кальция, например, хлористый кальций, комбинированные средства с витамином D и микроэлементами – Натекаль, Кальций D3.
Чтобы ускорить сращение костных отломков, нужно использовать все способы быстрого восстановления одновременно. Необходимо принимать препараты, проводить физиопроцедуры, заниматься физкультурой, соблюдать диету. Практикуется комплексный подход к терапии переломов, что позволяет избежать тяжелых осложнений, например, появления контрактур, развития деформирующего остеоартроза.
Загрузка…
Источник
Вследствие нарушения репаративного остеогенеза происходит замедленное сращение костей, а в некоторых случаях это приводит к их несращению и образованию ложного сустава (псевдоартроз). Причиной этого могут быть общие и местные факторы.
- Факторы нарушения заживления переломов
- Несросшийся перелом
- Псевдоартроз
- Оперативное лечение больных с ложными суставами
- Неправильное сращение кости
Факторы нарушения заживления переломов
К общим факторам относятся: нарушение функции эндокринных желез, беременность, авитаминоз, острые и хронические инфекционные заболевания, расстройства трофики т.д.
Местные факторы являются ведущими среди причин нарушения репаративного остеогенеза. Их можно разделить на три группы (Д. В. Руда, 1976):
1. Ошибки при лечении: недостаточная репозиция отломков и неустраненных интерпозиций мягких тканей между ними, ненадежная иммобилизация после репозиции и частая замена гипсовых повязок, слишком обширное скелетирование кости во время операции (нарушается кровоснабжение), применение неадекватных фиксаторов для остеосинтеза (нестабильная фиксация) и др.
2. Факторы, связанные с тяжестью травмы и ее осложнениями: множественные и открытые переломы, массивное повреждение мягких тканей (мышц, сосудов, нервов), нагноение и остеомиелит.
3. Причины, которые зависят от анатомо-физиологических особенностей перелома: локализация, степень кровоснабжения (перелом головки или шейки бедренной кости, ладьевидной кости) и другие.
Нарушение репаративного остеогенеза при переломах костей ведет к замедленной консолидации (сращения) отломков, к несращению их или образованию ложного сустава (псевдоартроз), иногда – к неоартрозу (новому суставу). Под замедленной консолидацией перелома понимают такие случаи, когда не произошло костное сращение отломков в общепринятые нормальные сроки для конкретной локализации перелома.
Несросшийся перелом
Несросшимся переломом называют такой, при котором после двойного срока, необходимого для сращивания данной кости, клинически выявляют боль и патологическую подвижность в месте перелома, рентгенологически – щель между отломками при еще закрытых (костнонезарощених) костно-мозговых полостях отломков. Если есть костная заращение этих полостей замыкающими пластинками, это говорит о сложившемся ложном суставе (псевдоартроз).
Итак, дифференцировать несросшийся перелом от псевдоартроза можно клинически за болью в месте перелома, который возникает во время движений и нагрузки конечности, и рентгенологически – за отсутствием заращениея костно-мозговых полостей.
Все последствия нарушения репаративного остеогенеза патогенетически взаимосвязаны, зависят от причинных факторов и качества лечения. Во время движения отломков происходит постоянное травмирование свежих структур костной мозоли, включая новообразованные сосуды.
При сохранении способности человеческого организма к репаративному процессу в области перелома появляются компенсаторные изменения в виде краевых разрастаний, которые в той или иной степени постепенно уменьшают патологическую подвижность отломков. Образуется гипертрофический или гиперваскулярний мозоль, при которых преобладают процессы костеобразования над процессами рассасывания кости. Несмотря на образование значительного веретенообразного загрубения в области перелома, клинически определяют патологическую подвижность, болезненность, рентгенологически костного сращения между ними не видно. Щель между отломками заполнена грубоволокнистой соединительной тканью.
Далее регенеративный процесс при замедленном сращении может идти в двух направлениях, что зависит от ряда факторов. Если отломки сжимаются между собой, а при их нагрузке (физиологическое сокращение мышц, дозированная нагрузка в повязке) действующая сила совпадает с осью поврежденного сегмента и идет перпендикулярно к линии перелома, то волокнистая соединительная ткань превращается в хрящевую, а затем – в костную, т.е. наступает вторичное сращение костей, хотя происходит оно довольно долго.
Если сила будет действовать не по оси сегмента, совпадать или приближаться к линии перелома, то кости не срастутся, и постепенно сформируется гипертрофический ложный сустав. Характерными клиническими признаками ложного сустава является патологическая подвижность и отсутствие боли на месте перенесенного перелома, рентгенологическими – закрытие костно-мозговых полостей (наличие запирающих пластинок) и щель между отломками
Преобладают процессы рассасывания костной ткани над костеобразованием. Концы отломков становятся тоньше и заостренными, а щель между ними шире. Параосальные костные наслоения исчезают. Обломки между собой соединены соединительной тканью, которая наименее дифференцированная и не требует хорошего кровоснабжения. При значительной патологической подвижности между отломками формируются щель и типичный гиповаскулярний (атрофический) псевдоартроз.
Псевдоартроз
Зачастую бывает псевдоартроз большеберцовой кости, реже – костей предплечья, плеча и бедра.
При длительном псевдоартрозе щель на время заполняется слизеподобной жидкостью, а концы отломков от трения покрываются грубоволокнистым хрящом, шлифуются, участок охватывается фиброзной капсулой и таким образом возникает новый сустав (неоартроз).
Лечение по поводу переломов костей с нарушением репаративного остеогенеза включает общие и местные средства.
Общие средства лечения заключаются в повышении имуннореактивних сил организма, тонуса мышц, улучшении гемодинамики, обменных процессов и т.д. Для этого применяют полноценное, богатое белками и витаминами, питание, анаболические стероиды (нерабол, кортикотропин), мумие, экзогенную ДНК т.д. Назначают ЛФК, массаж, физиотерапевтические процедуры (общее кварцевание, теплые укутывания и т.п.).
Местное лечение заключается в создании оптимальных условий для сращения кости путем репозиции и обездвиживания отломков, нормализации местного крово- и лимфо обращения и трофики тканей, в профилактике и рациональном лечении гнойных осложнений.
При замедленной консолидации сращения костей достигают консервативными методами – надежной фиксацией и стимуляцией репаративных процессов.
Если перелом не срастается в нормальный для него срок и сопровождается гипертрофическим мозолью, то целесообразно продолжить фиксацию сегмента гипсовой повязкой, ортезом, а лучше – аппаратом Илизарова или другим аппаратом с функциональной нагрузкой конечности. Одновременно следует применять комплекс общих и местных средств лечения, которые бы стимулировали сращения кости.
В тех случаях, когда после травмы прошло два средние сроки, необходимые для сращения кости конкретного сегмента (локализации), а сращения нет, то рассчитывать на успех консервативного лечения нельзя.
Оперативное лечение больных с ложными суставами
Оперативное лечение больных с ложными суставами применяют давно, и методы его совершенствуются по мере развития науки. При псевдоартрозе, который образовался после закрытого перелома, в свое время методом выбора был металлоостеосинтез с костной пластикой.
После обнажения участка псевдоартроз освобождают от рубцов и освежают костные отломки, которые после репозиции прочно фиксируют металлическим стержнем, убитым интрамедуллярного. Затем участок псевдоартроза перекрывают костным аутотрансплантатом, который берут из проксимального метаэпифиза большеберцовой кости или крыла подвздошной кости, используют аллотрансплантаты (консервированные трупные) или ксенотрансплантаты (бычью кость). Трансплантат тесно подгоняют губчатой поверхностью к обнаженному слою участка псевдоартроза и прочно фиксируют проволокой или болтами. Операцию заканчивают наложением гипсовой повязки, которой иммобилизуют конечность до сращивания кости.
При тугом псевдоартрозе без смещения отломков хороших результатов достигают с помощью менее травматического операции – костной пластики с Хахутовым. После обнажения участка псевдоартроз со стороны раны поднадкостничной в обоих отломков вырезают одинаковой ширины трансплантаты. Их длина в одном из отломков должна составлять 2 / с, а во втором – 1 / с общей длины трансплантата. Трансплантаты перемещают так, чтобы более длинной частью перекрыть щель псевдоартроза, а меньшей заполнить образовавшийся дефект после перемещения. После операции конечность фиксируют гипсовой повязкой до сращения кости.
При гиповаскулярном псевдоартрозе оправдала себя операция декортикации, которая обновляет процессы регенерации. После вскрытия всех мягких тканей в области псевдоартроза поднадкостничной долотом сбивают тонкие пластинки коры так, чтобы они содержались на надкостнице с прилегающими к нему мягкими тканями. Выполнив круговую декортикацию, рану зашивают и накладывают гипсовую повязку.
Для возбуждения репаративного остеогенеза и улучшения кровоснабжения участка псевдоартроз некоторые хирурги долотом делают насечки мозоли и кости на глубину 2-3 мм в виде еловой шишки. Весьма проблематично было лечение больных с инфицированным псевдоартрозом, осложненным остеомиелитом, и после открытых переломов. Лечение затягивалось на многие месяцы и даже на годы, поскольку открытое оперативное лечение можно проводить не ранее 6 месяцев после заживления нагноившейся раны или закрытия свища.
Чтобы ускорить срастание инфицированного псевдоартроза, применялась операция Стюарда-Богданова, или внеочагового обходного полисиностоза, а при дефектах большеберцовой кости – операция Гана – перемещение малоберцовой кости под большеголенную.
Разработка и воплощение в травматологическую практику компрессионно-дистракционного аппарата Илизарова открыло новую эпоху, которая в корне изменила тактику лечения при псевдоартрозах, в том числе осложненных остеомиелитом и дефектами кости.
Применение аппаратного остеосинтеза позволяет устранить деформацию, создает стабильную фиксацию поврежденного сегмента, обеспечивает движения в прилегающих суставах, позволяет нагружать конечность. Однако при гиповаскулярном псевдоартрозе процесс срастания кости даже в аппарате остается замедленным, и поэтому нужно дополнительно применять костную пластику.
Больных с нагноительных процессами в области псевдоартроза лечат по общим правилам гнойной хирургии в условиях аппаратного остеосинтеза.
При псевдоартрозах, осложненных остеомиелитом, даже когда есть свищ, применение аппарата и создание стабильной фиксации приводит к усилению регенерации, затуханию воспалительного процесса, закрытию свища и сращению кости. Если есть сформированный секвестр, проводят секвестрэктомию в аппарате или перед его наложением. С помощью аппаратного остеосинтеза удается сократить срок лечения больных и добиться сращения кости.
При дефектах кости накладывают 4-кольцевой (или больше) компрессионно-дистракционный аппарат, проводят однополюсную, а при больших дефектах – двухполюсную остеотомию (компактотомию) в метафизарном (губчатом) участке кости. После образования первичного клеточного регенерата (7-10 дней) начинают опускать средний фрагмент кости в сторону дефекта. Опускания проводят очень медленно, по 1 мм в сутки (в один или два приема по 0,5 мм), сближением между собой средних колец аппарата. По мере расширения пространства в области остеотомии он заполняется новым регенератом, постепенно растет.
При достижении сближения концов костных отломков в месте бывшего дефекта, создают некоторую их компрессию, чтобы вызвать некробиоз и стимулировать местный репаративный процесс и сращение отломков. Для полного костного сращения аппарат следует содержать в нейтральной позиции в течение 2,5-4 мес. Этот способ лечения позволяет устранять дефекты костей на значительном протяжении (15 см и более).
Неправильное сращение кости
Неправильно сросшимся называют перелом, при котором кость срослась с отклонением от ее анатомической оси и нарушением статикодинамической функции.
У больных с переломами костей, которые не лечились или неправильно лечились, кости срастаются преимущественно со смещением отломков. При неправильно сросшихся внутрисуставных переломах является инконгруентность суставных поверхностей или нарушения угловых соотношений сустава, ведет к нарушению функций конечности, контрактуры, развития посттравматического деформирующего артроза и вторичных статических деформаций.
При диафизарных переломах кости неправильно срастаются, если есть полная репозиция отломков, наложена неполноценная гипсовая повязка или ее преждевременно снят, в результате чего обломки повторно смещаются.
Очень часто отломки не управляются скелетным извлечением, когда не соблюдаются правила репозиции и не используют корригирующих тяг, или обломки вторично смещаются вследствие преждевременного снятия извлечения. Бывают случаи неправильного сращения костей, если больной нарушает режим лечения.
Лечение больных с неправильным сращиванием костей проводят тогда, когда нарушается функция конечности или имеет место укорочение нижней конечности. Укорочена верхняя конечность с сохраненной осью и функцией лечению не подлежит. Следует устранить угловое смещение отломков у детей, поскольку с возрастом деформация будет увеличиваться.
В случае неполного сращения диафизов костей деформацию можно устранить закрытым способом под наркозом. Неправильно сросшиеся диафизы и эпифизы требуют оперативного лечения. Чаще всего проводят остеотомию на верхушке деформации диафиза с фиксацией отломков металлическим фиксатором и последующим лечением, как и при свежих переломах. Сросшиеся отломки, смещены в ширину, во время операции выделяют, освежают, открывают костно-мозговые полости, а после репозиции проводят металлоостеосинтез.
Околосуставной остеотомией ограничиваются при нарушении оси конечности после внутрисуставного перелома, который обязательно требует восстановления конгруэнтности суставных поверхностей. Смещенный отломок отделяют до мозоли, репонируют под визуальным контролем и фиксируют так, чтобы совпадали суставные хрящевые поверхности. Если такая операция невозможнп, то проводят артропластику (локтевого, тазобедренного, коленного), артродез (голеностопного, коленного) или эндопротезирование (тазобедренного, коленного, локтевого суставов) у пожилых людей.
Источник
