Чрезмыщелковый перелом плечевой кости у детей лфк
Лечебная физкультура при переломах области локтевого сустава является важнейшим звеном комплексной терапии, обеспечивающим решение как общих, так и специальных лечебных задач.
С первых же дн. после наложения иммобилизации, если позволяет общее состояние больного, на фоне общеразвивающих проводят упражнения для пальцев иммобилизованной конечности, идеомоторные упражнения для лучезапястного и локтевого Суставов, назначают также движения в плечевом суставе сначала с помощью здоровой руки, а после овладения массой иммобилизованной конечности – самостоятельные’ (сгибание, разгибание и ротация). Отведение в плечевом суставе включают перед снятием иммобилизации, так как при этом движении может произойти смещение отломков. В I периоде применения лечебной физкультуры при переломах нижнего отдела плечевой кости также используют упражнения в статическом напряжении мышц травмированной руки, в расслаблении и дыхательные. При скелетном вытяжении упражнения пальцев и кисти более разнообразны по условиям иммобилизации.
После снятия иммобилизации (II период) первые занятия лечебной физкультурой лучше всего проводить в теплой ванне при температуре воды 37 – 38 °С или после парафиновых или озокеритовых аппликаций. Рекомендуемая длительность занятий 12-15 мин. В ванне производятся движения пальцами, движения в лучезапястном суставе, а также небольшое сгибание и разгибание, супинация и пронация в локтевом суставе.
Затем продолжают активные упражнения в облегчающих условиях – масса больной руки снимается посредством поддержки (инструктор лечебной физкультуры держит руку ребенка за кончики пальцев) или использования скользкой поверхности. Проводятся движения, аналогичные упражнениям в ванне. Последовательность выполнения специальных упражнений следующая: сначала движения в пальцах и лучезапястном, затем в плечевом суставе. При выполнении этих упражнений рука ребенка согнута в локтевом суставе под тем же углом, что и при ношении лонгеты. Затем из указанного положения выполняются активные упражнения (сгибание и разгибание) для локтевого сустава. В зависимости от вида перелома усиливается разгибание (при сгибательном переломе) или сгибание (при разгибательном).
В локтевом суставе также выполняются упражнения в супинации и пронации.
Особое значение придается упражнениям в расслаблении – необходимо научить ребенка полностью расслаблять мышцы пораженной конечности.
После освоения движений в облегчающих условиях в занятия включаются упражнения с самопомощью. Например, пальцы рук сплетены «в замок», сгибая руки в локтевых суставах, нужно коснуться ладонями лба. Разогнуть руки, повернуть кисти сплетенных рук ладонной поверхностью вперед. Цель упражнения произвести все виды движений в травмированном локтевом суставе с помощью здоровой руки.
Для восстановления движений можно также использовать маховые движения в локте при расслабленной конечности. Особое внимание во время занятий обращается на сохранение или восстановление ротационных движений в локтевом суставе. Специальные упражнения в пронации и супинации проводятся при фиксированном плече, активно, в облегчающих условиях (предплечье лежит на столе, движению помогает тяжесть кисти) либо в теплой ванне. После занятия, до тех пор, пока ребенок не сможет удерживать активно массу травмированной руки, лучше всего подвешивать пораженную конечность на косынке.
В 111 периоде в занятиях лечебной физкультурой постепенно повышается общая физическая нагрузка за счет длительности занятий, постепенного увеличения числа повторений, введения сопротивления, отягощения, работы с предметами, использования снарядов и упражнений прикладного характера.
В зависимости от вида и тяжести переломов дистального отдела плечевой кости, а также предпринятого лечения в методике лечебной физкультуры имеется ряд особенностей, связанных главным образом со сроками начала активных движений в локтевом суставе.
При чрезмыщелковых переломах без смещения у больных до 7 лет активные движения в локтевом суставе начинают на 8-10-й день после травмы, а у ребят более старшего возраста – через 2 недели.
При чрезмыщелковых переломах со смещением после закрытой репозиции движения начинают у ребят до 7 лет с 10 -12-го Дня, а у старших ребят с 12-16-го дня. После оперативного вмешательства активный движения начинают через 3 нед, для чего снимают фиксирующую лонгету, которая еще остается на 3 – 4 дня после начала активных движений. Функция конечности восстанавливается в этих случаях через 21/2 – 4 мес.
При переломах головчатого возвышения в случае эпиметафизарного повреждения без смещения движения начинают на 7 -10-й день, а функция восстанавливается через 2-3 недели.
При эпиметафизарном переломе со смещением движения начинают на 10-14-й день, функция обычно восстанавливается через 1/2 – 2 мес. При переломах ядра окостенения после закрытой репозиции движения начинают на 14 -16-й день, функция руки восстанавливается через 2 – 3 мес. После оперативного вмешательства движения начинают на 20 -21-й день, функция восстанавливается через 1/2-3 мес.
При переломе блока плечевой кости (эпиметафизарный без смещения) движения начинают на 7 -8-й день. Функция восстанавливается через 2 – 4 мес. При эпиметафизарном переломе со смещением после закрытой репозиции и оперативного вмешательства движения начинают через 14-16 дн..
При изолированном переломе блока плечевой кости движения начинают через 3 недели.
При иадмыщелковых переломах плечевой кости без смещения и со смещением после оперативного вмешательства движения начинают через 3 недели.
При переломе иадмыщелковых возвышении без смещения движения начинают на 5 – 7-й день, со смещением после закрытой репозиции на 7-8-й день, после операции на 14 – 16-й день.
При переломах локтевого отростка локтевой кости без смещения активные движения начинают через 10-12 дн., функция обычно восстанавливается через 2 – 3 недели. При закрытой репозиции и оперативном вмешательстве активные действия начинают на 14-16-й день. Функция восстанавливается через У1/2 – 2 мес.
При переломах венечного отростка локтевой кости движения начинают на 10-12-й день. Функция восстанавливается через 1^2 недели.
При переломе Мальгеня активные движения назначают на 10- 12-й день. При переломе Монтеджа активные действия начинают в зависимости от вида перелома и возраста ребенка: при эпиметафизарных переломах у ребят до 5 лет на 14-18-й день, старше 5 лет – на 18 -22-й день; при диафизарных переломах у ребят до 5 лет на 18 -22-й день, у старших ребят на 21-28-й день.
При переломах шейки лучевой кости без смещения активные движения начинают на 8-10-й день, движения восстанавливаются через 2 – 4 недели после окончания иммобилизации. При переломах со смещением после закрытой репозиции при неосложненных переломах движения начинают на 12-14-й день, а при сочетании с переломами костей предплечья – через 3 – 4 недели. Функция восстанавливается медленно, примерно через 2-3 мес.
После «подкожной» репозиции движения начинают через 10-12 дн.. Функция восстанавливается через 4 – 8 недели.
Лечебная физкультура в реабилитации больных с переломами области локтевого сустава. Лечение травмы локтевого сустава в настоящее время осуществляется на достаточно высоком уровне, однако функция сустава у ребят не всегда восстанавливается полностью. Поэтому медицинской реабилитации ребят с последствиями повреждений локтя придается большое значение.
Цель реабилитации – полноценное восстановление здоровья и дееспособности травмированного ребенка и его быстрейший возврат к обычным условиям жизни, учебы, занятиям физкультурой и спортом.
Первые этапы реабилитации при травме области локтевого сустава осуществляют в стационарных условиях: это клинический этап, заканчивающийся образованием структурной костной мозоли. На следующем, поликлиническом или санаторном, этапе реабилитации должно быть достигнуто полное функциональное восстановление с нормализацией возрастных показателей физического развития и двигательной активности. При тяжелых травмах области локтевого сустава и неполноценной функции травмированной конечности необходим 3-й этап – собственно реабилитации, обеспечивающий оптимальные условия для восстановления функции сустава.
В реабилитации используют лечебную физкультуру, физиотерапию, массаж и рациональные укладки, а при необходимости – хирургические реконструктивные вмешательства. Применяют физиотерапевтические процедуры рассасывающего характера (электрофорез лидазы, ронидазы, калия йодида» натрия хлорида) и способствующие повышению эластичности ригидных периартикулярных тканей (озокерит парафин).
Массаж избирательный в зависимости от состояния мышц: укрепляющий, тонизирующий массаж ослабленной растянутой мускулатуры и расслабляющий – для мышц с повышенным тонусом.
Широко используют лечебную физкультуру в бассейне в сочетании с лечебным плаванием.
Упражнения для больной руки – активные с максимально возможной амплитудой, с сопротивлением и отягощением избирательно для ослабленных мышц. Специальные упражнения сочетаются с общеразвивающими с максимальной соответственно возрасту и физической подготовке нагрузкой, играми, упражнениями спортивного и прикладного характера.
После занятия лечебной физкультурой конечность укладывается на 30-40 мин в шинку в достигнутом положении максимального сгибания при разгибательной контрактуре и разгибания при сгибательной, а также в соответствующем положении при ротационных нарушениях.
При неуспешности консервативного лечения производится оперативное вмешательство, после которого осуществляется иммобилизация. После удаления оссификатов, артротомии сустава, формирования ямок плечевой кости, артропластики срок иммобилизации – 8-10 дн.. После остеотомии плечевой кости – 3-4 нед, при оперативном вправлении головки луча – 3 недели.
В периоде иммобилизации лечебная физкультура проводится по методике I периода, после снятия иммобилизации начинают активные движения в локтевом суставе. Как правило, сначала иммобилизацию снимают только на время занятий лечебной физкультурой. В дальнейшем методику лечебной физкультуры расширяют и включают в нее все средства, применяемые во II, а затем в III периоде.
Источник
Переломы плечевой кости у детей относятся к категории достаточно распространенных травм. Повреждение чаще возникает вследствие падения или удара. Иногда причиной становится резкое выкручивание руки (во время драки, игры или борьбы), дорожно-транспортное происшествие либо падение с высоты. Симптомы могут существенно различаться в зависимости от уровня перелома. Типичными проявлениями являются резкие боли, припухлость и ограничение движений. Нередко наблюдается патологическая подвижность, синюшность кожи или гематомы в области повреждения. При смещении может быть заметна деформация конечности. Диагностика проводится на основании осмотра и изучения рентгеновских снимков. Иногда требуются дополнительные исследования (КТ, МРТ) и консультации других специалистов. Лечение обычно консервативное, при тяжелых переломах проводится в стационаре, при повреждениях без смещения – амбулаторно.
Общие сведения
Переломы плечевой кости у детей преимущественно возникают в быту, во время игр или занятий спортом, вследствие падения либо прямого удара. Гораздо реже причиной травмы становятся масштабные происшествия: падения с высоты, автомобильные аварии, сдавления при обвалах (во время землетрясений или игр в опасных местах, например, на стройках). При бытовых травмах повреждения обычно изолированные, при масштабных происшествиях нередко наблюдается сочетание с другими травмами: переломами других костей, ЧМТ, повреждениями грудной клетки, мочеполовой системы и органов брюшной полости.
Переломы верхних и средних отделов плечевой кости наблюдаются относительно редко. Наибольшее количество случаев приходится на нижний отдел плеча – самый сложный в плане лечения и чреватый различными осложнениями из-за близости сустава и определенных анатомических особенностей (сложная конфигурация кости, близость сосудов и нервов, склонность к прогрессирующему отеку мягких тканей и т.д.).
В классификации переломов плечевой кости у детей выделяют три группы повреждений: повреждения верхнего метаэпифиза, повреждения диафиза и повреждения дистального отдела. Переломы дистального отдела, в свою очередь, подразделяются на внесуставные и внутрисуставные.

Переломы плечевой кости у детей
Переломы верхнего метаэпифиза плеча
В верхнем отделе возможно возникновение переломов хирургической шейки и чрезбугорковых переломов (остеоэпифизеолизов головки). Ребенок жалуется на резкую боль, которая усиливается при попытке движений. При обычных повреждениях (как со смещением, так и без) движения ограничены, при вколоченных переломах больной может двигать рукой в значительных пределах. В месте повреждения возникает припухлость, при смещении может быть видна деформация. Пальпация болезненна. Диагноз уточняют, направляя ребенка на рентгенографию плечевого сустава. Снимки выполняются в специальных проекциях, в сомнительных случаях дополнительно проводится КТ или МРТ плечевого сустава.
Тактика лечения определяется видом травмы. При вколоченных переломах пациенту накладывают облегченную марлево-гипсовую повязку, лечение проводят амбулаторно, в травмпункте. Срок иммобилизации 10-16 дней. При обычных переломах без смещения тактика лечения та же, но пациента направляют в травматологическое отделение, а срок иммобилизации увеличивается на 5-10 дней.
При наличии смещения выполняется репозиция, накладывается марлево-гипсовая повязка или тыльный лонгет от здоровой лопатки до кисти больной руки. При угрозе повторного смещения используется торакобрахиальная повязка. Лечение стационарное, иммобилизация продолжается от 20-28 дней. Если отломки не удается сопоставить консервативно, выполняется операция – открытая фиксация спицами Киршнера. Спицы удаляют на 10-12 день, гипс снимают через 4 недели.
Переломы диафиза плеча
Диафизарные переломы плечевой кости у детей возникают редко редко и могут быть спиральными, косыми или поперечными. Клиника во всех случаях одинакова: резкая боль, деформация, припухлость и ограничение движений. При пальпации часто выявляется патологическая подвижность. Для подтверждения диагноза обычно достаточно рентгенографии плечевой кости, МРТ или КТ плечевой кости, как правило, не требуются. В процессе обследования назначают консультацию детского невролога, чтобы исключить повреждение (сдавление или разрыв) лучевого нерва. Ребенка госпитализируют в травматологическое отделение. Выполняют репозицию под наркозом, накладывают гипс на 21-30 дней.
Внесуставные (околосуставные) переломы дистального отдела плеча
Надмыщелковые переломы сопровождаются ограничением движений, болью и отеком в нижней трети плеча. При смещении выявляется деформация. Дифференциальный диагноз с другими переломами проводится путем изучения рентгенограмм. В сложных случаях назначают МРТ либо КТ локтевого сустава. Повреждения без смещения подлежат лечению в травмпункте, гипс накладывают на 21 день. При наличии смещения ребенка направляют в стационар, осуществляют репозицию и накладывают гипс на 21-28 дней.
Переломы внутреннего надмыщелка без смещения сопровождаются стертой симптоматикой. Боли нерезкие, движения почти в полном объеме. Наблюдается некоторая сглаженность контуров сустава. При повреждениях со смещением боли резкие, возникает выраженный отек и кровоизлияния. Движения ограничены, ощупывание резко болезненно. Рентгеновские снимки позволяют подтвердить диагноз. У больных младше 6 лет распознавание перелома иногда затруднено, в подобных случаях показаны КТ, МРТ или сравнительная рентгенография обоих суставов. При таких повреждениях возможно сдавление или разрыв локтевого нерва, потому обследование включает в себя консультацию детского нейрохирурга или невропатолога. Лечение консервативное: при отсутствии смещения накладывается гипс, при наличии смещения предварительно осуществляется репозиция. Срок иммобилизации зависит от особенностей перелома и колеблется от 7 до 14 дней.
Переломы наружного надмыщелка наблюдаются редко, обычно – у детей старше 10 лет. Сопровождаются болью, ограниченной припухлостью, ограничением движений. Пальпация болезненна. Рентгенография позволяет подтвердить диагноз. Смещение при таких переломах обычно отсутствует, поэтому большинство детей после наложения гипса наблюдается в травмпункте. Гипс накладывают на 10-12 дней.
Внутрисуставные переломы дистального отдела плеча
Чрезмыщелковые переломы сопровождаются вынужденным положением конечности. Отмечается выраженная деформация, обусловленная смещением, гемартрозом и отеком мягких тканей. Из-за быстро нарастающего отека прощупывание костных отломков может быть затруднено. Пальпацию осуществляют осторожно, стараясь не вызвать дополнительного смещения фрагментов. Активные движения отсутствуют, проверку пассивных движений также производят очень осторожно.
Наряду с рентгенографией локтевого сустава, обязательной частью обследования больных с такой травмой является консультация детского нейрохирурга или невропатолога, поскольку смещение отломков (особенно выраженное) может стать причиной сдавления локтевого, срединного или лучевого нерва. При подозрении на сдавление сосудов дополнительно назначается консультация сосудистого хирурга. Разрывы сосудов и нервов при таких переломах наблюдаются редко, поэтому оперативное вмешательство обычно не требуется, достаточно устранить смещение и назначить специальную терапию для восстановления функции нервных стволов.
Лечение включает в себя репозицию и наложение гипсового лонгета. Ребенка обязательно госпитализируют. Через сутки проводят осмотр и повторную рентгенографию, при увеличении отека, синюшности и онемении кисти повязку аккуратно ослабляют. ЛФК и УВЧ назначают со второго дня, гипс снимают на 8-16 день в зависимости от возраста ребенка. В последующем продолжают занятия лечебной гимнастикой. Массаж не назначают, поскольку он может спровоцировать усиленное образование костной мозоли и оссификацию сустава.
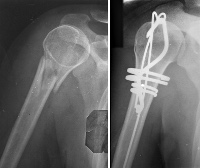
Остеосинтез мыщелков требуется, если после повторной репозиции сохраняется выраженное смещение, которое в последующем может повлечь за собой нарушение функции и формы конечности. Для фиксации фрагментов используют спицы Киршнера или длинные инъекционные иглы. На руку накладывают гипс. В послеоперационном периоде состояние конечности тщательно контролируют, при увеличении отека гипс ослабляют. ЛФК назначают со 2 дня, спицы удаляют через 7-10 дней, после этого проводят курс УВЧ.
Эпифизарные переломы сопровождаются выраженной симптоматикой. Рука полусогнута и развернута ладонью книзу. Сустав отечен, его контуры сглажены, отек больше выражен по наружной поверхности. Разница в диаметре суставов с больной и здоровой стороны может достигать 3-5 см. При разгибании выявляется отклонение предплечья в сторону. Пальпация и движения болезненны. Диагноз выставляется после рентгенографии локтевого сустава. При повреждениях без смещения для уточнения может потребоваться КТ или МРТ локтевого сустава.
При эпифизеолизе головчатого возвышения симптомы обычно выражены не так ярко. Деформации нет, выявляется незначительная или умеренная локальная припухлость в области локтя, контуры сустава сглажены, движения ограничены, особенно затруднено вращение. При полном смещении и сопутствующем вывихе предплечья симптоматика становится более выраженной. Выявляется резкая деформация, движения отсутствуют, при попытке пассивных движений отмечается пружинящее сопротивление. Диагноз выставляется после изучения рентгеновских снимков.
Перелом блока плечевой кости сопровождается болью, гемартрозом, умеренным отеком (преимущественно по внутренней поверхности сустава) и ограничением движений. Рука полусогнута. При смещении может выявляться деформация. Диагноз выставляется после рентгенографии, в сомнительных случаях выполняют сравнительные снимки обоих суставов, МРТ или КТ. Переломы без смещения не требуют госпитализации. Срок иммобилизации зависит от вида повреждения и составляет от 7-8 до 20-21 дня. При наличии смещения детей госпитализируют и выполняют репозицию. Гипс снимают через 14-21 день. Операция показана при «неудержимых» переломах, когда фрагмент после репозиции не удерживается и соскакивает. Отломок фиксируют спицей Киршнера, накладывают гипс, назначают ЛФК. Спицу удаляют на 10-12 день, гипс снимают на 14-16 день.
Источник
