Чистые открытые переломы

Открытый перелом – перелом с повреждением кожных покровов, реже слизистой оболочки, при котором существует сообщение между областью перелома и внешней средой. Чаще наблюдаются открытые переломы костей конечностей. Травма сопровождается болью, отеком и деформацией. В области повреждения имеется рана, иногда в ней просматриваются отломки костей. Диагноз выставляется на основании клинических признаков и результатов рентгенографии. Лечение обычно комбинированное: ПХО раны с последующей иммобилизацией, после заживления раны возможен вне- или внутриочаговый остеосинтез.
Общие сведения
Открытый перелом – повреждение кости, при котором область перелома сообщается с внешней средой через рану на коже или слизистой оболочке. Составляет 8-10% от общего числа повреждений скелета. Может возникать в результате падений, ударов, автодорожных происшествий, техногенных и природных катастроф. При высокотравматичных повреждениях часто наблюдаются сочетания с другими травмами: закрытыми переломами костей туловища и конечностей, тупой травмой живота, ЧМТ, повреждением грудной клетки и т. д.
Открытые переломы относятся к категории сложных повреждений, поскольку при таких травмах резко возрастает риск инфицирования всех элементов кости с развитием острого остеомиелита и других осложнений. Нередко возникают затруднения при фиксации отломков, что связано с необходимостью сохранить доступ к ране для проведения перевязок, а также невозможностью выполнить плановый очаговый остеосинтез до полного заживления раневой поверхности. Лечение открытых переломов осуществляют специалисты в области травматологии.
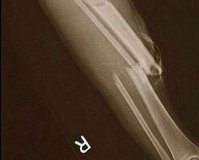
Открытый перелом
Классификация
С учетом особенностей повреждения кожи выделяют два вида открытых переломов: первично открытый – возникший в момент травматического воздействия и вторично открытый – образовавшийся через некоторое время после травмы в результате смещения отломков и повреждения кожных покровов фрагментом кости (например, при неправильной транспортировке). Как правило, при первично открытых переломах наблюдаются раны большей площади, нередко – сильно загрязненные, с инородными телами (кусочками одежды, песком, землей, и т. д.). Для вторично открытых переломов характерно наличие небольшой ранки с выстоящим из нее концом отломка кости. Обильные загрязнения раневой поверхности наблюдаются редко, инородные тела в ране отсутствуют.
В клинической практике применяется классификация О.Н. Марковой и А.В. Каплана, в которой для обозначения размера и степени повреждения используют систему цифр и букв:
- I – размер раны до 1,5 см.
- II – размер раны 2-9 см.
- III – размер раны более 10 см.
- А – перелом с незначительным ограниченным повреждением мягких тканей. Жизнеспособность мягких тканей сохранена или незначительно нарушена.
- Б – перелом с повреждением мягких тканей средней степени тяжести. Наблюдается частичное или полное нарушение жизнеспособности тканей в ограниченной зоне.
- В – перелом с тяжелым повреждением мягких тканей и нарушением их жизнеспособности на значительном протяжении.
Кроме того, в данную классификацию дополнительно введен тип IV, обозначающий переломы с крайне тяжелым повреждением тканей: размозжением, раздавливанием, раздроблением и нарушением целостности магистральных артерий.

Возможно, здесь скрыты шокирующие фото медицинских операций
Открытый перелом
Общие особенности
Все открытые переломы считаются бактериально загрязненными. Микробная инвазия раны может стать причиной целого ряда осложнений: анаэробного, гнилостного, гнойного, а также развития столбняка. Вероятность возникновения инфекционных осложнений увеличивается при ослаблении иммунитета, нарушениях местного кровообращения, наличии нежизнеспособных тканей и обширных повреждениях. Особенно опасны в этом смысле огнестрельные переломы, поскольку в таких случаях всегда образуется значительный массив нежизнеспособных тканей, в ране имеются инородные тела, а местное кровоснабжение ухудшается вследствие контузии.
Основным методом инструментальной диагностики открытых переломов является рентгенография поврежденного сегмента. В отдельных случаях для оценки состояния мягкотканных структур может дополнительно назначаться МРТ. При открытых переломах существует достаточно высокий риск нарушения целостности нервов и сосудов, при подозрении на наличие таких повреждений необходима консультация нейрохирурга или сосудистого хирурга.
При открытых переломах, вне зависимости от размеров раны, показана ее хирургическая обработка. Оптимальные сроки хирургического вмешательства – первые часы после травмы. В ходе операции травматолог удаляет все нежизнеспособные ткани, в том числе – загрязненные мелкие костные фрагменты и специальными кусачками «скусывает» загрязненные концы крупных отломков. Свободно лежащие чистые отломки удалению не подлежат. Врач промывает рану антисептиками, ушивает кожу и, при необходимости – мышцы, не накладывая швы на фасцию.
При значительных дефектах кожи для предупреждения некроза перед наложением швов выполняют послабляющие разрезы по бокам раны. В отдельных случаях осуществляют первичную кожную пластику. По окончании обработки в рану устанавливают дренажи. Противопоказанием для наложения первичных швов являются обширные загрязненные и размозженные раны с отслойкой мягких тканей, а также наличие признаков местной инфекции (отек и гиперемия кожи по краям раны, гнойное или серозное отделяемое). Если наложение первичных швов невозможно, в последующем на рану накладывают первично-отсроченные (через 3-5 сут), ранние (через 7-14 сут) или поздние (через 2 и более недели) вторичные швы. Обязательным условием отсроченного ушивания раны является удовлетворительное состояние пациента и отсутствие признаков острого гнойного воспаления.
Наличие загрязненной раны нередко существенно ограничивает возможности травматолога по немедленному восстановлению нормального взаиморасположения отломков. Проведение закрытой репозиции часто затруднено, поскольку грубые манипуляции в области раны осуществлять невозможно. Проблематичным становится и удержание отломков при помощи гипсовой повязки, так как минимум в течение 10 суток необходимо обеспечить доступ к ране для проведения перевязок.
Тактику лечения выбирают с учетом особенностей повреждения и состояния пациента. Остеосинтез с использованием погружных металлоконструкций используют редко, поскольку наличие первичного бактериального загрязнения резко увеличивает вероятность нагноения. Абсолютными противопоказаниями к первичному остеосинтезу являются шок, интенсивное кровотечение, обширные, размозженные и обильно загрязненные раны. При невозможности адекватно сопоставить отломки в таких случаях накладывают временную гипсовую повязку или скелетное вытяжение, а в последующем, после заживления раны и улучшения состояния пациента осуществляют отсроченный остеосинтез.
Перспективной методикой лечения открытых переломов являются компрессионно-дистракционные аппараты. В числе преимуществ этого метода – отсутствие металлоконструкций в области перелома (это позволяет снизить риск нагноения) и сохранение свободного доступа к ране при надежной фиксации отломков. Наряду с оперативными, широко используются и консервативные способы лечения – скелетное вытяжение и гипсовые повязки. И тот, и другой вариант имеют свои преимущества и недостатки.
Скелетное вытяжение дает возможность сохранить доступ к ране и при необходимости проводить дополнительную коррекцию положения отломков. Существенным «минусом» этого способа является длительная вынужденная неподвижность пациента, чреватая атрофией мышц и развитием посттравматических контрактур. Гипсовая повязка в большинстве случаев позволяет больному сохранять достаточно высокий уровень двигательной активности, однако иногда затрудняет доступ к ране и обездвиживает 2 или более суставов пораженной конечности.
Наряду с ПХО и восстановлением нормального положения отломков, лечение открытых переломов обязательно включает в себя антибиотикотерапию, обезболивание, физиотерапевтические процедуры и ЛФК. При наличии травматического шока на начальном этапе проводятся противошоковые мероприятия с последующей коррекцией состояния всех органов и систем. В реабилитационном периоде пациентов направляют на ЛФК и физиотерапию.

Лечение открытого перелома с помощью компрессионно-дистракционного аппарата
Распространенные переломы
Первое место по распространенности среди открытых переломов у взрослых занимают переломы костей голени (54,7-78% от общего числа открытых повреждений скелета). Такие переломы часто встречаются при сочетанных и множественных травмах и примерно в 50% случаев осложняются нагноением. Исходом подобных повреждений в 17% случаев становится образование дефекта костной ткани, несращение и ложные суставы. Причиной такого количества осложнений и неудовлетворительных результатов лечения являются высокоэнергетические травмы (например, при автодорожных происшествиях), тяжелое состояние пациентов при поступлении и анатомические особенности данного сегмента конечности.
При открытых переломах большеберцовой кости часто возникает дефект мягких тканей по передневнутренней поверхности голени. Это обусловлено тем, что в данной области большеберцовая кость практически вплотную прилегает к коже и отделена от нее лишь тонкой полоской рыхлой соединительной ткани. Такие раны плохо заживают, нередко осложняются остеомиелитом и остеонекрозом и часто требуют проведения первичной или вторичной кожной пластики.
Лечебная тактика определяется состоянием пациента и особенностями перелома. При изолированных травмах активно используются компрессионно-дистракционные аппараты, при сочетанных повреждениях на раннем этапе, как правило, накладывается скелетное вытяжение, а в последующем, после заживления раны, выполняется остеосинтез костей голени пластиной, винтами или блокирующими стержнями, либо осуществляется внеочаговый остеосинтез аппаратом Илизарова.
У детей, в отличие от взрослых, чаще встречаются открытые переломы костей предплечья, как правило, возникающие при падении на руку. Тактика лечения определяется особенностями детского организма – сочетанием высокой регенеративной способности со слабой устойчивостью к инфекции. В ходе ПХО иссекают только раздавленные или размятые, явно омертвевающие участки кожи. Костные отломки обычно не удаляют, а тщательно очищают и сопоставляют. При наличии значительных загрязнений свободно лежащие фрагменты механически очищают, обильно промывают растворами антисептиков, на некоторое время укладывают в раствор антибиотиков, а затем устанавливают обратно в область дефекта.
Некротизированная мышечная ткань является благоприятной средой для развития инфекции, поэтому в процессе ПХО тщательно осматривают поврежденные мышцы и иссекают нежизнеспособные участки (тусклые, серые, не кровоточащие, с пониженным тургором и отсутствием эластичного сопротивления). Загрязненная подкожная клетчатка также подлежит иссечению. При ушивании края раны должны сопоставляться без натяжения, поскольку у детей в таких случаях часто развиваются краевые некрозы. При необходимости выполняют послабляющие разрезы или проводят первичную кожную пластику.
Репозиция и удержание отломков производится теми же методами, что и у взрослых. Обычно на начальном этапе используют гипсовые лонгеты или закрытые повязки с окошком для перевязок. В последующем при необходимости выполняют открытый остеосинтез пластиной, штифтом, винтами или спицами. Наложение аппарата Илизарова при переломах костей предплечья возможно как в момент поступления, так и в более поздние сроки, после заживления раны. Прогноз при таких повреждениях у детей обычно благоприятный.
Источник
Открытые переломыПод термином «открытый перелом» понимают ситуацию, когда имеется сообщение между зоной перелома и внешней средой. Открытые переломы, как и переломы со значительным закрытым повреждением мягких тканей, зачастую связаны с политравмой. У каждого третьего пациента с открытым переломом отмечается множественный характер повреждения. Оценка тяжести повреждения кости, классифицирование перелома, должно в обязательном порядке сопровождаться оценкой повреждения мягких тканей, которой принадлежит ключевая роль в определении лечебной тактики. Выбор метода лечения должен учитывать патофизиологию повреждения мягкотканых структур, а также время проведения оперативного вмешательства, риск, преимущества и недостатки различных методов лечения и методик остеосинтеза. При наличии раны на сегменте с поврежденной костью, перелом должен расцениваться как открытый, пока не будет доказано обратное. Повреждение мягких тканей при открытых переломах может обусловить развитие следующих осложнений: – Контаминация раневой поверхности и зоны перелома. – Раздавливание, обнажение и деваскуляризация мягких тканей, что может значительно повысить риск развития инфекционных осложнений. – Разрушение или потеря мягкотканого покрытия кости в зоне перелома значительно ограничивает выбор среди методов иммобилизации и снижает положительный эффект мягкотканого окружения на процесс сращения кости (снижение количества остеогенных клеток предшественников), что, в конечном итоге, обусловливает снижение функциональных возможностей мышц, сухожилий, нервов, сосудов, связок. Механогенез поврежденияОткрытое повреждение, чаще всего, является результатом воздействия внешней силы (при прямом или непрямом механизме) большой интенсивности. Кинетическая энергия поглощается костными и мягкоткаными структурами. Чем внешнее воздействие интенсивнее, т.е. чем больше количество кинетической энергии, тем больше повреждение этих структур оно вызывает, обусловливая многооскольчатый характер перелома со значительным смещением фрагментов и выраженным по протяженности и глубине разрушением мягких тканей. Общесоматическая оценка пострадавшего 1. Оценка и экстренные реанимационные мероприятия проводятся по принципу ABCDE, где: – A (airway) – дыхательные пути, шейный отдел позвоночника; – B (breathing) – органы дыхания и их функция; – C (circulation) – восстановление нормальной циркуляции крови, т.е. нормализация сердечнососудистой системы (непрямой массаж сердца, остановка кровотечения, адекватная инфузионная терапия); – D (disability) – оценка неврологического статуса; – E (exposure) – обеспечения доступа ко всем частям тела. 2. Начальные реанимационные мероприятия и процедуры по спасению жизни. 3. Оценка повреждений головы, органов грудной клетки и брюшной полости, малого таза и позвоночника. 4. Идентификация всех повреждений конечностей. 5. Оценка повреждений сосудисто-нервных структур травмированной конечности. 6. Оценка повреждения кожных покровов и мягкотканных структур: – если планируется проведение оперативного вмешательства, то нецелесообразно проводить исследование раны, т.к. эта манипуляция может не дать адекватной информации, но усилить загрязнение раны и увеличить риск развития вторичного кровотечения из раны; – четко определяемые инородные тела должны быть удалены из раны при первичном осмотре в условиях операционной; – если проведение оперативного вмешательства предполагается в отдаленном/отсроченном периоде можно выполнять промывание раны стерильным физиологическим раствором. 7. Идентификация скелетной травмы и проведение адекватного рентгенологического исследования, основывающегося на принципе наличия повреждения, пока не установлено обратное. Принцип рентгенографии «всего тела» особенно важен при обследовании пациента находящегося в бессознательном состоянии. Компартмент-синдромОткрытый характер перелома не исключает потенциальный риск развития компартмент-синдрома, особенно при интенсивной тупой травме или раздавливании. Выраженный болевой синдром, снижение чувствительности, боль при пассивных движениях в пальцах стопы, напряжение мягких тканей сегмента являются ключевыми симптомами для распознавания данного осложнения. В подозрительных случаях, особенно у пациентов без сознания, проводить мониторинг подфасциального давления. При достижении и/или превышении показателей подфасциального давления критического уровня (30-40 мм рт.ст. ниже диастолического давления пациента) показана экстренная фасциотомия. Важно помнить, что при компартмент-сиднроме пульсация на дистальных отделах сохраняется даже после того, как мышцы и нервы вышележащего участка находятся в состоянии ишемии, а изменения в них стали необратимыми. Повреждения магистральных сосудов Наиболее показательным методом при подозрении на повреждение питающих сосудов является ангиография Показания для проведения ангиографии: – стопа бледная и холодная на ощупь, признаки плохого кровенаполнения капилляров в дистальных отделах; – высокоэнергетическая травма в областях повышенного риска (например, область трифуркации подколенной артерии). Рентгенографическое обследование– Обязательна рентгенография всего поврежденного сегмента с захватом прилегающих суставов. – Рентгенография проводится с учетом паттерна (вида, особенности) повреждения, клинических симптомов, жалоб пациента. – По показаниям возможно проведения дополнительных методов исследования (КТ с контрастированием или без, цистография, уретрография, ангиография). Задачи лечения– Профилактика инфекционных осложнений имеет первоочередное значение. – Восстановление функции конечности. – Достижение сращение перелома с приемлемыми анатомическими взаимоотношениями. – Предотвращение клостридиального мышечного некроза, особенно при загрязнении почвой. Открытый характер перелома диктует также необходимость следования протоколу, снижающему «присутствие» бактериальных агентов в ране и, таким образом, снижающему риск развития инфекционных осложнений: · Применение антибактериальных препаратов с терапевтической целью. · Соответствующие хирургические мероприятия: – щадящая техника по отношению к мягким тканям; – стабилизация фрагментов (преимущественно аппаратом внешней фиксации на базе спиц и/или стержней); – минимизация площади, подходящей для бактериальной адгезии (пощади контакта с окружающей средой); – снижение бактериального присутствия на момент закрытия раны; – снижение бактериального обсеменения после закрытия раны. Принципы лечения открытых переломов1. Адекватный дебридмент (удаление нежизнеспособных тканей) Цель: получить чистую рану, свободную от нежизнеспособных тканей, и снизать риск развития гнойных осложнений. – В большинстве случаев, требуется незначительное расширение раны проксимально и дистально для адекватной оценки повреждения; – все некротизированные и бессосудистые ткани тщательно иссекаются, начиная с кожи и подкожной клетчатки, но значительные внутрисуставные фрагменты обычно сохраняются; – следует избегать формирования больших кожных лоскутов, т.к. способствует девитализации тканей, кровоснабжающихся за счет сосудов, идущих в вертикальном направлении; – сухожилия, если они не имеют значительных повреждений или загрязнения, следует сохранять; – костные фрагменты, лишенные связи с мягкими тканями, должны быть удалены; – распространение повреждения на прилегающие суставы диктует необходимость провести ревизию сустава, промывание и дебридмент; – обязательно проведение тщательного гемостаза, т.к. кровопотеря может уже быть значительной и формирование кровяного сгустка может способствовать формированию значительного по протяженности «мертвого пространства» и участка нежизнеспособных тканей; – необходимо рассмотреть вопрос о выполнении фасциотомии, особенно на предплечье или голени; – значительную помощь может оказать метод вакуум-дебридмента; – повторную хирургическую обработку приемлемо провести в течение 48-72 ча-сов после первичной травмы, что особенно актуально при открытых переломах III степени, до полного исчезновения некротизированных тканей; – целесообразно заполнение раны специальными шариками (не марлевыми) с антибиотиками. 2. Пульсирующее промывание раневой полости – Адекватное промывание раневой полости крайне важно, т.к. эта процедура значительно снижает концентрацию патогенных агентов в ране; – для достижения хорошего эффекта необходимо использование больших объемов растворов (вплоть до 8-12 л); – промывание раневой полости под давлением. 3. Антибактериальная терапия и профилактика Для решения вопроса о виде антибактериальных препаратов и длительности курса их назначения целесообразно также определить «чистоту» операционной раны, согласно следующей классификации. Класс 1: чистые раны (закрытые переломы, проведение только антибиотикопрофилактики подразумевает отсутствие инфицирования или выраженной контаминации мягких тканей). Класс 2: чистая рана, признаки контаминации. Класс 3: контаминация. Класс 4: значительно инфицированная. Рекомендуемая схема: – цефалоспорины (в сочетании с амногликозидами при IIIB степени открытого перелома); – синтетические пенициллины (в сочетании с аминогликозидами). Длительность курса антибиотикотерапии: – I-II тип по Gustilo: 1-е или 2-е поколения цефалоспоринов; курс – 3 дня; – III тип по Gustilo: 1-е или 2-е поколение цефалоспоринов + аминогликозиды; курс – 5 дней. Начало проведения курса антибиотикотерапии Считается, что антибактериальная профилактика при операции по поводу закрытого перелома должна быть начата не более 2 часов до операции и не позднее 3 часов после начала операции (оптимально цефалоспорины 1-го поколения за 30 минут до операции). При открытых переломах антибактериальную терапию следует начинать немедленно, т.к. при начале курса по прошествии более 3 часов после поступления пострадавшего, риск развития гнойных осложнений значительно увеличивается; – для профилактики заражения аэробной флорой назначают антибактериальные средства – производные нитромидазола (метрогил). 4. Стабилизация фрагментов кости – При открытых переломах со значительным повреждением мягких тканей стабилизация фрагментов (погружная или внеочаговая) исключает дополнительную травматизацию мягких тканей, обеспечивает максимальный доступ к ране и максимальную мобилизацию конечности и пациента; – методом выбора считается использование модульного управляемого аппарата внешней фиксации на базе спиц и/или стержней, при тяжелом состоянии пациента, у пациента с политравмой, для уменьшения травматичности и длительности вмешательства, допустима стабилизация фрагментов фиксационным аппаратом (одно- или двухплоскостным) на базе стержней; – в странах, являющихся последователями философии АO/ASIF, считается обоснованным использование интрамедуллярных фиксаторов при открытых переломах, в частности, большеберцовой кости, I-II и даже IIIA степени. Так же считается возможным применение накостного остеосинтеза при открытых переломах костей предплечья при отсутствии контаминации зоны предстоящего контакта пластины с костью. 5. Санация зоны «мертвого/свободного пространства» – Необходимо избегать образования и заполнения значительных свободных пространств, так называемых карманов, особенно при наличии начальных признаков воспаления, для исключения скапливания в них гноеродного материала; – целесообразно создавать локальные депо антибиотиков за счет применения специальных шариков (немарлевых!!!) с различными антибиотиками. 6. Спасение конечности или ампутация Сделать выбор между спасением конечности и ампутацией при открытых переломах III степени всегда нелегко. Показания к выполнению немедленной или ранней ампутации: – нежизнеспособность конечности, а именно невосстановимое повреждение сосуда, ишемия более 8 часов (особенно при высокой температуре окружающей среды), значительное раздавливание с минимальным объемом жизнеспособных мягких тканей; – предполагаемые функциональные возможности конечности после реваскуляризации будут значительно хуже, чем при выполнении ампутации с последующим протезированием; – значительное (по протяженности и тяжести) повреждение конечности может представлять серьезную угрозу для жизни пациента, особенно при наличии у него тяжелой сопутствующей хронической патологии; – предполагаемая функция после сохранения конечности не оправдывает лечебных мероприятий, необходимых для сохранения конечности; – значительная степень тяжести повреждения, т.е. ISS (Injury Severity Score) > 20, при которой сохранение конечности может сопровождаться значительными метаболическими нарушениями и выраженной дополнительной нагрузкой на организм, обусловленной воспалительным ответом и течением процессов некротизации. Результатом указанных изменений может быть развитие осложнений со стороны легких или полиорганной недостаточности. |   |
Источник
