Аппараты для остеосинтеза при переломах бедренных костей
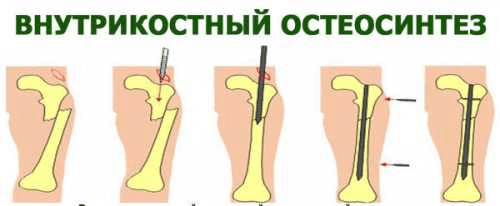
Остеосинтез аппаратом возможен при любых закрытых и открытых диафизарных переломах бедренной кости, однако наиболее целесообразен он при оскольчатых переломах бедренной кости в нижней трети. Остеосинтез аппаратами начали использовать и при оскольчатых переломах бедренной кости в верхней трети, но по специальной методике.
Остеосинтез аппаратом Илизарова.
В комплекте аппарата Илизарова имеются кольца и дуги большого радиуса. При переломах бедренной кости для компоновки аппарата используют кольца такого диаметра, чтобы после наложения аппарата расстояние между кожей бедра и кольцом составляло не менее 2 см. Операцию проводят, как правило, под наркозом на ортопедическом операционном столе. Репозицию отломков осуществляют скелетным вытяжением. Спицу для скелетного вытяжения проводят через надмыщелковую область бедренной кости или через большеберцовую кость на уровне ее бугристости. Больного укладывают на тазовую подставку с промежностным упором, неповрежденную конечность — на продольную половину столешницы ортопедического стола, стопу укрепляют на стоподержателе с винтовым механизмом для вытяжения. При этом необходимо некоторое вытяжение и неповрежденной конечности, чтобы исключить возможность перекоса таза.
Здоровая конечность для удобства наложения аппарата может быть также соответственно несколько отведена, половина столешницы, на которой она располагается,—удалена. Поврежденная конечность с помощью скелетного вытяжения и приспособлений ортопедического стола должна занимать физиологическое положение с учетом уровня перелома бедренной кости. Дистальный отломок бедренной кости должен соответствовать положению проксимального отломка. Последний же под влиянием сокращения мышц занимает положение сгибания и отведения — чем выше уровень перелома, чем в большей степени выражено сгибание и отведение центрального отломка, тем больше должно быть отведение конечности и сгибание ее в коленном суставе. Голень поврежденной конечности подвешивают с помощью приспособлений ортопедического стола в горизонтальном положении, стопу фиксируют под прямым углом (вертикально). Вытяжение по оси бедренной кости осуществляют грузом в 15 — 20 кг. При вытяжении с такой большой силой (при учете соответствующего положения дистального отломка — сгибание в коленном суставе и отведение бедра) отломки устанавливают в правильное положение, бедро растягивается и не провисает под собственной тяжестью. Между отломками образуется некоторый диастаз. После закрытой репозиции отломков с помощью скелетного вытяжения целесообразно провести рентгенографию или рентгенотелескопию положения отломков. Однако возможности аппарата Илизарова позволяют не делать этого — коррекция остаточного смещения отломков, как правило, затруднений не вызывает.
После подготовки и изоляции операционного поля на коже бедра раствором метиленового синего или спиртовым раствором йода отмечают окружности уровней введения спиц, а также проекции крупных сосудов и нервов. При проведении спиц в надмыщелковой области бедренной кости нежелательно повреждение заворотов коленного сустава.
Наиболее доступно и просто проведение спиц в области дистального метафиза бедренной кости. Здесь мало мышц, кость имеет губчатое строение с относительно тонким корковым слоем. Необходимо лишь учитывать проекцию гунтеровского канала и прохождение подколенных суставов и нервов.
Спицы проводят в надмыщелковой области бедренной кости (параартикулярно) — одну снаружи внутрь и сзади вперед, вторую — изнутри кнаружи и также сзади вперед. Вводимые спицы проходят без значительного усилия. При коротком дистальном отломке целесообразно проводить не 2, а 3 спицы — 3-ю в горизонтальной плоскости. Проведение спиц в диафизарном отделе бедренной кости представляет значительные трудности, связанные со значительной прочностью и толщиной кортикального слоя кости. В связи с тем, что спица внедряется в кость с большим трудом, приходится осуществлять давление по оси. При этом спица легко изгибается и при вращении травмирует окружающие ткани.
В таких случаях целесообразно использовать трубчатый направитель спицы, конец которого вдавливают в мягкие ткани. Г. А. Илизаров и соавт. (1977) рекомендуют даже прокалывать мягкие ткани бедра толстой полой иглой (в частности иглой-воздуховодом от системы для переливания крови) и через нее, как через направитель, вводить спицу. Это уменьшает травматизацию мягких тканей. При сверлении спицей толстого и прочного кортикального слоя кости в результате трения выделяется большое количество тепла, что может вызвать ожог кости или даже оплавление конца спицы. Для уменьшения этих опасностей лучше использовать спицы со специальной (перьевой) заточкой. Спицу вводят электродрелью с небольшим числом оборотов, делая частые остановки, постоянно охлаждая спицу спиртом или спиртоэфирной смесью.
При остеосинтезе переломов бедренной кости, как и диафизарных переломов других длинных трубчатых костей, целесообразно крайние кольца проводить параартикулярно — в области метафизов. В этих местах поперечное сечение кости имеет большую площадь, строение кости губчатое, и поэтому для проведения спицы не требуется больших усилий, спица от трения практически не нагревается и достаточно прочно фиксируется в кости.
В дистальном метафизе бедренной кости условия для проведения спиц весьма благоприятные. В области же проксимального метафиза — в вертельной области бедренной кости — спицы могут быть введены только через фронтальную плоскость (спереди назад или сзади вперед) или с небольшим углом отклонения. Поэтому Г. А. Илизаров (1977) рекомендует в верхней трети бедренной кости (на уровне малого вертела) вводить спицы Х-образно с небольшим (до 20 — 30°) углом перекреста и закреплять их в дугах.
Положение бедренной артерии определяют путем пальпации ее пульсации под паховой связкой. Спицу проводят спереди назад и изнутри кнаружи примерно под углом 15° к сагиттальной плоскости. 2-ю спицу проводят на этом же уровне и в той же плоскости под углом 30° к 1-й (под углом 15° к сагиттальной плоскости, но с другой стороны). Вместо кольца используют дугу, входящую в комплект аппарата Илизарова, к которой фиксируют концы натянутых спиц.
Необходимо помнить, что натяжение со значительной силой одной спицы может привести к ослаблению натяжения другой (уже натянутой) спицы в связи с упругостью дуги. Кольца, наложенные в нижней и средней третях бедра, и дугу, наложенную в верхней трети бедра, соединяют стержнями, располагающимися параллельно друг другу. Для этого, если необходимо, используют пластинчатые приставки. Кроме того, очень важно, чтобы отломки бедренной кости располагались ближе к центру колец, а перекресты спиц и наложение аппарата весьма сложны и не всегда обеспечивают достаточную прочность фиксации проксимального отломка бедренной кости, особенно, если он имеет небольшую протяженность. Поэтому некоторые хирурги (С. П. Введенский) рекомендуют предложение Г. А. Илизарова (Х-образное проведение спиц) сочетать с введением стержня. Заостренный стержень с нарезкой ввинчивается с наружной стороны в метафиз бедренной кости так, чтобы он прошел последний насквозь и конец его несколько выстоял.
Длинный, выстоящий из бедра снаружи конец стержня с помощью специального фиксатора скрепляют с дугой аппарата Илизарова, к которой прикреплены и натянутые спицы. Дугу соединяют стержнями с соответствующим дистально расположенным кольцом аппарата. Сочетание скрепления проксимального отломка бедренной кости с дугой аппарата с помощью стержня и Х-образно перекрещивающихся спиц обеспечивает более прочную его фиксацию. Однако расположение части дуги и выстоящих концов спиц на задней поверхности в верхней трети бедра доставляет больному значительные неудобства, в частности при положении в постели. Поэтому некоторые авторы (В. К. Калнберз) вводят в проксимальный отломок стержень не только с наружной стороны, но и с передней.
Выстоящие на наружной и передней поверхностях бедра длинные концы стержней скрепляют с полукольцом аппарата, располагающимся только по передней и наружной поверхности верхней трети бедра. Это обеспечивает достаточную прочность фиксации проксимального отломка и в то же время, высвобождая от аппарата заднюю часть бедра, создает большие удобства больному. Лучшим способом дополнительной коррекции положения отломков бедренной кости после наложения аппарата является изменение их положения спицами с упорными площадками, которые в последующем обеспечивают и большую прочность фиксации отломков. Наиболее целесообразно на каждый из отломков накладывать по 2 кольца, как при лечении диафизарного перелома любой трубчатой кости. Однако, если дистальный или проксимальный отломки коротки, то можно ограничиваться наложением на него 1 кольца, лучше с большим количеством спиц. Применение дополнительных спиц с упорными площадками служит средством не только для исправления положения отломков, но и для более прочной их фиксации.
При обездвиживании отломков с помощью внешнего аппарата кольца их могут соединяться длинными сплошными стержнями, но, учитывая
«конусность» бедра, необходимость использования дополнительных пластинок из-за несовпадения отверстия на разных по диаметру кольцах и их смещении относительно друг друга, более целесообразно попарное соединение колец (и дуг). Это увеличивает возможность коррекции положения отломков, в частности, угловым смещением пар колец, соединенных с отломками.
После операции больного укладывают на кровать со специальным щитом (с нишей для аппарата). Иногда можно уложить больного на обычной постели с использованием подушек. Аппарат, наложенный на бедро, может использоваться как подставка (с бедром, подвешенным в аппарате). Ходить с помощью костылей больные начинают после стихания острых явлений, обычно в конце 1-й недели после операции. Общую лечебную гимнастику проводят с 1-го дня, а по стихании острых явлений назначают осторожные и небольшие по объему движения в коленном суставе. Используют тепловые процедуры. Массаж проводить можно, но трудно из-за большого количества спиц. Слегка опираться на конечность разрешают при отсутствии болей.
Перевязки в первые 3 — 4 нед проводят ежедневно, затем 2 раза в неделю, в последующем — не реже 1 раза в 7 —10 дней. Аппарат снимают при определяемом по рентгенограммам сращении перелома. После снятия аппарата назначают осторожную, небольшую, постепенно увеличивающуюся нагрузку на ногу. Костная мозоль при снятии аппарата еще слабая, и при полной нагрузке может наступить ее деформация. Полную нагрузку после снятия аппарата разрешают при соответствующих рентгенологических данных. Тепловые процедуры, массаж, осторожную лечебную гимнастику назначают после заживления точечных ран на месте спиц.
Следует отметить, что остеосинтез переломов бедренной кости аппаратом сложен и трудоемок. Больной с аппаратом, наложенным на бедро, особенно на верхнюю часть, не может быть выписан для продолжения лечения амбулаторным порядком.
С.С. Ткаченко
Источник

Через 10 месяцев врач может удалить крепежные элементы с прооперированного участка. К этому времени костная ткань полностью восстанавливается, а суставы функционируют достаточно хорошо. Спустя еще две недели пациент может выполнять привычные физические нагрузки и жить обычной жизнью.
Суть остеосинтеза: что это за процедура
При остеосинтезе костные обломки фиксируются специальной металлоконструкцией. Это необходимо для того, чтобы поврежденная кость срослась быстро, правильно и надежно.
Самое главное для успешного заживления перелома — сохранить кровоснабжение обломков кости. При травме кровоток уже нарушен, а любая хирургическая операция только усугубляет положение. Остеосинтез позволяет сохранить кровоток, обеспечивает хорошую фиксацию, и при этом не является травматичной процедурой. В некоторых случаях его можно проводить, не делая дополнительных разрезов вдоль линии перелома.
При операции используют два метода фиксации:
- Шинирование. При наложении шины именно на нее ложится основная силовая нагрузка, а обломки кости уже не могут сохранять подвижность. В качестве шины используют импланты — пластины или штифты, а также аппараты внеочаговой фиксации. Когда это необходимо, врач устанавливает фиксатор, который допускает скольжение обломков кости вдоль импланта (интрамедулярный штифт) или зафиксирует их в определенном положении. При производстве имплантов используют нержавеющую сталь, титановые сплавы, аутокость и гомокость, а также полимерные рассасывающиеся материалы. При осевой нагрузке жесткость металлических имплантов такая же, как у костной ткани, но при сгибании и скручивании имплант может деформироваться.
- Компрессия. Компрессионные пластины стягиваются при помощи специальных шурупов перпендикулярно поверхности излома. При этом методе используют аппараты внеочаговой фиксации и стягивающие петли. Так костные осколки фиксируются в состояние плотного контакта, но без излишнего натяжения.
Область применения остеосинтеза
Метод остеосинтеза хорошо зарекомендовал себя при травмах следующих участков тела:
- зоны надплечья, плечевого сустава, плеча и предплечья;
- локтевого сустава;
- тазовых костей;
- ключицы;
- тазобедренного сустава;
- голени и голеностопа;
- бедра;
- кисти;
- стопы.
Показания к остеосинтезу

Неосложненные переломы не требуют проведения остеосинтеза, ведь костная ткань хорошо восстанавливается и при консервативном клиническом лечении под наблюдением специалиста.
Показания к проведению операции могут быть абсолютными — в том случае, когда остеосинтез необходим, чтобы сохранить здоровье и качество жизни пациента, и относительными.
Абсолютными показаниями являются переломы:
- локтевого отростка, с травмой сустава и суставной сумки;
- надколенника;
- шейки бедра со смещением осколков;
- пяточного сустава;
- голеностопа;
- стопы;
- берцовой и большеберцовой кости;
- ключицы.
Остеосинтез будет показан при травмах, которые невозможно вылечить консервативными методами и если врачам сложно устранить смещение костных осколков. Абсолютными показаниями являются переломы, при которых травмированы сосудистые связки, есть угроза повреждения тканей, нервных окончаний или сосудов.
Врач может использовать остеосинтез, если при консервативном лечении произошло неправильное срастание перелома или образовался ложный сустав.
Относительные показания для остеосинтеза:
- желание пациента сократить сроки выздоровления. Чаще всего это необходимо профессиональным спортсменам или военнослужащим;
- незначительное количество костных обломков;
- сильный болевой синдром при неправильном срастании перелома;
- ущемление нервов в ходе срастания перелома;
- переломы, заживление которых происходит долго и тяжело.
Противопоказания к проведению остеосинтеза:
- состояние шока;
- политравма (большое число повреждений);
- воспалительные заболевания травмированного участка тела;
- остеомиелит;
- заболевания костей – туберкулез, онкологическое поражение (также вторичные метастазы кости);
- флегмоны и абсцессы в месте предстоящей операции;
- тяжелое поражение нервной системы, органов дыхания, хронические заболевания других органов и систем;
- артрит суставов в области операции;
- онкологические заболевания крови;
- возраст пациента старше 70–75 лет.
Виды остеосинтеза
В зависимости от времени, прошедшего с момента травмы до операции, остеосинтез делится на 2 типа:
- Первичный. В этом случае «собрать» кость при помощи имплантов удается в первые 12 часов после получения травмы.
- Отсроченный. Если операция проводится спустя 12 часов после травмы.
Если был проведен отсроченный остеосинтез, это не означает, что помощь «запоздала» или что время упущено. Какой вид операции будет предпочтительнее именно для каждого случая, решает врач.
По видам доступа к травмированной кости операция может быть:
- Малоинвазивной — когда крепежные элементы можно ввести через небольшие разрезы. Так пациент легче перенесет операцию, а реабилитационный период сократится.
- Открытой. В этом случае на месте перелома делают операционный разрез.
По месту, куда накладывается крепеж, остеосинтез бывает:
- Наружный.
- Дистракционно-компрессионный. В этом случае на место перелома врач устанавливает аппарат с наружной фиксацией.
Ультразвуковой. В этом случае при остеосинтезе используют аппараты УЗ. Это гарантирует быструю фиксацию костей благодаря заполнению поврежденных каналов кости биополимерным конгломератом.

При погружном методе остеосинтеза применяются следующие техники проведения операции:
- интрамедуллярная, когда крепежная спица или шифт устанавливается в спинномозговой канал;
- накостная, когда пластины крепятся к кости снаружи;
- чрескостная, когда крепеж охватывает кость в месте перелома;
- пересадка костной ткани, когда в качестве фиксатора используется кость пациента.
Устаревший метод остеосинтеза — операция по Веберу, когда обломки кости врач фиксирует металлическими спицами и проволокой.
Какая именно операция будет проведена пациенту, решает врач. Решающее значение будут иметь данные томографии или рентгеновского снимка места травмы.
Челюстно-лицевой остеосинтез
В челюстно-лицевой хирургии при помощи остеометаллосинтеза можно устранить:
- врожденные дефекты лица или челюсти;
- последствия травм, переломов костей черепа;
- деформации костей.
Также можно изменить форму челюсти. Для этого должны быть изготовлены специальные ортодонтические конструкции. Затем врач установит их на проблемные зоны по методике краевого прилегания.
Остеосинтез при помощи ультразвука
При ультразвуковом остеосинтезе костные участки склеивают между собой при помощи ультразвука. Метод основан на явлении адгезии – межмолекулярном взаимодействии в поверхностном слое тканей. За счет адгезии происходит сцепление разнородных поверхностей тел.
При этом между обломками кости хирург размещает специальную мономерную смесь. Электрический генератор создает электромагнитные колебания, которые специальный прибор преобразует в ультразвук и направляет в зону перелома.
Мономерная костная смесь меняет свою структуру и создает конгломерат, крепко сваривающий обломки кости. При этом образуется прочный шов, сравнимый с тем, что остается при работе сварочного аппарата.
Таким образом поры и каналы слома кости заполняет биополимерный конгломерат. И между поврежденными элементами возникают надежные механические связи.
Однако ультразвуковой остеосинтез может провоцировать развитие атрофических процессов в тканях, соприкасающихся с полимером. Поэтому метод не может быть рекомендован пациентам с тяжелыми травмами и слабым иммунитетом.
Реабилитационный период

Для того, чтобы пациент максимально быстро восстановил качество жизни, реабилитационные мероприятия важно начинать на 2–3 день после того, как проведен остеосинтез. Какими они будут и как долго продлятся, определяет врач. При этом он учитывает:
- насколько сложен перелом;
- насколько сложна проведенная операция и какие конструкции были использованы;
- где находится повреждение;
- возраст, психологическое и физическое состояние пациента;
- насколько быстро идет процесс восстановления здоровья.
Программа реабилитации включает в себя физиотерапию, лечебную физкультуру, занятия в бассейне, психологическую адаптацию, возвращение трудовых навыков, массаж, полноценное питание. Пациент гораздо быстрее вернется к привычному образу жизни, если откажется от вредных привычек, даст себе возможность отдохнуть и больше времени начнет проводить на свежем воздухе.
Время реабилитации можно разделить на несколько этапов:
- Ранний. Он продолжается 2–3 недели после остеосинтеза. Далее возможна выписка пациента из стационара.
- Ближайший послеоперационный. Его проводят в последующие 2–3 месяца после операции.
- Поздний послеоперационный. Временные рамки этого этапа — 3–6 месяца с момента остеосинтеза;
- Период восстановления функций. Наступает после шестого месяца с момента операции.
После остеосинтеза пациент от 2 до 5 дней должен находиться в состоянии покоя. Организм привыкает к своему новому состоянию, место операции отекает. Справиться с неприятными ощущениями помогают обезболивающие препараты и врачебный уход. Вакуумный дренаж с места операции удаляют спустя 2 дня, швы снимают на 8–14 день, в зависимости от того, на каком участке проведена операция.
Уже с 3 дня необходимо начинать двигать прооперированной конечностью. Сначала это может быть статическое напряжение, потом — лечебная гимнастика. Это позволит улучшить ток лимфы и крови. Риск возникновения осложнений при этом уменьшается.
Сначала врач сам помогает пациенту согнуть и разогнуть конечность, выполнить вращение. Затем день ото дня нагрузку необходимо увеличивать, а в случае операции на суставах ноги ее нужно выполнять на тренажерах.
Излишняя нагрузка может привести к образованию костных мозолей. Поэтому осваивать дополнительные движения без разрешения врача запрещено.
При реабилитации пациента хорошо зарекомендовали себя:
- Лечебный массаж. Может проводиться только после дуплексного сканирования вен и исключения подозрения на тромбоз.
- Физиотерапия: КВЧ-терапия, ультразвук, электрофорез, УФ-облучение, индуктотермия, диатермия, грязелечение, парафиновые аппликации, магнитотерапия, электромиостимуляция. Лечебные процедуры могут быть назначены с третьего дня после операции.
- Занятия в бассейне. Приступать к их выполнению следует не раньше, чем спустя месяц после остеосинтеза, продолжительность занятия не должна превышать 30 минут. Важно, чтобы пациент погружался в воду до такого уровня, чтобы прооперированный участок не испытывал дискомфорта.
Социально-бытовая реабилитация. Пациенту необходимо заново учиться выполнять привычные бытовые задачи — при помощи специальных приспособлений и с учетом ограничений, постоянных или временных. Иногда приходится осваивать новую профессию, если это необходимо для сохранения здоровья и чтобы исключить возможность получения аналогичной травмы. Выработка новых привычек и освоение навыков дают хорошие результаты — после операции человек может жить полноценно и качественно.
Источник
