Аппаратные методы лечения переломов
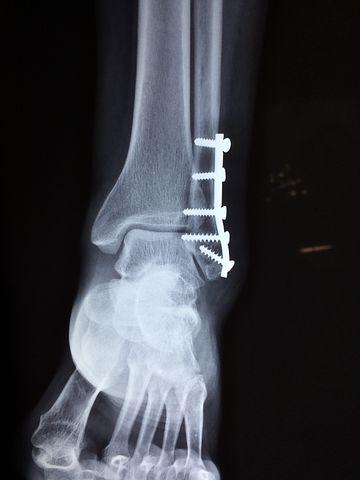
Лечение переломов костей начинается с первой помощи пострадавшему и заканчивается курсом реабилитации. Перелом кости – один из самых распространенных видов травмирования. Он может произойти из-за сильного удара или заболевания, которое оказывает влияние на прочность костной ткани.
 Перелом происходит в результате каких-либо травматических действий или вследствие повышенной хрупкости костей и представляет собой полное или частичное нарушение анатомической целостности кости.
Перелом происходит в результате каких-либо травматических действий или вследствие повышенной хрупкости костей и представляет собой полное или частичное нарушение анатомической целостности кости.
Симптомы перелома кости
- Боль – острая или ноющая.
- Отек области перелома, часто с кровоподтеком.
- Ограниченность в движениях.
- Деформация сломанной конечности, например, нетипичная подвижность или укорочение.
- Судороги, покалывание или наоборот онемение.
- При множественном переломе возможен травматический шок.
Виды переломов
На данный момент существует несколько классификаций по определенным признакам. Такая подробная характеристика требуется для определения самой эффективной тактики лечения.
Переломы по состоянию кожных покровов:
- открытые и закрытые переломы.
Переломы по давности перелома:
- свежие, когда с момента травмы прошло меньше трех недель;
- застарелые — три недели с момента травмы и более;
- переломы, которые превысили срок сращивания для конкретной кости.
Переломы по отношению к суставам:
- внутрисуставные;
- внесуставные.
Переломы по форме, направлению и линии перелома:
- Поперечные (в том случае, если изгиб слома перпендикулярен кости).
- Косые (слом вместе с осью кости образуют острый угол).
- Продольные (линия слома параллельна оси).
- В форме винта (во время травмы происходило кручение конечности, костные отломки были сдвинуты по кругу).
- Клинообразные (если вследствие давления отломки вошли друг в друга).
- Вколоченные (похожи на клинообразные, но отломки костей не входят друг в друга).
- Компрессионные (с образованием большого количества маленьких осколков).
Переломы по типам костей (перелом руки, копчика, шейки бедра, носа, и т.д.)
Причины переломов
Самой распространенной причиной перелома является какая-либо травма, приводящая к нарушению целостности кости под действием внешней силы. Особенно опасны множественные переломы или комбинированные с другими повреждениями.
Также существуют переломы, которые возникают из-за поражения тканей такими заболеваниями, как, например, остеомиелит или остеопороз. Как правило, пострадавший ощущает боли в области перелома еще до того, как он произошел. А возникновение патологического перелома кости происходит при получении неадекватной по силе травмы, к примеру, от падения с маленькой высоты или от удара легким предметом.
Переломы костей при остеопорозе
Остеопороз – это заболевание, которое поражает костные ткани, в результате они становятся хрупкими и пористыми. Переломы считаются самым очевидным симптомом остеопороза, а конкретно перелом шейки бедра – самым опасным. До того, как произойдет перелом, пациент зачастую не догадывается, что у него развивается остеопороз. По этой причине, если больной считает, что получил перелом от легкого травмирования, ему стоит пройти диагностику остеопороза – денситометрию. Если аппарат покажет, что плотность костной ткани снижена, пациенту придется пересмотреть свой образ жизни, чтобы избежать повторных переломов: включить в рацион питания больше кальция и начать прием специальных препаратов – остеопротекторов.
Диагностика переломов костей
Диагностика переломов костей проходит путем рентгенологического обследования. Рентген снимает участок предполагаемого перелома с нескольких ракурсов и в разных проекциях. По снимку врач-травматолог может наиболее точно классифицировать перелом, глядя на его отломки, направление смещения и другие признаки. После начала лечения — консервативной или хирургической фиксации — пациенту снова делают рентгенологический снимок. И следующее обследование проводят не ранее, чем через две недели, для контроля сращивания.
Лечение переломов костей
Помощь пострадавшему необходимо оказать в самые первые минуты травмирования. Для начала необходимо снять болевой шок, особенно это касается детей. Если это открытый перелом, необходимо остановить кровотечение и предупредить инфицирование. Следующий этап – иммобилизация, то есть создание условий, в которых сломанная конечность будет находиться в абсолютной неподвижности. Никогда не пытайтесь вправлять отломки костей самостоятельно, это может привести к внутреннему кровотечению или смещению кости.
В стенах медицинского учреждения больному сразу проводят диагностику, затем сопоставляют обломки (смещают) и надежно их фиксируют. Искусственное смещение частей кости называется репозицией и бывает открытым и закрытым. При закрытой репозиции костные отломки сопоставляют мануально или при помощи специальных аппаратов, при необходимости используют систему скелетного вытяжения. Такие методы используют чаще всего в лечении закрытых переломов. Открытая репозиция включает в себя хирургическое вмешательство с последующим соединением частей кости с помощью фиксирующих приспособлений.
Реабилитация после перелома
Восстанавливаются переломы по-разному, это зависит от сложности и локализации, сроки варьируются от нескольких недель до несколько месяцев. Курс реабилитации назначается врачом уже через несколько дней после получения перелома и базируется он на трех составляющих — лечебной физкультуре, магнитотерапии и физиотерапии.
Лечебная физкультура включает в себя комплекс специальных упражнений, выполнение которых не даст начаться процессу дегенерации тканей поврежденной конечности и атрофии мышц.
Магнитотерапия используется для восстановления мышечной силы и координации движений. Сложные переломы не обходятся в реабилитации без этого метода.
Физиотерапия – это комплекс различных процедур, которые применяются на разных сроках. В начале лечения – ультразвук и УВЧ-прогревание, чтобы снять отечность и болевой синдром. Затем электрофорез и лазеротерапия, когда гипс уже снят. Пассивной ЛФК является медицинский массаж, который также действует на центральную нервную систему, расслабляя ее или наоборот активизируя активность всех протекающих процессов.
Профилактика переломов
Правильные физические нагрузки. Перед спортивной тренировкой обязательно сделать разминку, а индивидуальный комплекс упражнений согласовать с инструктором.
Избавление от вредных привычек. Говоря о вреде курения и алкоголя, чаще всего вспоминают легкие, печень и почки, но не меньший вред токсины наносят и костям.
Питание. Если в организм не поступает необходимое количество кальция, то он восполняет дефицит за счет костной ткани, снижая ее плотность. Еще один необходимый для костей микроэлемент – это витамин D, который образуется в коже благодаря солнечному свету. Это вещество больше всего необходимо в детском и пожилом возрасте, так как в эти периоды оно хуже всего усваиваются.
Профилактика падений. Достаточно большой процент бытовых переломов. Поэтому пол должен быть не скользким, особенно это касается ванной комнаты, провода необходимо убрать с пола так, чтобы нельзя было в них запутаться. На улице следует правильно переходить через дорогу и надевать соответствующую погоде обувь.
Переизбыток кальция в организме – как не превратиться в камень
О том, что кальций нужен для крепости костей, зубов, волос и ногтей, знает каждый школьник. Не позволяет об этом забыть и навязчивая реклама по TV. Между тем переизбыток кальция в организме – гораздо более опасное состояние, чем дефицит минерала. Не верите? Тогда загляните в свой чайник. Видите накипь на его стенках? Примерно также выглядят органы…
Read more
Как избежать болей в суставах?
О том, как избежать болей в суставах, никто не задумывается – гром-то не грянул, зачем ставить громоотвод. Между тем от артралгии – так называется этот вид боли – страдают половина людей старше сорока лет и 90 % тех, кому больше семидесяти. Так что профилактика боли суставов – то, о чем стоит подумать, даже если вы…
Read more
Власть гормонов. Какие активные вещества регулируют восстановление хряща?
Состояние человека, слаженность работы органов его тела во многом определяются гормональным балансом. Восстановление хряща также подчинено влиянию вездесущих регуляторов жизни. Без нормализации гормонального фона полноценная регенерация сустава невозможна. За какие нити дёргает невидимый кукловод – эндокринная система, воздействуя на хрящевую ткань? Тестостерон Этот гормон вырабатывается половыми железами и корой надпочечников, как в…
Read more
Пусть всегда будет солнце! Для чего нужен витамин Д?
Солнечный свет для человека – не только источник хорошего настроения, радости и счастья. При его попадании на сетчатку глаза и кожу в организме запускается большое количество физиологических процессов, например, синтез кальциферола. Для чего нужен витамин Д, помимо улучшения всасывания кальция? Как компенсировать его дефицит, если пребывание под ультрафиолетовыми лучами солнца нежелательно для человека? Для…
Read more
Источник
Физиотерапия при переломах – часть 1. Реабилитация при закрытых переломах.
Переломы – полное или частичное нарушение целостности костной ткани, как правило возникающие в короткий период времени, с повреждением прилежащих к месту травмы мышц, тканей и нервов. Классификация переломов широкая, но мы возьмем за основу закрытые и открытые переломы.
По мере технического прогресса количество переломов так же растет в геометрической прогрессии. Например, все большее количество автомобилей так же дает и некоторые другие побочные эффекты в виде постоянно растущего травматизма на дорогах.
Но самой важной биологической особенностью костной ткани является ее способность к восстановлению. И способность организма к самовосстановлению очень высокая даже при таких видах повреждений.
Физиотерапия при переломах играет сопутствующую, но важную роль. И может рекомендоваться как в качестве лечения, так и в качестве профилактики. Скорость и эффективность восстановления зависит не только от костной ткани. Так же большое значение имеет общее состояние центральной нервной системы, эндокринной системы, минерального обмена. И даже не влияя напрямую на восстановление непосредственно костной ткани, на все эти системы и органы физиотерапия имеет прямое влияние.
Стадии восстановления костной ткани
Прежде чем обсуждать методы и подходы физиотерапии и реабилитации, нужно иметь базовое представление о восстановлении костной ткани в целом. Проходит оно в 3 этапа. На каждом из этапов реабилитация имеет свои особенности.
- 1 этап – стадия травматического воспаления. Начинается с момента травмы, когда происходит нарушение целостности кости и размозжение мягких тканей. Если повреждаются сосуды, процесс сопровождается кровоизлиянием. Эта стадия сопровождается всеми травматическими проявлениями перелома – острой болью, воспалением. Продолжается этот этап до 10 дня.
- Примерно с 10 – 15 дня начинается второй этап процесса. У больного снижается воспалительная реакция, стихают боли, уменьшается отек. На этом этапе образуется первичная костная мозоль.
- Третья стадия – стадия полного восстановления и формирования нормальной кости. Может сопровождаться усилением минерального обмена, повышением уровня кальция в крови.
Ключевым методом лечения перелома является репозиция отломков и удержание их в правильном положении. Физиотерапию начинают на 2 – 3 день лечения, после репозиции отломков. Объектом физиотерапии является как область перелома, так и пострадавшая конечность и весь организм в целом. Физические факторы стимулируют процессы восстановления костной ткани, способствуют восстановлению функции конечности, а так же нормализации состояния организма в целом.
Физиотерапия при закрытых переломах – подходы и методы
Как я уже писал выше, рассматривать методы физиотерапии при переломах мы будем в контексте открытых и закрытых переломов. Начнем с закрытых.
Основной задачей в первой стадии лечения является:
 Так же подбор методов реабилитации зависит от методик проводимого лечения
Так же подбор методов реабилитации зависит от методик проводимого лечения
- устранение боли
- снижение и ликвидация воспаления
- снижения тонуса поврежденных мышц
- восстановление кровоснабжения
- восстановление нервной проводимости
С целью снижения болевого синдрома и воспаления наиболее эффективным является назначение с первых дней ЭП УВЧ. Конденсаторные пластины располагаются поперечно в зоне перелома. Продолжительность воздействия 5-15 минут, мощность 20 – 40 Вт. Курс лечения до 6 процедур. В особых случаях можно продлить курс до 10 процедур. УВЧ имеет регенеративные свойства, стимулирует образование костных клеток, ускоряет процесс образования первичной мозоли.
Клинически доказано, что противопоказаний для использования УВЧ при металлическом остеосинтезе нет, при безтемпературном режиме. Современные штифты производятся как правило из высококачественной стали, которая не окисляется и не участвует в проведении тока.
Так же в первые дни после повреждения назначают УФ облучение. Доза облучения 4 – 6 биоток, облучаемое поле до 200 см кв. Эффекттивность облучения определяется воздействием на рефлекторно-сегментарные зоны и вегетативную нервную систему. Воздействует УФ облучение на зоны кожи, интернируемые соответствующим нервным сегментом.
Электрофорез анестетиков и обезболивающих средств
Для более эффективного снятия болевого синдрома назначают электрофорез анестетиков на место перелома. Чаще всего назначают раствор новокаина в сочетании с 0,001% раствором адреналина. Гальванический ток вызывает понижение болевой и тактильной чувствительности, ускоряет восстановление костной ткани, улучшает кровообращение , нормализует тканевой обмен.
Для процедуры используют электрод площадью 100 -150 кв. сантиметров. Сила тока – 10 – 15 Ма, продолжительность воздействия 15-20 минут, курс лечения 10 – 15 процедур.
Как отмечалось, в первые сутки после перелома наряду с увеличением отека появляется гиперкоагуляция – повышенная свертываемость крови. Это определяет необходимость назначения магнитотерапии. Используют как постоянное, так и переменное магнитное поле. Процедуру можно продолжать в течении 15 дней, магнитотерапия в основном совмещается с другими физиопроцедурами.
Лазерное излучение
Лазерное излучение стимулирует регенерацию костной ткани, что послужило тому что лазеротерапия так же является одним из наиболее часто используемых методов. Гелий-неоновый лазер ускоряет восстановление костной и соединительной ткани, наращивает массу клеточных структур, улучшает трофику тканей в облученном органе. Лазерное излучение обладает противовоспалительным действием, оказывает благотворное влияние на иммунитет.
Мощность воздействия в месте поражения – до 2 мВт на сантиметр. Процедуры проводят ежедневно, курс лечения 10 – 12 процедур.
Клиническая эффективность лазерного излучения достигается сочетанием с воздействием магнитным полем. Магнитное поле увеличивает проникающую способность лазерного луча.
Во второй стадии лечения перелома главными задачами лечения становится ускорение процесса рассасывания погибших клеточных элементов, стимуляция развития костной ткани. В этот период, наряду с применением физических факторов непосредственно на место повреждения широко применяют процедуры общего воздействия – такие как транскраниальная электростимуляция, электросон.
ТЭС и электросон – механизм воздействия
В механизме воздействия электросна большое значение придается нервно-рефлекторному раздражению кожи век и глазниц. Сигнал по рефлекторной дуге передается в таламус и далее в кору головного мозга. Это приводит к формированию особого психофизиологического состояния организма, обеспечивающего восстановление неврологического, вегетативного и гуморального статуса. Таким образом электросон оказывает регулирующее и нормализующее влияние на все органы и системы организма, восстанавливает равновесие всех органов и систем. Благодаря электросну нормализуется:
- сосудистый тонус
- процессы микроциркуляции
- стимуляция кроветворения
- активируется секреторная и моторная функция желудочно-кишечного тракта
- улучшается деятельность эндокринных желез
- нормализуется функция половой системы
- нормализуется функция обмена веществ.
Продолжительность процедуры от 30 до 90 минут. Процедуры проводятся ежедневно, курс – 10 – 15 процедур.
Задачи физиотерапии в третьей стадии перелома
Третья стадия перелома характеризуется образованием окончательной костной мозоли. Задача физиотерапии в этот период – ускорение процесса образования окончательного окостенения. Для этого необходимо увеличить количество питательных веществ. С этой целью в основном используется электрофорез кальция и фосфора. Проводится процедура либо в зоне перелома, либо общим воздействием ( методика во Вермелю ).

Спустя 12 – 15 дней после перелома для стимуляции консолидации кости и формирования окончательной костной мозоли широко применяется общее УФ-облучение. Оно приводит к образованию витамина D, положительно влияющего на регуляцию кальциево – фосфорного обмена. Так же значительно увеличивается кровообращение в месте перелома, повышаются все виды обмена веществ и иммунитет. Облучение начинают с 1/4 биодозы и постепенно увеличивают до 3-х биодоз. Курс лечения 12 – 15 процедур.
Возможно применение динамической электронейростимуляции от аппаратов «СКЭНАР» и «ДЭНАС». Эффект достигается за счет активации кровообращения, что положительно сказывается на местной регуляции процессов обмена. Так же может оказываться противоотечный, противоболевой эффект. Продолжительность процедуры – 20- 60 минут, курс лечения 10 – 15 процедур.
В следующем материале мы рассмотрим чем отличается физиотерапия при переломах открытого типа, и в чем ее особенности при таких видах травмы…
Источник
1. Фиксационный;
2. Экстензионный (вытяжения);
3. Оперативный.
Фиксационный метод.
Сущность метода – обездвижение поврежденной конечности гипсовой повязкой.
Основные правила:
1. Фиксация двух смежных суставов;
2. Оставление открытыми дистальных отделов пальцев конечностей для наблюдения в процессе лечения за состоянием кровообращения;
3. Плотное прилегание повязки к конечности, но без сдавливания ее.
Иммобилизацию осуществляют двумя основными типами гипсовых повязок: циркулярной и лонгетной (гипсовой шиной). Гипсовая лонгета должна охватывать не менее 2/3 окружности конечности. По структуре гипсовые повязки подразделяют на подкладочные и бесподкладочные.
Положительные стороны:
· является хорошим средством для фиксации отломков у тяжелых больных с обширными раневыми поверхностями, когда тяжесть не позволяет произвести остеосинтез;
· обладает хорошей гигроскопичностью;
· не требует серьезных технических навыков;
· позволяет дать раннюю нагрузку на ногу.
Отрицательные стороны:
· обездвиживает смежные суставы, приводя в последующем к постиммобилизационным контрактурам;
· возможны вторичные смещения отломков;
· возможно сдавление конечности в повязке.
Показания:
1. Закрытые неосложненные переломы без смещения отломков;
2. Закрытые неосложненные переломы со смещением после удачной закрытой одномоментной репозиции.
Противопоказания:
1. Быстро нарастающий отек поврежденной конечности;
2. Индивидуальная непереносимость гипса;
3. Кожные заболевания в зоне повреждения (пиодермии, аллергический дерматит и др.);
4. Комбинированные повреждения (сочетания перелома и ожога конечности).
Ошибки и осложнения фиксационного метода:
1. Недостаточная длина гипсовой повязки;
2. Плохое моделирование и нестабильность конечности в повязке;
3. Сдавление конечности гипсовой повязкой;
4. Развитие пролежней кожи в метах расположения костных выступов;
5. Преждевременное прекращение иммобилизации;
6. Отсутствие рентгенологического контроля после наложения повязки.
Метод вытяжения (экстензионный).
Сущность метода – постепенная репозиция отломков и удержание конечности в требуемом положении с помощью специальных манжет или металлических приспособлений, закрепленных дистальнее уровня перелома.
Виды вытяжения:
1. Накожное (манжетное; клеевое; лейкопластырное);
2. Скелетное.
Накожное вытяжение применяется преимущественно у детей, так как манжетка, фиксированная к конечности, выдерживает груз не более 3 кг. Для манжетного вытяжения применяют стандартные манжетки со шнуровкой, преимущественно для вытяжения нижней конечности. При клеевом и лейкопластырном манжетка для вытяжения прикрепляется к коже с помощью клеола или лент лейкопластыря.
Скелетное вытяжение проводиться за спицу, проведенную через определенные точки на конечности. Одним из основных условий правильного применения метода является обязательное натягивание спицы в специальной скобе. Точки для проведения спиц для скелетного вытяжения следующие: локтевой отросток для верхней конечности; мыщелки бедра, бугристость большеберцовой кости, надлодыжечная область голени, пяточная кость.
Принципы скелетного вытяжения:
1. Придание конечности среднего физиологического положения;
2. Полный покой для конечности;
3. Постепенность нагрузки по оси конечности;
4. Противопоставление периферического отломка центральному отломку;
5. Противовытяжение для компенсации скелетной тяги.
Выбор величины необходимого груза осуществляют в процессе динамического наблюдения, контролируя постепенно восстанавливающуюся длину конечности. Дл ориентировки на верхней конечности средняя величина груза не превышает 5-6 кг. Для нижней конечности используются следующие грузы: бедро (n+n/2), голень (n/2), где n – количество десятков веса больного.
В процессе лечения экстензионным методом выделяют три периода:
1. Репозиционный (3 дня);
2. Ретенционный (2-3 недели);
3. Репарационный (4-6 недель).
Преимущества:
· конечность доступна для наблюдения и перевязок;
· повязка не сдавливает конечность;
· сместившиеся отломки хорошо репонируются.
Отрицательные стороны:
· требует постельного режима;
· не обеспечивает полного покоя;
· не всегда позволяет достичь полной репозиции;
· требует постоянного контроля и регулировки.
Показания:
1. Закрытые нестабильные диафизарные и метафизарные (вне- и внутрисуставные) переломы длинных трубчатых костей (преимущественно с косым и оскольчатым характером линии излома);
2. Переломы и переломо-вывихи таза;
3. Переломы и переломо-вывихи в шейном отделе позвоночника;
4. Переломы грудины и окончатые переломы ребер с образованием реберного клапана;
5. Как метод фиксации костных отломков при открытых переломах, в случае противопоказаний для остеосинтеза.
6. Подготовка к операции.
Противопоказания:
1. Состояние после восстановительных операций на магистральных сосудах и нервах;
2. Переломы со значительной зоной повреждения мышц;
3. Воспаление или нагноение мягких тканей в предполагаемом месте проведения спиц;
4. Расстройства психики, в том числе и алкогольной природы;
5. Переломы конечностей при повреждении спинного мозга.
6. Относительно противопоказано использование скелетного вытяжения у лиц пожилого возраста и у пациентов с сочетанными травмами.
Ошибки и осложнения метода:
1. Нарушение асептики при проведении спицы;
2. Неправильный выбор места проведения спицы ( проникновение спицы в полость сустава, повреждение магистральных сосудов и нервов;
3. Неправильный выбор величины груза;
4. Неправильное положение конечности и выбор направления тяги в процессе лечения;
5. Перелом спицы и прорезывание кости;
6. Тромбоэболические осложнения;
7. Гипостатическая пневмония.
Оперативный метод (остеосинтез).
Остеосинтез переломов подразделяют:
1. Внутренний остеосинтез (внутрикостный и накостный);
2. Наружный остеосинтез (аппаратами Илизарова, Гудушаури, Калнбернза, Волкова – Оганесяна).
Любой вид остеосинтеза должен обеспечить прочную фиксацию отломков при правильном их сопоставлении и плотном контакте раневыми поверхностями. Это дает возможность не применять внешней иммобилизации, рано приступать к дозированной нагрузке, восстановлению движений в суставах и опороспособности конечности.
Показания:
1. Открытые переломы;
2. Отсутствие эффекта от применения консервативного лечения;
3. Осложненные переломы;
4. Угроза возникновения осложнений перелома после применения одномоментной закрытой репозиции;
5. Интерпозиция мягких тканей;
6. Отрывные переломы.
Относительные показания:
1. Переломы у лиц пожилого возраста при отсутствии противопоказаний;
2. Внутрисуставные переломы.
Противопоказания:
1. Тяжелое общее состояние пациента;
2. Местный или генерализованный инфекционный процесс;
Ошибки и осложнения.
По данным литературы ошибки и осложнения регистрируются в 3-6% случаев. Осложнения чаще всего обусловлены неправильным выбором метода лечения, недостаточным техническим оснащением, дефектами техники операции, неправильным ведением послеоперационного периода.
Из многочисленных осложнений можно выделить следующие:
1. Нагноение;
2. Остеомиелит;
3. Металлоз;
4. Перелом фиксаторов;
5. Повторные переломы;
6. Повреждения сосудов и нервов.
Нагноение проявляется в первые дни после операции и правильном лечении ликвидируется в течение 3-4 недель. Лечения проводится в соответствии с принципами проведения вторичной хирургической обработки.
Металлоз возникает обычно вследствие коррозии металлов, основными причинами которой являются применение фиксаторов и инструментов из неоднородных металлов, недостаточная обработка и полировка имплантатов, нестабильность остеосинтеза.
Остеомиелит – наиболее тяжелое осложнение, возникающее в случае проникновения инфекционного процесса в костномозговой канал. Возникновению остемиелита способствуют некротизированные свободно лежащие костные фрагменты, излишняя травматизация тканей во время остеосинтеза, наличие у больного других очагов инфекционного процесса, чрезмерное микробное осеменение операционной раны во время операции. Показана активная хирургическая тактика: секвестр-некрэктомия, промывное дренирование, металлические конструкции удаляют если они уже не осуществляют стабильную фиксацию костных отломков.
Переломы пластин и стержней наблюдаются у 0,5-1% больных. Причинами может являться: усталость металла, плохое качество металла.
Повторные переломы могут возникнуть после удаления металлических пластин, которые в процессе фиксации принимали на себя основную нагрузку. Происходит атрофия кортикального слоя кости под пластиной и ослабление прочности костного вещества. Большое значение в профилактике осложнения играет правильный выбор имплантата и своевременное начало функциональной дозированной нагрузки на конечность.
Источник
