Аппарат наружной фиксации при переломе

Показаниями к наложению стержневых аппаратов наружной фиксации служили закрытые и открытые диафизарные и внутрисуставные переломы I—III степени и их сочетания, переломы бедра, голени, плеча и предплечья. Противопоказаний к данному виду операций нет, за исключением нестабильной гемодинамики у пострадавшего с тяжестью травмы по шкале ISS более 40 баллов, когда даже такая малотравматичная операция может привести к срыву неустойчивой компенсации основных жизненных функций организма и летальному исходу. Преимуществами данного вида стабилизации костных отломков является малая травматичность (минимальная кровопотеря, непродолжительное время операции). Практически любой диафизарный или внутрисуставной перелом можно стабилизировать за 20—30 мин.
Отрицательными моментами при использовании стержневых аппаратов наружной фиксации являются трудность последующей репозиции костных отломков при закрытых переломах, а также низкая прочность фиксации перелома при использовании односторонней одноплоскостной рамы. Так, если при открытых переломах можно во время операции точно сопоставить костные отломки и стабилизировать аппаратом, то при закрытых переломах добиться идеальной репозиции практически невозможно. Данный способ остеосинтеза не требует специального дорогостоящего оборудования, поэтому его можно использовать в большинстве травматологических клиник России. Мы считаем, что в остром периоде сочетанной травмы этот вид остеосинтеза показан как мера временной фиксации при любых диафизарных, внутрисуставных переломах и их сочетаниях (типы А1—A3, В1—ВЗ, С1—СЗ), закрытых переломах у наиболее тяжелопострадавших (тяжесть полученных повреждений по шкале ISS от 26 до 40 баллов), а также при лечении тяжелых (II—III степень) открытых переломов (рис. 2-4).
Техника ранней первичной хирургической стабилизации переломов стержневыми аппаратами наружной фиксации следующая. Базовый стандартный набор имплантатов и инструментов для наружной фиксации переломов (рис. 2-5 ):
• штанги (трубки) – диаметр 11 мм, длина 200, 300, 400 мм;
• стержни Штеймана — диаметр 4,5 мм, длина 180 мм;
• винты Шанца – диаметр 4,5 мм, длина 120, 140, 180 мм;
• универсальные зажимы винт—штанга;
Рис. 2-4. Примеры стабилизации переломов с помощью АНФ. а – остеосинтез АНФ простого (тип A3) открытого перелома костей правой голени III степени; б — внешний вид больного, у которого произведена стабилизация переломов бедра и таза с помощью стержневых АНФ.
Рис. 2-5. Основные детали стержневого АНФ. 1 – репозиционные зажимы штанга-штанга; 2 – штанги (трубки); 3 – винты Шанца; 4 – универсальные зажимы винт-штанга.
• репозиционные зажимы штанга—штанга (для монтажа модульных аппаратов);
• сверла спиральные — диаметр 3,2 мм;
• метчик;
• направитель с троакаром;
• отвертка, гаечный ключ.
Для наложения АНФ использовали винты Шанца (стержни Штеймана), штанги, универсальные зажимы. Винты Шанца вводили в костные отломки через разрез — укол длиной не более 0,5 см после рассверливания обоих кортикальных слоев сверлом 3,2 мм (рис. 2- 6).
Рис. 2-6. Последовательность наложения АНФ при открытом переломе (отломки после точной репозиции удерживают костодержатели): а) введение винта Шанца в проксимальный или дистальный отдел длинной кости; б) установка фиксирующей трубки с зажимами; в) введение второго винта Шанца через противоположный конец кости; г) введение и установка промежуточных винтов.
Затем формировали резьбу с помощью метчика и вводили проксимальный и дистальный винты на 3— 4 см выше (или ниже) линий суставов. Винты крепили к штанге необходимой длины универсальными зажимами. Визуально контролировали репозицию отломков, затем аналогично вводили винты Шанца на 3 см выше и ниже линии перелома, фиксировали зажимами к штанге, устраняли смещение по длине, а также по возможности угловые деформации и смещения по ширине.
Внешний фиксатор можно монтировать в виде 4 рамных конструкций, каждая из которых имеет свои особенности. Различают следующие виды рам: односторонняя одноплоскостная, односторонняя двухплоскостная, двусторонняя одноплоскостная, двусторонняя двухплоскостная. В зависимости от типа и локализации перелома применяли различные виды наружной фиксации.
Одностороннюю одноплоскостную раму применяли наиболее часто, так как она подходит для всех случаев (рис. 2-7 ), особенно при диафизарных переломах типов А и В. Односторонняя двухплоскостная рама более эффективна для нейтрализации угловых и ротационных смещений отломков при сложных переломах (тип С), дефектах кости, а также у больных с сочетанной ЧМТ, находящихся в бессознательном состоянии.
Двустороннюю одноплоскостную раму применяли как нейтрализующую или компрессирующую (рис. 2-8), двустороннюю двухплоскостную – при переломах с коротким проксимальным или дистальным фрагментом, когда в него нельзя было ввести более одного винта или стержня (рис. 2-9).
Винты Шанца вводили в пределах «коридора безопасности», с тем чтобы не повредить магистральные сосуды и нервы. Зона безопасности на голени находится на переднемедиальной поверхности и варьирует в пределах дуги от 220° в проксимальном отделе болыиеберцовой кости до 120° непосредственно над голеностопным суставом.
Рис. 2-9. Двусторонняя двухплоскостная фиксация.
Для того чтобы исключить повреждение передних большеберцовых сосудов, избегали вводить винты на протяжении 2/5 латерального кортикального слоя. Теснота «коридора безопасности» ограничивает выбор рамы, что заставляло нас применять наиболее безопасные односторонние рамы.
Как показано на рис. 2-10, на первом уровне ниже бугристости большеберцовой кости зона безопасности уменьшается до 190°, на третьем — до 140°, но даже в этой зоне передние большеберцовые сосуды и глубокий малоберцовый нерв уязвимы при прохождении латерального кортикального слоя. На четвертом уровне над голеностопным суставом зона безопасности равна 120°, на пятом — гвоздь Штеймана может быть введен ниже уровня голеностопного сустава.
Наиболее часто мы использовали одностороннюю одноплоскостную раму, так как это наименее трудоемкая и технически наиболее простая операция, которая занимает не более 25-30 мин. Стабильность односторонней одноплоскостной фиксации сравнительно небольшая, поэтому мы ее применяли для первичной хирургической иммобилизации переломов в качестве 1-го этапа лечения. В последующем демонтировали аппарат и производили погружной остеосинтез перелома. Односторонняя одноплоскостная фиксация наиболее удобна для хирургической иммобилизации диафизарных переломов большеберцовой, плечевой и бедренной костей. При односторонней одноплоскостной внешней фиксации, кроме того, использовали модульную раму, причем применение ее считаем более предпочтительным, так как она позволяет выполнить репозицию отломков в трех плоскостях. Техника применения модульной системы следующая. В каждый из основных фрагментов вводили по 2 винта Шанца, которые с помощью держателей крепили к коротким штангам. Две короткие штанги соединяли между собой с помощью промежуточной штанги и универсальных замков штанга—штанга. Репозиции перелома достигали после ослабления держателей, соединяющих промежуточную штангу с двумя основными. При неадекватной репозиции промежуточную штангу снимали, а затем после проведения повторной репозиции вновь закрепляли. Для достижения более прочной фиксации, достигнутой в аппарате, модульную раму дополняли одной или двумя сплошными штангами.
Рис. 2 10. Схема безопасного наложения АНФ на голени.
Кроме того, необходимость сборки модульного аппарата возникала в тех случаях, когда нужно было фиксировать смежные сегменты конечностей, например, при наложении АНФ на плечо-предплечье с углом сгибания в локтевом суставе 90° (рис. 2-11).
Если наружную фиксацию решали оставить как окончательный метод лечения, то модульную раму заменяли двумя сплошными штангами. При переломах с клиновидным отломком последний репонировали с помощью винта Шанца. При оскольчатых и косых переломах фрагменты фиксировали пластиной или винтом, а внешний фиксатор применяли как нейтрализующую раму.
При переломах бедра, особенно оскольчатых и сложных, наиболее эффективным оказалось использование односторонней двухплоскостной фиксации. Односторонняя двухплоскостная рама аппарата обеспечивала стабильную фиксацию костных отломков, достаточную для активизации больного с дополнительной опорой на костылях даже при двусторонних переломах бедра.
Рис. 2-11. Фиксация открытого перелома локтевого сустава,
а) до операции; б) после ПХОР и наложения АНФ.
Двустороннюю внешнюю фиксацию применяли, как правило, при открытых и закрытых переломах костей голени. При поперечных переломах аппарат использовали как компрессирующий, при оскольчатых — как нейтрализующий. Техника применения двустороннего аппарата следующая. После репозиции перелома на операционном столе методом скелетного вытяжения на 3 см выше линии голеностопного сустава перпендикулярно большеберцовой кости на 0,5 см кпереди от малоберцовой кости производили разрез—укол и вводили троакар.
Стилет троакара удаляли. Через трубку троакара сверлом рассверливали сквозные отверстия в кости и вводили гвоздь Штеймана. Второй гвоздь вводили таким же образом параллельно первому на 3 см ниже уровня коленного сустава, при этом было важно сохранить и контролировать репозиционное положение отломков. Стержни временно фиксировали на штангах. При неблагоприятном положении фрагментов вновь репонировали их в аппарате. При правильном стоянии отломков вводили третий и четвертый гвозди Штеймана. При поперечных переломах создавали компрессию между отломками, при косых переломах – встречно-боковую компрессию.
Стабильность фиксации при двусторонней внешней фиксации прямо зависела от места введения винтов и стержней. Оптимальный вариант – крайние стержни введены на 3 см от линии проксимального и дистального суставов, а средние — не более чем на 2—3 см от линии перелома. Фиксация отломков стабильнее при минимальном расстоянии между штангами. Стабильность фиксации и предупреждение скольжения кости по стержню достигали дугообразным искривлением стержней и применяя стержни с центральной резьбой.
Применение двустороннего двухплоскостного аппарата мы считаем целесообразным при коротких дистальном или проксимальном фрагментах, когда нет места для введения в отломок второго стержня. Техника двустороннего двухплоскостного остеосинтеза была аналогична вышеописанной, но дополнительно по передней поверхности сегмента конечности вводили 2 винта, которые фиксировали к штанге. Последнюю с помощью зажимов соединяли с другими штангами. Таким образом, разработана техника оперативного вмешательства с применением АНФ, которая различается в зависимости от типа и вида перелома. При открытых переломах операция включала обязательную открытую репозицию перелома и фиксацию АНФ. При закрытых переломах проводили хирургическую иммобилизацию перелома с помощью АНФ без точной анатомической репозиции, но старались устранить ротационные смещения, захождение по длине ивыровнять ось конечности, для чего нами разработаны репозиционный узел аппарата и способ фиксации достигнутой репозиции в АНФ.
При простых и оскольчатых переломах (типы А и В по классификации АО) использовали один из видов одноплоскостного АНФ. Однако в группе пострадавших с сочетанной ЧМТ, а также у больных находящихся в коме, на ИВЛ и требующих постоянного интенсивного ухода, для предотвращения развития несостоятельности фиксации АНФ дополнительно укрепляли перелом путем наложения гипсовой лонгетной повязки. При сложных переломах (тип С по классификации АО) фиксацию осуществляли двухплоскостными аппаратами наружной фиксации, при которых стабильность фиксации костных отломков значительно повышалась.
Закрытый блокируемый остеосинтез гвоздями без рассверливания костномозгового канала
Преимуществом данного способа остеосинтеза является его малая травматичность, так как операция проводится закрытым способом из малых кожных разрезов вне зоны перелома, не сопровождается значительной кровопотерей. Использование различных видов блокирующих гвоздей (UHN, PFN, UFN, UTN) позволяет достичь прочной фиксации при любых видах диафизарных (простом, оскольчатом, сложном) переломов бедра, голени и плеча, а также при сочетании внутрисуставного и диафизарного переломов проксимального отдела бедра. Стабильность фиксации обеспечивает возможность максимально ранней активизации движений в суставах поврежденной конечности и быструю осевую нагрузку на ногу еще до появления рентгенологических признаков консолидации перелома. Поскольку остеосинтез производится закрытым способом, то снижаются требования к состоянию кожных покровов оперируемой конечности, т.е. наличие гранулирующих ран, ссадин, фликтен, сухих некрозов кожи не является противопоказанием к этому виду оперативного лечения.
Недостатками этого способа являются высокая стоимость фиксаторов; обязательное наличие дорогостоящего дополнительного оборудования: электронно-оптического преобразователя (ЭОП), ортопедического стола, большого дистрактора, специальных наборов инструментов (для каждого вида блокирующих гвоздей); лучевая нагрузка на хирургическую бригаду и обслуживающий персонал операционной. Мы считаем, что этот способ остеосинтеза является методом выбора при любых диафизарных переломах бедра, голени, а также при внутрисуставных переломах бедра или их сочетании с диафизарными переломами. Высокая стоимость данного вида фиксаторов и необходимость использования специального дорогостоящего оборудования не позволяют широко внедрить этот способ в практическое здравоохранение России.
В.А. Соколов
Множественные и сочетанные травмы
Источник
Наружные фиксаторы костей таза. Временная и окончательная фиксация
Хотя метод внеочагового остеосинтеза потерпел неудачу при оказании неотложной помощи в реанимационных отделениях травматологических центров, он по-прежнему играет важную роль для временной и окончательной стабилизации многих переломов таза. Понятно, что бандажи не являются единственным методом выбора.
Внешняя фиксация стабилизирует перелом, не вызывая при этом трофических изменений кожи, что характерно при использовании бандажей. Часто она проводится в экстренных ситуациях, когда пострадавший находится на операционном столе и подготовлен к проведению лапаротомии. Внеочаговый остеосинтез позволяет сохранить стабильность таза, пока проводится хирургическое вмешательство в брюшной полости.
Метод можно использовать в качестве окончательной фиксации переднего таза при переломах по типу «открытой книги», при повреждениях с наличием раневой поверхности или другими подобными проявлениями, не позволяющими выполнить внутренний остеосинтез. Некоторые авторы находят наружную фиксацию такой же эффективной, как внутренний остеосинтез, в то время как другие считают такое сравнение недопустимым.
Наружные фиксаторы могут быть использованы как промежуточный этап перед проведением внутреннего остеосинтеза, так как необходимо предотвратить внезапное расхождение таза, а фиксирующие приспособления мешают проведению вмешательства. Иногда трудно предугадать, позволит ли общее состояние пациента, перенести дополнительный стресс, связанный с открытой репозицией перелома. Внеочаговый остеосинтез обеспечивает определенную степень стабильности таза и способствует уменьшению кровопотери при введении фиксаторов.

К сожалению, не при всех переломах таза метод можно использовать как средство долгосрочной фиксации. Подход к проблеме внеочагового остеосинтеза с позиций «damage control» (порядок оказания помощи при повреждениях), позволяет отнести метод внешней фиксации к безопасному и эффективному способу лечения.
В западных институтах используются в основном два вида рам: «реанимационные рамы» и «ганноверские рамы». В реанимационной конструкции используется по три стержня на каждую подвздошную кость. Аппарат может быть очень быстро наложен без рентгенологического контроля. Проблема заключается в том, что кость достаточно тонкая, процесс введения стержня у тучных больных затруднен, а в ряде случаев, когда имеет место значительная степень смещения полутаза, трудно добиться правильного положения стержня.
В отличие от предыдущего варианта, при использовании ганноверской модели требуется по одному стержню на каждую сторону таза. Стержень вводят от передних нижних подвздошных остей по направлению к телу подвздошной кости, как раз над седалищной вырезкой. Стержни проводят через наиболее сильную кость тела, что обеспечивает отличную фиксацию перелома. Мы обычно проводим операцию под рентгеноскопическим контролем.
Независимо от типа несущей конструкции полезно иметь два набора фиксаторов (А-рамы), которые должны соединять стержни так, чтобы при необходимости доступа к брюшной полости расположение стержней можно было легко изменить без нарушения стабильности таза. Необходимо следить за тем, чтобы детали металлической конструкции не соприкасались с кожей, так как после операции у пострадавших с высокоэнергетической травмой часто наблюдается значительный отек мягких тканей.
Для предупреждения контакта зажимов с кожей используются марлевые салфетки. Отрицательными моментами внешней фиксации являются воспаление мягких тканей в местах контакта со стержнем и наличие громоздкой конструкции. Проблема нагноения кожного края вокруг фиксаторов достаточно актуальна. Более того, при возможности, травматологи стараются проводить фиксацию переднего кольца с использованием накостного остеосинтеза с применением пластин и винтов, так как при такой технике достигается более анатомичное сопоставление костных фрагментов по сравнению с наружными фиксаторами.
– Также рекомендуем “Селективная эмболизация при тазовом кровотечении. Задачи”
Оглавление темы “Переломы костей таза”:
- Помощь при тазовом кровотечении. Тактика
- Наружная фиксация при переломе костей таза. TPOD
- Внеочаговый остеосинтез костей таза в отделении неотложной помощи. Задачи
- Наружные фиксаторы костей таза. Временная и окончательная фиксация
- Селективная эмболизация при тазовом кровотечении. Задачи
- Оперативная остановка тазового кровотечения. Тактика
- Современная последовательность помощи при переломах костей таза. Тактика
- Оказание помощи при открытых переломах таза. Тактика
- Окончательное лечение переломов костей таза. Сроки остеосинтеза
- Техника фиксации костей таза. Методика
Источник
Через 10 месяцев врач может удалить крепежные элементы с прооперированного участка. К этому времени костная ткань полностью восстанавливается, а суставы функционируют достаточно хорошо. Спустя еще две недели пациент может выполнять привычные физические нагрузки и жить обычной жизнью.
Суть остеосинтеза: что это за процедура
При остеосинтезе костные обломки фиксируются специальной металлоконструкцией. Это необходимо для того, чтобы поврежденная кость срослась быстро, правильно и надежно.
Самое главное для успешного заживления перелома — сохранить кровоснабжение обломков кости. При травме кровоток уже нарушен, а любая хирургическая операция только усугубляет положение. Остеосинтез позволяет сохранить кровоток, обеспечивает хорошую фиксацию, и при этом не является травматичной процедурой. В некоторых случаях его можно проводить, не делая дополнительных разрезов вдоль линии перелома.
При операции используют два метода фиксации:
- Шинирование. При наложении шины именно на нее ложится основная силовая нагрузка, а обломки кости уже не могут сохранять подвижность. В качестве шины используют импланты — пластины или штифты, а также аппараты внеочаговой фиксации. Когда это необходимо, врач устанавливает фиксатор, который допускает скольжение обломков кости вдоль импланта (интрамедулярный штифт) или зафиксирует их в определенном положении. При производстве имплантов используют нержавеющую сталь, титановые сплавы, аутокость и гомокость, а также полимерные рассасывающиеся материалы. При осевой нагрузке жесткость металлических имплантов такая же, как у костной ткани, но при сгибании и скручивании имплант может деформироваться.
- Компрессия. Компрессионные пластины стягиваются при помощи специальных шурупов перпендикулярно поверхности излома. При этом методе используют аппараты внеочаговой фиксации и стягивающие петли. Так костные осколки фиксируются в состояние плотного контакта, но без излишнего натяжения.
Область применения остеосинтеза
Метод остеосинтеза хорошо зарекомендовал себя при травмах следующих участков тела:
- зоны надплечья, плечевого сустава, плеча и предплечья;
- локтевого сустава;
- тазовых костей;
- ключицы;
- тазобедренного сустава;
- голени и голеностопа;
- бедра;
- кисти;
- стопы.
Показания к остеосинтезу
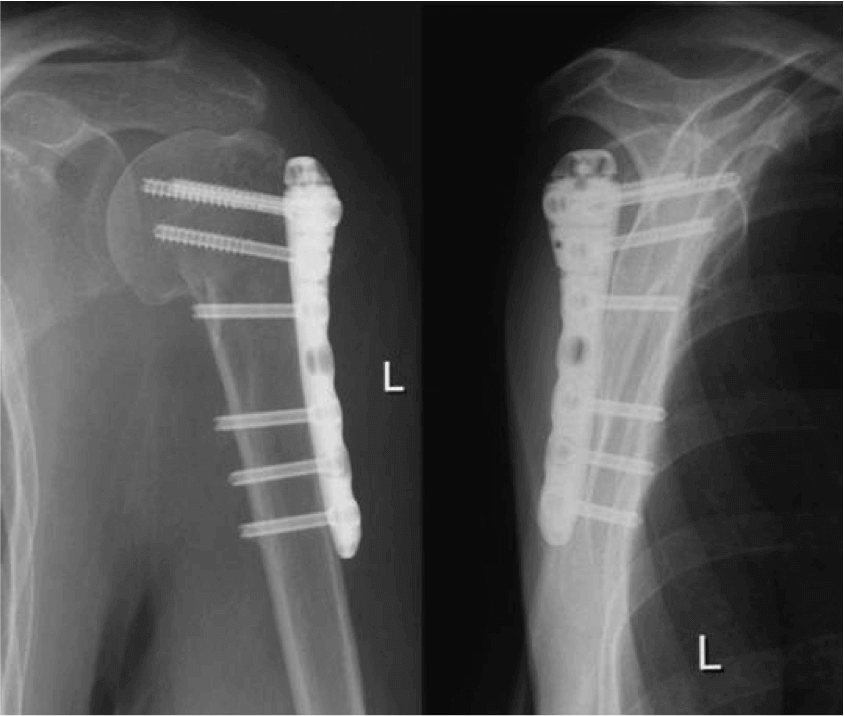
Неосложненные переломы не требуют проведения остеосинтеза, ведь костная ткань хорошо восстанавливается и при консервативном клиническом лечении под наблюдением специалиста.
Показания к проведению операции могут быть абсолютными — в том случае, когда остеосинтез необходим, чтобы сохранить здоровье и качество жизни пациента, и относительными.
Абсолютными показаниями являются переломы:
- локтевого отростка, с травмой сустава и суставной сумки;
- надколенника;
- шейки бедра со смещением осколков;
- пяточного сустава;
- голеностопа;
- стопы;
- берцовой и большеберцовой кости;
- ключицы.
Остеосинтез будет показан при травмах, которые невозможно вылечить консервативными методами и если врачам сложно устранить смещение костных осколков. Абсолютными показаниями являются переломы, при которых травмированы сосудистые связки, есть угроза повреждения тканей, нервных окончаний или сосудов.
Врач может использовать остеосинтез, если при консервативном лечении произошло неправильное срастание перелома или образовался ложный сустав.
Относительные показания для остеосинтеза:
- желание пациента сократить сроки выздоровления. Чаще всего это необходимо профессиональным спортсменам или военнослужащим;
- незначительное количество костных обломков;
- сильный болевой синдром при неправильном срастании перелома;
- ущемление нервов в ходе срастания перелома;
- переломы, заживление которых происходит долго и тяжело.
Противопоказания к проведению остеосинтеза:
- состояние шока;
- политравма (большое число повреждений);
- воспалительные заболевания травмированного участка тела;
- остеомиелит;
- заболевания костей – туберкулез, онкологическое поражение (также вторичные метастазы кости);
- флегмоны и абсцессы в месте предстоящей операции;
- тяжелое поражение нервной системы, органов дыхания, хронические заболевания других органов и систем;
- артрит суставов в области операции;
- онкологические заболевания крови;
- возраст пациента старше 70–75 лет.
Виды остеосинтеза
В зависимости от времени, прошедшего с момента травмы до операции, остеосинтез делится на 2 типа:
- Первичный. В этом случае «собрать» кость при помощи имплантов удается в первые 12 часов после получения травмы.
- Отсроченный. Если операция проводится спустя 12 часов после травмы.
Если был проведен отсроченный остеосинтез, это не означает, что помощь «запоздала» или что время упущено. Какой вид операции будет предпочтительнее именно для каждого случая, решает врач.
По видам доступа к травмированной кости операция может быть:
- Малоинвазивной — когда крепежные элементы можно ввести через небольшие разрезы. Так пациент легче перенесет операцию, а реабилитационный период сократится.
- Открытой. В этом случае на месте перелома делают операционный разрез.
По месту, куда накладывается крепеж, остеосинтез бывает:
- Наружный.
- Дистракционно-компрессионный. В этом случае на место перелома врач устанавливает аппарат с наружной фиксацией.
Ультразвуковой. В этом случае при остеосинтезе используют аппараты УЗ. Это гарантирует быструю фиксацию костей благодаря заполнению поврежденных каналов кости биополимерным конгломератом.

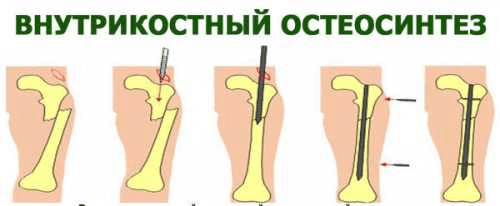
При погружном методе остеосинтеза применяются следующие техники проведения операции:
- интрамедуллярная, когда крепежная спица или шифт устанавливается в спинномозговой канал;
- накостная, когда пластины крепятся к кости снаружи;
- чрескостная, когда крепеж охватывает кость в месте перелома;
- пересадка костной ткани, когда в качестве фиксатора используется кость пациента.
Устаревший метод остеосинтеза — операция по Веберу, когда обломки кости врач фиксирует металлическими спицами и проволокой.
Какая именно операция будет проведена пациенту, решает врач. Решающее значение будут иметь данные томографии или рентгеновского снимка места травмы.
Челюстно-лицевой остеосинтез
В челюстно-лицевой хирургии при помощи остеометаллосинтеза можно устранить:
- врожденные дефекты лица или челюсти;
- последствия травм, переломов костей черепа;
- деформации костей.
Также можно изменить форму челюсти. Для этого должны быть изготовлены специальные ортодонтические конструкции. Затем врач установит их на проблемные зоны по методике краевого прилегания.
Остеосинтез при помощи ультразвука
При ультразвуковом остеосинтезе костные участки склеивают между собой при помощи ультразвука. Метод основан на явлении адгезии – межмолекулярном взаимодействии в поверхностном слое тканей. За счет адгезии происходит сцепление разнородных поверхностей тел.
При этом между обломками кости хирург размещает специальную мономерную смесь. Электрический генератор создает электромагнитные колебания, которые специальный прибор преобразует в ультразвук и направляет в зону перелома.
Мономерная костная смесь меняет свою структуру и создает конгломерат, крепко сваривающий обломки кости. При этом образуется прочный шов, сравнимый с тем, что остается при работе сварочного аппарата.
Таким образом поры и каналы слома кости заполняет биополимерный конгломерат. И между поврежденными элементами возникают надежные механические связи.
Однако ультразвуковой остеосинтез может провоцировать развитие атрофических процессов в тканях, соприкасающихся с полимером. Поэтому метод не может быть рекомендован пациентам с тяжелыми травмами и слабым иммунитетом.
Реабилитационный период
Для того, чтобы пациент максимально быстро восстановил качество жизни, реабилитационные мероприятия важно начинать на 2–3 день после того, как проведен остеосинтез. Какими они будут и как долго продлятся, определяет врач. При этом он учитывает:
- насколько сложен перелом;
- насколько сложна проведенная операция и какие конструкции были использованы;
- где находится повреждение;
- возраст, психологическое и физическое состояние пациента;
- насколько быстро идет процесс восстановления здоровья.
Программа реабилитации включает в себя физиотерапию, лечебную физкультуру, занятия в бассейне, психологическую адаптацию, возвращение трудовых навыков, массаж, полноценное питание. Пациент гораздо быстрее вернется к привычному образу жизни, если откажется от вредных привычек, даст себе возможность отдохнуть и больше времени начнет проводить на свежем воздухе.
Время реабилитации можно разделить на несколько этапов:
- Ранний. Он продолжается 2–3 недели после остеосинтеза. Далее возможна выписка пациента из стационара.
- Ближайший послеоперационный. Его проводят в последующие 2–3 месяца после операции.
- Поздний послеоперационный. Временные рамки этого этапа — 3–6 месяца с момента остеосинтеза;
- Период восстановления функций. Наступает после шестого месяца с момента операции.
После остеосинтеза пациент от 2 до 5 дней должен находиться в состоянии покоя. Организм привыкает к своему новому состоянию, место операции отекает. Справиться с неприятными ощущениями помогают обезболивающие препараты и врачебный уход. Вакуумный дренаж с места операции удаляют спустя 2 дня, швы снимают на 8–14 день, в зависимости от того, на каком участке проведена операция.
Уже с 3 дня необходимо начинать двигать прооперированной конечностью. Сначала это может быть статическое напряжение, потом — лечебная гимнастика. Это позволит улучшить ток лимфы и крови. Риск возникновения осложнений при этом уменьшается.
Сначала врач сам помогает пациенту согнуть и разогнуть конечность, выполнить вращение. Затем день ото дня нагрузку необходимо увеличивать, а в случае операции на суставах ноги ее нужно выполнять на тренажерах.
Излишняя нагрузка может привести к образованию костных мозолей. Поэтому осваивать дополнительные движения без разрешения врача запрещено.
При реабилитации пациента хорошо зарекомендовали себя:
- Лечебный массаж. Может проводиться только после дуплексного сканирования вен и исключения подозрения на тромбоз.
- Физиотерапия: КВЧ-терапия, ультразвук, электрофорез, УФ-облучение, индуктотермия, диатермия, грязелечение, парафиновые аппликации, магнитотерапия, электромиостимуляция. Лечебные процедуры могут быть назначены с третьего дня после операции.
- Занятия в бассейне. Приступать к их выполнению следует не раньше, чем спустя месяц после остеосинтеза, продолжительность занятия не должна превышать 30 минут. Важно, чтобы пациент погружался в воду до такого уровня, чтобы прооперированный участок не испытывал дискомфорта.
Социально-бытовая реабилитация. Пациенту необходимо заново учиться выполнять привычные бытовые задачи — при помощи специальных приспособлений и с учетом ограничений, постоянных или временных. Иногда приходится осваивать новую профессию, если это необходимо для сохранения здоровья и чтобы исключить возможность получения аналогичной травмы. Выработка новых привычек и освоение навыков дают хорошие результаты — после операции человек может жить полноценно и качественно.
Источник
