Аппарат илизарова на руке при переломе лучевой кости сколько ходить

Переломы костей являются тяжелой и неприятной травмой. Ведь время их зарастания длительное, требуется реабилитация. К тому же, в случае открытого перелома, трудно наложить гипс из-за необходимости дезинфекции. Тут без аппарата Илизарова никуда. В чем суть этой простой, на первый взгляд, конструкции – в материале АиФ.ru
История создания
Ученые долгое время пытались создать прибор, который позволит сращивать обломки костной структуры в условиях, когда накладывать гипс не получается. Долгое время все попытки заканчивались неудачами. Но в 1952 году советский хирург и ученый Гавриил Илизаров смог создать подобное устройство.
Герой Социалистического Труда, лауреат Ленинской премии, профессор Гавриил Илизаров демонстрирует созданный им аппарат. Фото: РИА Новости/ Рогов
За основу взяты обычные вязальные спицы – именно с ними экспериментировал хирург в своей сельской больнице, пытаясь найти вариант подходящей терапии.
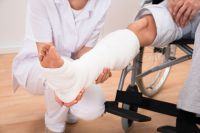
Суть работы аппарата проста: сломанные кости протыкаются через кожу металлическими спицами, которые располагаются под прямым углом. Их натягивают туго и закрепляют в двух кольцах, соединенных между собой четырьмя стержнями. Такая конструкция обеспечивает надежное крепление обломкам, причем так, что больной может даже вставать с постели уже на второй день после операции. Плюс такого варианта в том, что аппарат помогает пациенту ходить, а значит тренировать мышцы и кровообращение. Естественно, что на таком фоне быстрее происходит реабилитация.
Когда используют
Аппарат Илизарова преимущественно назначают при открытых переломах. «Когда открытый перелом, его нельзя фиксировать пластиной или вводить туда штифт. Потому что это место с большой долей вероятности инфицировано – грязь вокруг раны и т.д. И если поставить туда имплантат, то велик риск того, что он нагноится. В результате может развиться остеомиелит, и дело может даже дойти до сепсиса и смерти. Аппарат Илизарова позволяет работать не в зоне самого перелома, а выше и ниже его. Врачи фиксируют кость спицами на кольцах и выставляют отломки относительно друг друга в правильном положении. Все это фиксируется, и человек ходит в аппарате ровно столько времени, сколько нужно, чтобы кость срослась», – говорит врач травматолог-ортопед, зав. травматологическим отделением, к.м.н. Андрей Найманн.

Что надо учитывать
Фиксируют аппаратом Илизарова любые переломы. Зачастую, конечно, речь идет об открытых, но и закрытые также поддаются эффективному лечению при помощи такого приспособления.
Однако стоит понимать, что необходимо правильно ухаживать за конструкцией. Ведь носить ее приходится не день и не два, а в некоторых случаях и по полгода. «Минус этого метода лечения в том, что спицы проводятся черезкостно и черезкожно, они могут нагнаиваться, начинается воспаление, в результате образуются потеки. И следует очень тщательно ухаживать за конструкцией – постоянно менять шарики ваты у места входа и выхода спиц, промывать его делать вовремя перевязки» – говорит ортопед.
Ортопедический аппарат, разработанный хирургом, директором Курганского НИИ экспериментальной и клинической ортопедии и травматологии Гавриилом Илизаровым. Фото: РИА Новости/ Игорь Виноградов
Альтернативное применение
Аппарат Илизарова в основном используют для лечения травм, связанных с появлением переломов. Но в последнее время появилась мода на необычные варианты операций, позволяющих улучшить свою внешность. Выполняют такие и с помощью аппарата, созданного советским хирургом.

Не все знают, что с его помощью можно увеличить рост человека на 5-8 см. Все это благодаря растяжению костей ног. Для этого врачи сами делают искусственные переломы костей конечностей человеку и накладывают шину. «Затем на аппарате Илизарова потихонечку-потихонечку вытягивают кости. Потому что такое устройство позволяет как сдавливать кости, так и растягивать их. В результате такого растяжения формируется костная мозоль, за счет которой и происходит удлинение кости» – поясняет Найманн.
Терапия с помощью такого несомненно полезного устройства достаточно длительная, но зато сроки реабилитации заметно сокращаются. Важно помнить, что устанавливать аппарат Илизарова может только тот врач, который обучен это делать – не каждый умеет правильно разместить спицы и надежно закрепить их.
Источник
3480 просмотров
11 августа 2017
Здравствуйте! У моей 18-ти летней дочери в декабре 2016г. был закрытый перелом левой лучевой кости в средней трети и открытый перелом левой локтевой кости в средней трети. Выполнен остеосинтез переломов обеих костей пластинами. Восстановительный процесс прошел без осложнений. Травматолог рекомендовал удаление пластин через 5 месяцев, но прошло 9 месяцев лучевая кость не срастается, принимает кальций Д3 никомед и остеогенон 5 месяцев изменений нет. Пластины мешают движениям руки, периодически рука болит. Рекомендуйте лечение.
На сервисе СпросиВрача доступна консультация травматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Терапевт
Мумие Феникс+ электромагнитная терапия аппаратом ДеВита Ритм.Звоните.помогу.
Ортопед, Травматолог
По факту имеем сросшийся перелом локтевой кости и ложный сустав лучевой кости в с3 диафиза.
Лучевая кость без операции не срастется. Никакие аппараты, препараты, мумиё и прочая ерунда здесь не помогут.
Это однозначно, не подлежит сомнению и обсуждению.
Операция должна заключаться в следующем:
1. Удаление металлоконструкций с обеих костей.
2. Освежение концов отломков лучевой кости с выполнением одного из видов костной аутопластики (например, “вязанки хвороста”, “вращеп” или др.).
3. Внеочаговая фиксация лучевой кости спицевым, стержневым или спице-стержневым аппаратом. Я представитель школы аппарата Илизарова, но и другие аппараты то же работают.
Вам лучше всего обратиться в свою Республиканскую клиническую больницу.
Ибо операция не простая, и не везде ее делают успешно.
Ольга, 11 августа 2017
Клиент
Константин, врачи категорически отказываются снимать металлоконструкцию, говорят, что должно срастись, якобы сначала одна кость срастается, затем вторая, но металл мешает. Назначают интраназальный спрей миакальцик. Ссылаются на молодой организм, говоря, что она растет и кость не успевает нарасти за организмом. Еще очень переживаем, можно ли ей танцевать, т.к. она учится на хореографа . Как нам быть?
Педиатр, Терапевт, Массажист
Добрый день. Согласна с коллегой- молодой организм. Если за такое время не срослась тоненькая косточка, значит сделано конкретно-” не то”!!! Нужно однозначно переделывать.
Мануальный терапевт, Травматолог
Добрый вечер . Здесь выход только один – оперировать и все собирать на аппарат илизарова . Вопрос в другом почему вам по месту обращения не сделали операцию я так понимаю уже 9 месяцев вы ходите к одним и тем же врачам а они надеются что срастется?
Ольга, 11 августа 2017
Клиент
Александр, подскажите к какому специалисту обратиться. Наши травматологи в один голос говорят: кость не сраслась, металл снимать не будет, принимайте миакальцик до конца осени. А что дальше ник то не знает. Как нам быть?
Невролог, Детский невролог
Здравствуйте, Ольга! Раз в течение такого длительного периода кость не срослась, придется Вам обращаться за помощью к другим специалистам для оперативного вмешательства.
Мануальный терапевт, Травматолог
Если у вас в городе не могут провести такую операцию то надо обращаться в областную. Или как самый лучший вариант ехать в курган . только это решение должны были принять ещё пол года назад. Посмотрите какая из клиник илизарова находится ближе к вам и туда обратитесь( рекомендую в городе курган так как не первый год сотрудничаем с ними ) . Если будет нужно напишите в личные сообщения дам их контакты.
Терапевт
Добрый день проверьте кальциевого фосфорный обмен гормоны щитовидной и паращитовидных желез и действительно скорее всего необходима операция. Аппараты и биодобавки пустая трата времени и денег.
Ортопед, Травматолог
Как нам быть?
Ну, поскольку Вы сами подсознательно все-таки надеетесь, что срастется без операции, рекомендую съездить на консультацию в Москву в ЦИТО. Получить заключение, убедиться самому, что ждать нечего и разговаривать со своими травматологами, имея на руках заключение ЦИТО. Консультация в ЦИТО стоит не дорого. Вот только дорога…
По всем канонам травматологии и ортопедии там ложный сустав, который не может срастись даже теоретически.
Еще раз Вам объясняю, что никакие таблетки это состояние изменить не могут.
И миакальцик бесполезен в том числе.
Ортопед, Травматолог
Кстати, да.
Если не Москва, то Курган. Он ближе.
Но указ ли Курган Вашим травматологам – это вопрос….
Ольга, 11 августа 2017
Клиент
Константин, спасибо за консультацию. Очень волнует вопрос, может ли моя дочь после заниматься танцами, она – хореограф. И какой период восстановления руки.
Ольга, 11 августа 2017
Клиент
Константин, и конечно же я буду иметь разговор с нашими травматологами и не очень приятный для них. Я надеясь от них получить адекватный ответ. И направление в квалифицированную клинику.
Уролог, Венеролог, Сексолог, Андролог
Образовался ложный сустав лучевой кости. Иногда такое бывает. Естественно нужна новая операция. Все равно придется убирать предыдущие конструкции, заодно и проведут одну из операций по соединению освеженных отломков лучевой кости..
Невролог, Психолог
Добрый вечер, Ольга. Переломы лучевой кости в таком возрасте, как у Вашей дочери срастаются примерно за месяц, прошло уже 9. Как Вам уже объяснили ранее, образовался ложный сустав лучевой кости, и без повторной операции он не срастется. Поскольку травматологи Вашей больницы оказались некомпетентны, нужно обратиться к другим специалистам. А пластины в любом случае придется снимать поскольку есть АБСОЛЮТНЫЕ показания для повторного оперативного вмешательства, а также титановые пластины являются инородным телом для организма человека и со временем могут отторгаться, на месте пластин вокруг винтов у некоторых больных могут образовываться костные наросты – кисты. В Вашей ситуации замедленная консолидация может быть связана с наличием диастаза (расхождения) между отломками из-за неправильно установленной пластины. Также длительное несращение перелома может говорить о наличии остеопороза, хотя в таком молодом возрасте, маловероятно. Но проверить можно, для этого проводится такой метод исследования как денситометрия. При подтверждении диагноза – наблюдение у эндокринолога для корректировки рекомендаций по кальциевому обмену. Я бы рекомендовала не терять больше время с Вашими «суперспециалистами», которые верят в чудо будто бы срастется само как-нибудь. Чудо не произошло, а времени потеряли много. Девченка совсем молодая, будущая профессия обязывает наличие крепких костей, поэтому везите в другую клинику. Коллеги рекомендуют Курган и я с ними абсолютно согласна, поскольку там работают высококлассные специалисты и не боятся работы. (Восстановительная травматология и ортопедия им. академика Г.А. Илизарова; г. Курган, Марии Ульяновой, 6; телефоны: +7(3522)45‒41‒71 и +7 (3522) 45‒33‒57; сайт: www.ilizarov.ru. Крепкого здоровья Вам и Вашей дочери, скорейшего ей выздоровления.
Ортопед, Травматолог
По поводу танцев.
После костной пластики обе кости срастутся и ограничений по бывшим переломам нет.
Ограничения могут возникнуть из-за контрактур локтевого иили лучезапястного суставов.
Кстати, есть ли они сейчас? Если есть – можно не спеша их разработать до операции.
Это облегчит восстановительный процесс в будущем.
К сожалению, аппараты внешней фиксации (типа Илизарова) приводят к контрактурам, которые потом приходится разрабатывать. Примерно по срокам:
После операции аппарат будет стоять около 4-6 мес в зависимости от вида пластики и некоторых других моментов. Разработка контрактур еще примерно 2 мес и можно танцевать.
Если Ваша дочь официально работает, то на период лечения (1 год) ей целесообразно оформить группу инвалидности. Дадут 2. Не отказывайтесь – это бесплатный санаторий при восстановлении, бесплатные средства реабилитации, сохранение рабочего места, стажа и т.д. А если решит выйти на работу раньше, чем через год – никаких ограничений нет.
P.S. Если я смог ответить на вопрос – примите ответ, пжлст.
Ольга, 12 августа 2017
Клиент
Константин, спасибо за ответ. Скажите еще, можно ли отложить данную операцию на более длительный срок, т.к. она учиться в институте на хореографа, остался последний год и отставать от группы ей не хочется. Сейчас рука у ней рабочая, конечно металл создает дискомфорт (мешает полной выворотностью кисти). Снова выйти из “строя” практически на пол года для нее огромный стресс. Опасаюсь , что она просто не окончит учебу.
Мануальный терапевт, Травматолог
Ольга если не сложно добавьте рентген. снимки с первичного приёма . Может быть выписки какие то есть. Я посмотрел у вас работают опытные травматологи , надо понять как это произошло
Ортопед, Травматолог
отложить можно, но чем больше пройдет времени, тем сложнее будет операция.
с другой стороны, у меня в институте, когда я учился, был профессор, который вообще, не оперировал свой ложный сустав, а пользовался бандажом. При этом профессор оперировал по урологии сложнейшие операции.
Поэтому решайте сами, исходя из вашей жизненной ситуации.
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 5
Синовит
24 ноября 2016
Александр, Абакан
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Êîëüöà çäîðîâüÿ». Òàê ÿ íàçâàëà ìàòåðèàë îá àïïàðàòå Èëèçàðîâà. Óñòðîéñòâî èç êîëåö, ñòåðæíåé è ñïèö ñëóæèò äëÿ ñðàùèâàíèÿ ïåðåëîìîâ. Îíî áûëî èçîáðåòåíî â 1950-õ, íî èñïîëüçóåòñÿ äî ñèõ ïîð. Àïïàðàòîì ôèêñèðóþò ïîâðåæäåííûå êîñòè ïàöèåíòîâ. Ðóêè èëè íîãè áîëüíûõ îêàçûâàþòñÿ áóäòî â êàïêàíå íà ìåñÿöû. ×èñëî òàêèõ ìåñÿöåâ ìîæåò ïåðåâàëèòü çà 12 (!) Ïàöèåíòû ñ ÀÈ â øóòêó íàçûâàþò ñåáÿ «âëàñòåëèíàìè êîëåö». È óâåðÿþò: íîñèòü æåëåçêè – äåëî òðóäíîå, èíîãäà – ñðîäíè ïîäâèãó. Òîëüêî ìûñëü î çäîðîâüå ïîìîãàåò òàñêàòü «êàïêàí». Ñîáñòâåííî, ðàäè âîçâðàùåíèÿ ëþäÿì çäîðîâüÿ è ïðèäóìàë óñòðîéñòâî çíàìåíèòûé âðà÷ Ãàâðèèë Èëèçàðîâ. Ãîâîðÿò, åñëè áû âñå ïðîëå÷åííûå ïàöèåíòû õîðîì ñêàçàëè «ñïàñèáî», èõ ãîëîñà çàãëóøèëè áû âçðûâ áîìáû. Õèðóðã Àíäðåé Íåñòåðåíêî è ïåðåâîä÷èöà Àííà Âàñèëüåâà èç Êðàñíîäàðà èñïûòàëè óñòðîéñòâî íà ñåáå. Èñòîðèè äâóõ ëþäåé îêàçàëèñü òåñíî ñâÿçàíû ìåæäó ñîáîé.
Äîðîãà íå äëÿ êàæäîãî
Àííå Âàñèëüåâîé 29 ëåò. Ïåðåâîä÷èê ñ èñïàíñêîãî íîñèëà àïïàðàò Èëèçàðîâà ïÿòü ñ ïîëîâèíîé ìåñÿöåâ. Òðè êîëüöà íà ãîëåíè, ïîëóêîëüöà íà ñòîïå, ïîëòîðà êèëîãðàììà æåëåçà. ÀÈ-øíèêàì ñ÷èòàòü æèçíü öèôðàìè íå ïðèâûêàòü. Ñêîëüêî òàáëåòîê âûïèòî, êîãäà äåëàòü ðåíòãåí, êàêàÿ ïî ñ÷åòó ïåðåâÿçêà… Î òîì, ÷òî íîãó ïðèäåòñÿ èñêóññòâåííî ñëîìàòü è óäëèíèòü, Àíÿ óçíàëà íàêàíóíå äíÿ ðîæäåíèÿ. Äâà ãîäà íàçàä îíà îòìå÷àëà åãî â Ñàíêò-Ïåòåðáóðãå.
– Ñ íà÷àëà 2016-ãî ïîÿâèëèñü áîëè â ñïèíå, êîòîðûå óñèëèâàëèñü. ß ãîñòèëà â Ïèòåðå ó äðóçåé è ðåøèëà íàâåäàòüñÿ ê îðòîïåäó. Äîêòîð îãîðîøèë: «Îïåðàöèÿ!» Ïðåäñòîÿëî âûïèëèòü êóñîê êîñòè èç íîãè, âûáðîñèòü åãî è âûðàñòèòü íîâóþ êîñòü. ß áûëà â øîêå!
Àííà íå ñòàëà ðàñêðûâàòü íþàíñû ñâîåãî äèàãíîçà. Îäíàêî óâåðèëà: íå âïàëà â ïàíèêó, à îáðàòèëàñü åùå ê íåñêîëüêèì ñïåöèàëèñòàì. Âåðäèêò áûë òîò æå. Ïðàâäà, ìíåíèÿ äîêòîðîâ ðàçäåëèëèñü. Ìíîãèå ñ÷èòàëè íóæíî ïîäîæäàòü: «âäðóã ïðîíåñåò», «êîñòü ìîæåò íå ñðàñòèñü», «ýòî òàêèå áîëè, äåòî÷êà»…
– ß ïîíÿëà – æäåò íåëåãêèé ïóòü. Îñîáåííî êîãäà îäèí âðà÷ ñêàçàë: «Ýòî äîðîãà íå äëÿ êàæäîãî. Õîðîøî ïîäóìàéòå. Íå êàê âðà÷ ãîâîðþ – êàê ïàïà…» Íî äóìàòü áûëî íåêîãäà. Ñîñòîÿíèå óõóäøàëîñü. ß íå õîòåëà æèòü íà òàáëåòêàõ è ïðîñûïàòüñÿ â áîëÿõ. Â èòîãå îïåðàöèÿ ïðîøëà â îäíîé èç ðîññèéñêèõ êëèíèê, – ðàññêàçûâàåò Àíÿ.
Âîëíû áîëè
Âìåøàòåëüñòâî äëèëîñü áîëüøå ïÿòè ÷àñîâ. Àíå íà îïåðàöèîííîì ñòîëå ñëîìàëè áîëüøåáåðöîâóþ è ìàëîáåðöîâóþ êîñòè. Îïåðàöèÿ âåëàñü ïîä ñïèíàëüíûì íàðêîçîì. Ýòî êîãäà îòíèìàþòñÿ íîãè. Ïàöèåíò â ñîçíàíèè, èíîãäà çàñûïàåò, íî íå ÷óâñòâóåò áîëè. Ïàöèåíòêó îò âðà÷åé îòäåëÿëà øèðìà. Îíà ñëàáî ïðèãëóøàëà ðàçãîâîðû – «ñïèöû êàê â ìàñëî âõîäÿò» – è çâóê ìåäèöèíñêîé äðåëè. Äðåëüþ ñïèöû áûëè ââåäåíû êðåñò-íàêðåñò ïðÿìî â êîñòè. Ïîñëå ñïèöû çàêðåïèëè íà êîëüöàõ. «Ïîêà ñîáèðàëè àïïàðàò, ñíèëîñü, ÷òî ïðûãàþ ñ ïàðàøþòîì. Ýòî ðåàëüíî òàê. Ñòðàøíî, à áóäóùåå ïðèçðà÷íî», – âñïîìèíàåò Àíÿ. Ê ïîëóäíþ ïàöèåíòêà îêàçàëàñü â ïàëàòå. Òîëüêî òàì îíà è íàøëà ñèëû âçãëÿíóòü íà ñâîé êàïêàí. «Êðàñèâûé ïîëó÷èëñÿ», – óâåðÿëè ìåäñåñòðû.
– Íîãà êàê áóäòî â æåëåçíîì ñàïîãå. Íè ñòðàõà, íè áîëè íå ÷óâñòâîâàëà. Ìíå ñðàçó âêîëîëè ëåêàðñòâà… Äàæå ñåðèàë ïîñìîòðåëà. À íî÷üþ â íîãè âåðíóëàñü ÷óâñòâèòåëüíîñòü. Ñíèëîñü, ÷òî èäó ïî áåðåãó ìîðÿ, íîãè îìûâàþò âîëíû. Î÷íóëàñü – âîëíû áîëè. Îíè íàêàòûâàëè êàæäûå 10 ìèíóò. Íà÷àëàñü áîðüáà íîãè è æåëåçà. Íåêîòîðûå åå ïåðåíîñÿò ëåãêî, ñïÿò ïîä îáåçáîëèâàþùèì. Ìîé îðãàíèçì àêòèâíî áîðîëñÿ ñ æåëåçîì âñþ íî÷ü. Çàñíóëà íà ðàññâåòå ïîä ñëîâà ìåäñåñòðû: «Áåäíàÿ ìîÿ äåâî÷êà!»
Òðóäíûå ìåñÿöû
Ñëåäóþùèå ñóòêè Àííà ëåæàëà ïëàñòîì. Âðà÷ çàïðåòèë âñòàâàòü. «Íî ÿ è òàê íå ìîãëà. Áóäòî òðàêòîð ïðîåõàë», – âñïîìèíàåò Àíÿ. À íà âòîðûå ñóòêè ïîäíÿëè. Àïïàðàò Èëèçàðîâà êðåïêî äåðæèò êîñòè. Íàãðóæàòü êîíå÷íîñòü â íåì ìîæíî è íóæíî. Òàê çàäóìàë êîíñòðóêöèþ åå çíàìåíèòûé àâòîð – Ãàâðèèë Àáðàìîâè÷ Èëèçàðîâ. Ñòåïåíü íàãðóçêè, ê ñëîâó, îïðåäåëÿåò âðà÷. Îäíèì õîäüáà äàåòñÿ ñðàâíèòåëüíî ëåãêî, äðóãèå äâèãàþòñÿ ñî ñêîðîñòüþ ÷åðåïàõè. Ó âñåõ ñâîé îðãàíèçì. Àííå ïîíà÷àëó êàçàëîñü, ÷òî íà íîãó ïîâåñèëè ãèðþ â 10 êèëîãðàììîâ.
– Íå ìîãëà ñäåëàòü íè øàãó. Ýòî ìîðàëüíî òÿæåëî. Ïîìíþ, ïðèøëà ñìñ îò äðóçåé: «Ïðèêèíü, ìû ìàøèíó ðàçáèëè… Óæàñ». À ÿ ïîäóìàëà: «Óæàñ – ýòî íå äîéòè äî äâåðè áîëüíè÷íîé ïàëàòû».  ãîëîâå íà÷àëñÿ ïåðåâîðîò. Êàê öåííî ïðîñòî õîäèòü ñâîèìè íîãàìè…. Ñåé÷àñ öåíþ êàæäóþ ìåëî÷ü â ñâîåé æèçíè.
Âñêîðå ñ Àííîé íà÷àë ðàáîòàòü èíñòðóêòîð ËÔÊ. Îí ïîêàçàë, êàê ïðàâèëüíî äâèãàòüñÿ íà êîñòûëÿõ ñ àïïàðàòîì. Íóæíî áûëî íå ïðûãàòü íà ïîäïîðêàõ, à äåëàòü èìåííî øàãè.  ïåðâûé äåíü Àíÿ ïðîøëà òîëüêî 10 ìåòðîâ. ×åðåç òðè ìèíóòû äâèæåíèÿ íîãà îòåêàëà è ñèíåëà. Íóæíî áûëî ïåðèîäè÷åñêè êëàñòü åå íà âîçâûøåííîñòü – ïîäóøêó èëè âàëèê.
– Ëåæàòü äîëãî âðåäíî. Ïîëó÷àåòñÿ, æèâåøü â ðåæèìå Âàíüêè-Âñòàíüêè. Ïîìèìî õîäüáû çàíèìàëàñü è çàðÿäêîé. Äåëàòü åå â ÀÈ íóæíî êàæäûé äåíü. Ëåíü ïðèâîäèò ê ïðîáëåìàì – ðóêà íå ñãèáàåòñÿ, ñòîïà âèñíåò, êàê ó áàëåðèíû… Çàíèìàòüñÿ áûëî òðóäíî – íîãó ïàðàëëåëüíî íà÷àëè óäëèíÿòü.
Äëÿ ýòîãî íà àïïàðàòå ÷åòûðå ðàçà â äåíü êðóòèëè ãàéêè. Îòëîìêè êîñòè îòòÿãèâàëè íà íóæíóþ äëèíó. Ìåæäó íèìè äîëæåí áûë ñôîðìèðîâàòüñÿ ðåãåíåðàò – áóäóùàÿ êîñòü. «Êðóòêè» äëèëèñü 40 äíåé. Âñåãî â áîëüíèöå Àíÿ ïðîâåëà áîëüøå äâóõ ìåñÿöåâ.
– Íåêîòîðûå ïåðåíîñÿò ýòî ëåãêî, íî ìíå áûëî áîëüíî. Âåñü ñðîê ïèëà òàáëåòêè è íå ñïàëà íè îäíîé íî÷è. Ïîäîáíûì îáðàçîì àïïàðàòîì óâåëè÷èâàþò è ðîñò. Îïåðàöèè ýòè ðåäêèå, íî ïðàêòèêà ñóùåñòâóåò. Ìíå ñåé÷àñ ÷àñòî ïèøóò: «Õî÷ó ñòàòü âûøå íà 5 ñì…» À ÿ îòâå÷àþ: «Ìîçã ñåáå óäëèíè…» Íà ýòî ìîæíî ïîéòè òîëüêî ðàäè çäîðîâüÿ.
Âçÿòü ñåáÿ â ðóêè
Ïî ñëîâàì Àíè, ïàöèåíò ñ ÀÈ ïîñòîÿííî ñòàëêèâàåòñÿ ñ òðóäíîñòÿìè. Íàïðèìåð, êóïàòüñÿ íàäî òàê, ÷òîáû íå íàìî÷èòü êîíñòðóêöèþ.  ïðîòèâíîì ñëó÷àå ìîæíî çàðàáîòàòü âîñïàëåíèå ìÿãêèõ òêàíåé è áîëÿ÷êó – ñïèöåâîé îñòåîìèåëèò. Åùå íóæíî äåëàòü ïåðåâÿçêè ðàç â òðè-ñåìü äíåé (ëó÷øå ñ ìåäðàáîòíèêîì), ðåíòãåíû.  ÀÈ ìîæíî ïðîâåñòè ÷åòûðå ìåñÿöà, à ìîæíî è ãîä. Âñå çàâèñèò îò òîãî, êàê ñêîðî ñðàñòåòñÿ êîñòü. Ýòîãî íå ìîæåò ñêàçàòü íèêòî. Âðà÷è çíàþò ñðåäíèå ñðîêè, íî îíè íå áîãè. Ó âñåõ ïàöèåíòîâ ñâîé îðãàíèçì, äèàãíîçû è óäà÷à. Ëþäåé, íîñÿùèõ àïïàðàò áîëüøå ãîäà, Àíÿ âñòðå÷àëà. À ýòî ñêàçûâàåòñÿ íà ïñèõîëîãè÷åñêîì ñîñòîÿíèè ïàöèåíòà. Õîðîøî, åñëè îí ìîæåò âçÿòü ñåáÿ â ðóêè è ñêàçàòü: «Âñå ïðîéäåò!» Òàêîé áîëüíîé è â êàôå íà êîñòûëÿõ îòïðàâèòñÿ, è â êèíî. Ýòî òðóäíî, íî ëó÷øå, ÷åì îñòàâàòüñÿ â ÷åòûðåõ ñòåíàõ. Ìíîãèå ëþäè, íàïðîòèâ, ìåñÿöàìè ñèäÿò äîìà. Îíè âûáèðàþòñÿ òîëüêî íà ðåíòãåí. Íåêîòîðûå áîÿòñÿ óïàñòü è åùå ðàç ïîâðåäèòü êîíå÷íîñòü, èíûõ ïðîñòî íåêîìó âûâåñòè íà óëèöó.
– Ìàëî îáúåêòèâíîé èíôîðìàöèè îá àïïàðàòå. Íåìíîãèå çíàþò, ÷òî â íåì ìîæíî èäòè íà ðàáîòó, âîäèòü ìàøèíó. Åñëè, êîíå÷íî, êîíñòðóêöèÿ è ñîñòîÿíèå ïîçâîëÿþò. Âàæíî ïûòàòüñÿ âåñòè îáû÷íûé îáðàç æèçíè. Îáûâàòåëè âîîáùå íå ïðåäñòàâëÿþò, ÷òî òàêîå ÀÈ. Íà óëèöå êî ìíå ÷àñòî ïîäõîäèëè ëþäè: «Ýòî íàâñåãäà?», «Êîãäà ýòó øòóêó öåïëÿëè, âû íàâåðíÿêà áûëè áåç ñîçíàíèÿ? Ðàçâå æ äîáðîâîëüíî ñîãëàñèøüñÿ…» – ðàññêàçûâàåò Àíÿ.
Àïïàðàò ñíèìàþò ïî-ðàçíîìó. Èíîãäà â óñëîâèÿõ îïåðàöèîííîé, ïîä àíåñòåçèåé. Èíîãäà â ïåðåâÿçî÷íîì êàáèíåòå. Àíå ñíèìàëè áåç íàðêîçà. Õèðóðã îáåùàë ñïðàâèòüñÿ çà äâå ìèíóòû – áåç ñèëüíîé áîëè. È íå îáìàíóë, ê ñ÷àñòüþ!
Äâà õèðóðãà
Ïî ñëîâàì Àíè, ðåàáèëèòàöèÿ ïîñëå àïïàðàòà ó íåå çàíÿëà ðîâíî ãîä. Íåñìîòðÿ íà åæåäíåâíûå çàíÿòèÿ â êîíñòðóêöèè è ïîñëå ñíÿòèÿ. Âñå ñëîæèëîñü óäà÷íî. ×òî ïîìîãëî ïðåîäîëåòü òðóäíîñòè? Àíÿ ñ÷èòàåò, ÷òî âñòðåòèëà ñâîèõ âðà÷åé ïëþñ áûëà ïîñëóøíûì ïàöèåíòîì.
– Ìíå ïîâåçëî. Ó ìåíÿ áûëî öåëûõ äâà õèðóðãà – ñ÷èòàþ òàê. Îäèí èç íèõ æèâåò â Êðàñíîäàðå. Âðà÷ íå äåëàë îïåðàöèè, íî áåç íåãî íè÷åãî áû íå ïîëó÷èëîñü. Óçíàâ î íåîáõîäèìîñòè âìåøàòåëüñòâà, ÿ ïðèøëà äåëàòü ðåíòãåí â Êðàåâóþ êëèíè÷åñêóþ áîëüíèöó ¹ 1 èìåíè Î÷àïîâñêîãî. Òàì ñëó÷àéíî âñòðåòèëà òðàâìàòîëîãà-îðòîïåäà Àíäðåÿ Íåñòåðåíêî. Óçíàâ èñòîðèþ, äîêòîð ïîòðàòèë íà ìåíÿ íåñêîëüêî ÷àñîâ. Ïîäðîáíî ðàññêàçàë îá àïïàðàòå, ðåàáèëèòàöèè, ïåðåâÿçêàõ, êàê óäëèíÿþò êîíå÷íîñòü. Ýòè ñîâåòû î÷åíü ïîìîãëè â áóäóùåì.
ß ïðèçíàëàñü òîãäà: «Áîþñü ëîìàòü íîãó. Âäðóã íå ñìîãó õîäèòü èëè îñòåîìèåëèò ïîäõâà÷ó… Âäðóã êîñòü íå ñðàñòåòñÿ è ïðèäåòñÿ ãîä âàëÿòüñÿ íà êðîâàòè… Çíàþ, ó ìíîãèõ ïàöèåíòîâ òàê áûâàåò. ß íå ñìîãó æèòü ëåæà, íî è ñ áîëÿìè òîæå íåâîçìîæíî».
Õèðóðã îòâåòèë: «Èùèòå ñåáå þâåëèðà. Ó âàñ âñå ïîëó÷èòñÿ».
À åùå âðà÷ ïîêàçàë ìíå ñâîþ ðóêó. Ïî øðàìàì ïîíÿëà, ÷òî íà íåé ñòîÿë àïïàðàò Èëèçàðîâà.  òîò ìîìåíò è ïðèíÿëà îêîí÷àòåëüíîå ðåøåíèå îá îïåðàöèè. Òàê ÷òî ðóêè õèðóðãîâ òâîðÿò ÷óäåñà íå òîëüêî â îïåðàöèîííîé, – ñìååòñÿ Àíÿ.
Òîò ñàìûé âðà÷
Âðà÷ Àíäðåé Íåñòåðåíêî è ñåãîäíÿ ðàáîòàåò â ÊÊÁ ¹ 1 èìåíè Î÷àïîâñêîãî – â òðàâìàòîëîãè÷åñêîì îòäåëåíèè ¹ 2. 35-ëåòíèé äîêòîð ðàññêàçàë, ÷òî àïïàðàò åìó äîâåëîñü íîñèòü â 2003-ì ãîäó. Ñòóäåíò ìåäàêàäåìèè ñëîìàë ðóêó – ïîñòàâèëè êîíñòðóêöèþ îò ïëå÷à äî ëîêòåâîãî ñãèáà.
– Íîñèë ÀÈ òðè ìåñÿöà. ß ñàì ñåáå äåëàë ïåðåâÿçêè. Íî ìíå ïîìîãàëî îáðàçîâàíèå. Îáû÷íîìó ïàöèåíòó ñëåäóåò ýòî äåëàòü â ñòåðèëüíûõ óñëîâèÿõ ïåðåâÿçî÷íîãî êàáèíåòà. Ïîìíþ, ó ìåíÿ âîñïàëÿëèñü ñïèöû… Âñå ïîòîìó, ÷òî íå ëåæàë íà êðîâàòè – ïîäíèìàë ãàíòåëè, îòæèìàëñÿ îò ïîëà. Íî ïîâòîðÿòü íèêîìó íå ñîâåòóþ – íàãðóçêó äîëæåí îïðåäåëèòü âðà÷.  íàñòîÿùåå âðåìÿ àïïàðàò êàê ìåòîä ôèêñàöèè ìîæíî íàçâàòü óñòàðåâøèì. Îí íå î÷åíü óäîáåí – òðóäíî êóïàòüñÿ, ïåðåâÿçêè äåëàòü. Ñåãîäíÿ èñïîëüçóþò øòèôòû. Àïïàðàòû ñòàâÿò, åñëè îòêðûòûé ïåðåëîì, ðàíû ñ èíôåêöèåé. Òàêæå îí èñïîëüçóåòñÿ â îðòîïåäèè – íàïðèìåð, äëÿ èñïðàâëåíèÿ âðîæäåííîãî óêîðî÷åíèÿ êîíå÷íîñòè èëè äåôîðìàöèé ðóê-íîã.
Àíäðåé îïåðèðóåò ëþäåé íå ìåíåå 10 ëåò. Îí óâåðèë: ðóêà ðàáîòàåò õîðîøî. Âñå ïîòîìó, ÷òî ðàçðàáîòàë åå.
– Ðàçðàáîòêà – áîëåçíåííàÿ ïðîöåäóðà, òÿæåëûé òðóä. ×åëîâåê äîëæåí áûòü ãîòîâ ê ýòîìó. ß ñàì ñòàâëþ àïïàðàòû Èëèçàðîâà. Êîãäà ñëûøó «ðóêà íå ãíåòñÿ» – îòâå÷àþ: «Îíà ãíåòñÿ, âû íå ãíåòå. Íå íóæíî ãîâîðèòü î ðóêå â òðåòüåì ëèöå». Ðàçðàáîòêà ïîñëå àïïàðàòà – ýòî ñòðàäàíèÿ… Åñëè ïàöèåíò ëåæèò íà ËÔÊ âåñåëûé è äîâîëüíûé, çíà÷èò, íå ïðèëàãàë óñèëèé.
Àíäðåé óâåðèë: îïûò â àïïàðàòå ïîìîãàåò åìó ëó÷øå ïîíÿòü ëþäåé, êîòîðûì îí ñòàâèò æåëåçî.
– Íàì ëåã÷å ðàçãîâàðèâàòü. Ïàöèåíòû ìíå äîâåðÿþò. ß âåäü ÷óâñòâîâàë òî æå, ÷òî è îíè. Âñåãäà ñîâåòóþ ëþäÿì íå ïðèìåðÿòü íà ñåáÿ ñèòóàöèþ ñîñåäà ïî ïàëàòå. Ìîë, åñëè ó Âàñè âñå ïëîõî, òî è ó ìåíÿ òàê áóäåò. Äèàãíîç â êàðòî÷êå ìîæåò çâó÷àòü îäèíàêîâî. Íî ýòî ïðîñòî áóêâû. Ó êàæäîãî ñâîé ïóòü.
Íà ôîòî: Àíÿ.
Èñòî÷íèê: ” Ìîñêîâñêèé êîìñîìîëåö íà Êóáàíè”( ìàé 2018)
Источник
