Апофизарный перелом это
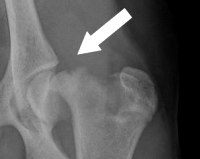
Эпифизеолиз – это нарушение целостности кости по линии, которая полностью или частично проходит через хрящевую эпифизарную пластинку (зону роста). Возникает в детском возрасте, до закрытия ростковых зон. Проявляется отеком, болью и нарушением функции. Из-за неярко выраженной симптоматики может ошибочно расцениваться как ушиб. Диагностируется на основании анамнеза, данных объективного обследования, результатов рентгенографии, реже – МРТ и КТ. Лечение обычно консервативное – репозиция с последующей иммобилизацией. Реже осуществляется оперативная фиксация фрагментов.
Общие сведения
Эпифизеолиз (перелом Салтера-Харриса) – травматическое повреждение костей, которое развивается только у пациентов детского возраста в период продолжающегося роста скелета. Впервые был описан в 1963 году. Составляет около 15% от общего количества переломов у детей. Почти в половине случаев возникает в области лучезапястного и локтевого суставов. Мальчики страдают вдвое чаще девочек. Эпифизеолиз хорошо срастается, но поражение эпифизарной пластинки может повлечь за собой дальнейшее нарушение роста кости.

Эпифизеолиз
Причины эпифизеолиза
Причиной повреждения кости становятся бытовые и уличные травмы. Механизм аналогичен вывихам и надрывам связок у взрослых. Эпифизеолиз развивается при резком подворачивании ноги, переразгибании кисти, падении на локоть или плечо, резком рывке за руку, скручивании конечности по оси. Иногда провоцируется быстрым интенсивным сокращением мышц. Предрасполагающими факторами являются:
- Мужской пол. Более частое возникновение эпифизеолиза у мальчиков объясняется двумя обстоятельствами – повышенным уровнем двигательной активности и поздним закрытием ростковых зон по сравнению с девочками.
- Периоды быстрого роста. Неравномерность роста костей и мягких тканей, необходимость адаптации к быстро меняющимся пропорциям тела становятся причиной нескоординированности движений и повышают вероятность травм.
- Астеническое телосложение. Из-за недостаточной мышечной массы ростковые зоны детей-астеников испытывают более высокую нагрузку в сравнении с эпифизарными пластинками нормостеников.
- Травмоопасные виды спорта. Вероятность повреждения конечностей повышается при занятиях футболом, волейболом, гандболом, художественной гимнастикой, некоторыми видами легкой атлетики.
Определенную роль играют обменные расстройства, недостаточное питание и снижение иммунитета. Корреляция между риском развития эпифизеолиза и возрастом ребенка точно не установлена. Одни специалисты указывают, что по статистике большинство повреждений приходится на возраст 10-18 лет. Другие исследователи отмечают, что у маленьких детей травмы чаще остаются недиагностированными из-за смазанной клинической картины и отсутствия изменений на рентгенограммах.
Патогенез
Эпифизарная пластинка – зона гиалинового хряща, которая располагается почти на конце кости, между эпифизом и метафизом. Хрящ растет, а затем замещается костной тканью, что обуславливает рост костей в длину. При повреждении, превышающем прочностные характеристики и эластичность хряща, целостность эпифизарной пластинки нарушается, возникает эпифизеолиз, обычно – с переходом на костные структуры.
Эпифизеолизы развиваются только в тех местах, где капсула сустава крепится к эпифизу или к ростковой зоне – в лучезапястном, локтевом, плечевом и голеностопном суставе, нижней трети бедра. Если эпифизарная пластинка покрыта суставной капсулой, которая прикрепляется к метафизу – повреждение невозможно, поэтому эпифизеолизов верхней трети голени не бывает.
Классификация
Классическая классификация, составленная Салтером и Харрисом с учетом расположения линии перелома, включает пять видов эпифизеолиза:
- 1 тип (6% случаев) – линия располагается в зоне эпифизарной пластинки, не затрагивая эпифиз и метафиз.
- 2 тип (75% случаев) – повреждаются ростковая зона и метафиз, эпифиз остается интактным.
- 3 тип (8% случаев) – поражаются эпифизарная пластинка и эпифиз, метафиз остается интактным.
- 4 тип (10% случаев) – линия проходит через все три структуры: ростковую зону, метафиз и эпифиз.
- 5 тип (1% случаев) – ростковая пластинка сдавливается между метафизом и эпифизом с развитием компрессионного перелома.
Позже были описаны еще четыре типа эпифизеолиза, в том числе с периферическим расположением, вызывающим угловую деформацию, с повреждением надкостницы, с последующим возможным нарушением эндесмального или энхондрального остеогенеза. Эти типы имеют меньшее клиническое значение из-за малой распространенности.
Симптомы эпифизеолиза
После травмы ребенок жалуется на боль. При осмотре выявляется припухлость, покраснение и ограничение движений. При пальпации определяется болезненность в проекции повреждения. Эпифизеолизы не сопровождаются крепитацией отломков, патологическая подвижность отсутствует. Наличие смещения обуславливает деформацию (обычно – нерезко выраженную), при отсутствии смещения контуры сегмента не нарушаются.
Движения нередко ограничиваются незначительно, небольшой отек напоминает ушиб, поэтому родители не обращаются за медицинской помощью. Косвенным признаком эпифизеолиза является повышение температуры тела до 37-38°С из-за всасывания содержимого травматической гематомы в первые дни после травмы.
Осложнения
В отдельных случаях возможно развитие контрактуры Фолькмана, особенно – при преждевременном наложении циркулярной повязки. Основными отдаленными осложнениями эпифизеолизов являются нарушение дальнейшего роста кости и деформация ее суставного конца. В слабо выраженном варианте эти осложнения встречаются достаточно часто. Так, преждевременное исчезновение ростковой зоны с небольшим укорочением выявляется у 15-20% больных, перенесших эпифизеолиз лучевой кости.
Диагностика
Диагностика эпифизеолиза осуществляется детскими ортопедами, может представлять затруднения, особенно у детей младшего возраста. Это обуславливает необходимость настороженности при характерных травмах и важность проведения расширенного обследования при сомнительных результатах базовых исследований. План диагностических мероприятий включает:
- Физикальное обследование. Контуры конечности сохранены или незначительно изменены. При осмотре обнаруживается боль в зоне повреждения, усиливающаяся при попытке активных и пассивных движений. Функция конечности зачастую ограничена умеренно или даже незначительно. Крепитация и патологическая подвижность отсутствуют, поэтому данные признаки не проверяют, чтобы не усугублять страдания пациента.
- Рентгенография. У детей старшего возраста при 2 и 4 типах перелома на снимках просматривается фрагмент метафиза, выявляется смещение ядер окостенения в эпифизарной зоне. У пациентов младшей возрастной группы и больных с остальными типами переломов изменения отсутствуют или нерезко выражены, поэтому в сомнительных случаях выполняют сравнительные рентгенограммы обеих конечностей.
- КТ и МРТ. Не входят в базовую программу обследования, применяются для уточнения данных при неоднозначных результатах рентгеновских снимков или при необходимости оперативного лечения. Позволяют с более высокой достоверностью определять наличие и расположение перелома.
Дифференциальную диагностику эпифизеолизов проводят с ушибами. При различении основываются на данных визуализирующих исследований.
Лечение эпифизеолиза
Лечение в подавляющем большинстве случаев (более 90%) консервативное. При переломах дистальных сегментов без смещения или с небольшим смещением терапия осуществляется амбулаторно. Сложные травмы и повреждения проксимальных сегментов являются показаниями для госпитализации.
Консервативная терапия
Тактику лечения определяют в зависимости от локализации эпифизеолиза, наличия и характера смещения. Возможны:
- Иммобилизация. При переломах без смещения накладывают гипсовую лонгету с захватом двух соседних суставов. Гипс циркулируют не ранее, чем через неделю, чтобы избежать нарушений кровообращения.
- Репозиция. Проводится даже при наличии незначительного смещения. У детей дошкольного и младшего школьного возраста выполняется под наркозом, в остальных случаях возможна местная анестезия. В особо сложных случаях репозицию проводят под рентген-контролем. Затем накладывают гипс, лечение осуществляют по тем же принципам, что при эпифизеолизе без смещения.
- Вытяжение. Применяется очень редко, обычно – при повреждениях плечевой и бедренной костей. Детям до 3 лет накладывают лейкопластырное вытяжение, пациентам старшей возрастной группы – скелетное.
В ходе лечения производят периодические контрольные снимки. Больным назначают физиотерапевтические методики, ЛФК, массаж. Срок иммобилизации определяется локализацией эпифизеолиза.
Хирургическое лечение
Показаниями к операции являются повреждения с ротацией отломка или интерпозицией мягких тканей, открытые травмы, сохранение смещения после двух попыток закрытой репозиции, патологические переломы и неправильно сросшиеся переломы. При фиксации отломков используют простые устройства для остеосинтеза, не повреждающие хрящевую ткань ростковой зоны, обычно – спицы Киршнера. В послеоперационном периоде назначают анальгетики и антибиотики, проводят восстановительные мероприятия.
Прогноз
При своевременно начатом лечении и адекватном устранении смещения прогноз благоприятный. Отломки хорошо срастаются, функция конечности полностью восстанавливается. В отдаленном периоде возможно преждевременное закрытие зоны роста с незначительным (визуально незаметным, не нарушающим функции) укорочением конечности. При сохранении смещения, сложных переломах повышается вероятность деформаций и значимых укорочений.
Профилактика
Первичная профилактика включает в себя предупреждение бытового и уличного детского травматизма, составление продуманных программ тренировок и постоянное наблюдение тренера за детьми, занимающимися спортом. Предупреждение отдаленных последствий заключается в повышенном внимании при обследовании пациентов с подозрением на эпифизеолиз, тщательной коррекции положения отломков, регулярном рентгенологическом контроле, обязательной реабилитации.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 30 декабря 2019; проверки требует 1 правка.
Эпифизеолиз (новолат. epiphyseolysis; эпифиз + др.-греч. λύσις – распад, разрушение) – это травматическое повреждение хрящевой ткани в области соединения метафиза трубчатой кости с эпифизом. Эта зона подвержена травмам преимущественно до окончания периода роста конечностей в длину. У взрослых хрящи в этой области полностью заменены твердой тканью. В медицине болезнь еще называют переломом Солтера – Харриса по двум авторам, описавшим виды патологии. Разрушение хрящевой пластины приводит к асимметрии конечностей, деформации скелета, а иногда и к полному прекращению роста. Источник: https://xnog.ru/meditsina/sustavy/ehpifizeoliz/ Составляет около 15% от общего количества переломов у детей. Почти в половине случаев возникает в области лучезапястного и локтевого суставов. Мальчики страдают вдвое чаще девочек.
Эпифизеолиз хорошо срастается, но поражение эпифизарной пластинки может повлечь за собой дальнейшее нарушение роста кости.
Самыми распространенными признаны эпифизеолизы и остеоэпифизеолизы. Они классифицируются как хондропатии и имеют код по МКБ 10 от М91 до М94 в зависимости от локализации поражения.
Заболевания встречаются только у детей и подростков до завершения процесса окостенения.
При остеоэпифизеолизе линия перелома переходит на диафиз.
Эпифизеолизы головок трубчатых костей наблюдаются у пациентов с эндокринными нарушениями, включающими недостаточность гормона роста.
Типы[править | править код]
Существуют девять типов перелома, 5 из которых описаны Robert B Salter и W Robert Harris в 1963 году[1], остальные, более редкие, описаны позже[2]:
- I тип – поперечный перелом через ростковую зону[3] : 6 % случаев
- II тип – Линия перелома проходит через ростковую зону и метафиз, не затрагивая эпифиз[4]: 75 % случаев
- III тип – Линия перелома проходит через ростковую зону и эпифиз, не затрагивая метафиз[5]: 8 % случаев
- IV тип – Линия перелома проходит через три элемента кости: ростковую зону, метафиз и эпифиз[6]: 10 % случаев
- V тип – Компрессионный перелом ростковой зоны, выглядящий на рентгенограмме в виде уменьшения её высоты (расстояния между эпифизом и диафизом)[7]: 1 % случаев
- VI тип – Повреждение периферической порции ростковой зоны, приводящей к формированию костного мостика и ангулярной деформации конечности (введён в 1969 году Mercer Rang)[8]
- VII тип – Изолированное повреждение ростковой зоны (типы VII-IX введены в 1982 году JA Ogden)[9]
- VIII тип – Изолированное повреждение ростковой зоны с возможным нарушением энхондрального костеобразования
- IX тип – Повреждение периоста с возможным нарушением эндесмального костеобразования
Причины В группу риска входят в основном мальчики. Процесс закрытия зоны роста у них происходит дольше, чем у девочек. Они более активны в быту и на отдыхе. Также переломам головки эпифиза подвержены люди, увлекающиеся следующими видами спорта: футбол; гимнастика: волейбол; прыжки в длину и высоту. Кроме физических нагрузок и травм, остеоэпифизеолиз могут спровоцировать патологии эндокринной системы и особенности строения скелета. Слишком худые и высокие дети подвержены перелому эпифиза чаще, чем имеющие нормостенический тип телосложения. У них повышена нагрузка на хрящевые пластины за счет дефицита мышечной массы. Источник: https://xnog.ru/meditsina/sustavy/ehpifizeoliz/
Изображения эпифизеолиза[править | править код]
- Рентгеновские снимки переломов Салтера-Харриса с вставками где показаны линии перелома
Примечания[править | править код]
Источник
- Основная и дополнительные классификации
- Эндокринные и физиологические причины
- Патогенез и механизмы возникновения травмы
- Симптомы перелома
- Осложнения повреждения
- Физикальное обследование и методы визуальной диагностики
- Консервативная терапия, хирургическое лечение и реабилитация
- Прогноз травмы
- Профилактические меры
Эпифизеолиз – это повреждение вызванное смещением на уровне эпифизарной пластинки, за счет которой происходит рост кости. Эпифизарная хрящевая пластинка или так называемая зона роста – это пластинка гиалинового хряща, который находится между метафизой и эпифизой длинных костей. Когда заканчивается рост (в конце периода пубертата), хрящевая ткань замещается костной. Поэтому такая травма может возникнуть только у пациентов детского или подросткового возраста до тех пор, пока продолжается рост скелета. Эта патология также называется переломом Солтера-Харриса в честь двух ученых, составивших первую классификацию болезни в 1963 году.
Классификация
Основная классификация, получившая широкое клиническое применение, составлена канадскими учеными – врачами Робертом Брюсом Солтером (Robert Bruce Salter) и Робертом Харрисом (W. Robert Harris). Учитывая место расположения повреждения они выделили 5 типов эпифизеолиза:
- 1 – поперечная линия перелома находится в области эпифизарной пластинки;
- 2 – самый распространенный, затронуты метафиз и ростковая зона, эпифиз не поврежден;
- 3 – травма поражает эпифиз и эпифизарную пластинку, но не метафиз. Этот вид сложнее диагностировать;
- 4 – захвачены хрящевая пластинка, эпифиз, метафиз;
- 5 – встречается редко, метафиз и эпифиз сдавливают ростковый хрящ, что доводит до компрессионного перелома.
Позднее специалисты добавили к традиционной классификации еще 4 типа. Они встречаются реже, чем первые 5:
- 6 – в 1969 году ввел английский детский ортопед Мерсер Чарльз Ран (Mercer Charles Rang). Речь идет о повреждении эпифизарной пластинки в зоне периферической порции ростковой зоны, формируется так называемый костный мостик, что приводит к угловой деформации конечности.
Последние 3 вида выделил в 1982 году доктор Джон Огден (John A Ogden):
- 7 – изолированная травма ростковой зоны;
- 8 – помимо повреждения хряща может нарушиться энхондральное окостенение;
- 9 – захвачен периост, также возможен сбой эндесмального костеобразования.
Причины эпифизеолиза
Причины эпифизеолиза могут быть эндокринными и физиологическими. Если говорить об эндокринной проблематике, в первую очередь подразумеваются гормональные сбои и нарушение обмена веществ:
- недостаток половых гормонов;
- повышенный уровень гормонов роста;
- ожирение;
- сахарный диабет.
Физиологические причины:
- астеническое телосложение: у худых и высоких детей из-за недостатка мышечной массы увеличивается нагрузка на кости;
- периоды быстрого роста;
- мужской пол: у мальчиков дольше, чем у девочек, длится процесс окостенения;
- травмоопасные виды спорта.
Патогенез
Человеческий скелет включает несколько типов костей. Разновидности костей по форме и размеру:
- трубчатые или длинные;
- плоские;
- короткие или губчатые;
- сесамовидные;
- пневматические;
- смешанные.
Поскольку эпифизеолиз – травма трубчатых костей, рассмотрим их строение подробнее. Длинные кости находятся в руках и ногах, самая длинная – бедренная кость. Средняя часть называется диафизом, а утолщенные окончания эпифизом. Между ними находится метафиз и эпифизарная хрящевая пластинка, место, где кость растет и увеличивается в длину. Если эластичность хряща не может справиться с полученной травмой, доходит до нарушения целостности пластинки – эпифизеолиза.
Механизмы возникновения эпифизеолиза:
- резкое подворачивание ноги;
- чрезмерное сгибание кисти;
- падение на плечо и локоть;
- сильное растяжение руки.
Симптомы эпифизеолиза
Клиническая картина включает следующие признаки:
- боль;
- отек;
- местная гиперемия и гематома;
- повышенная телесная температура до 38°С;
- ограничение движений.
Симптомы эпифизеолиза бедра более специфичны:
- боли в суставе с распространением в паховую область и поясницу
- наружно-ротационная контрактура ноги;
- асимметричность конечностей;
- хромота.
Осложнения
При адекватном и своевременном лечении компликации возникают редко. При поздней диагностике и некачественной терапии возможны осложнения:
- остановка биологическо роста;
- развитие хронического воспаления сустава;
- асептический некроз – следствие нарушения кровоснабжения кости, что может привести к инвалидности пациента;
- коксартроз – патологический процесс, который приводит к разрушению тазобедренного сустава;
- хондролиз – рассасывание хрящевой ткани;
- перманентная ассиметричность конечностей;
- ишемическая контрактура Фолькмана – деформация кисти и пальцев.
Диагностика
Диагностика перелома Солтера-Харриса комплексна и включает физикальное обследование, рентгенографию, КТ и МРТ. На начальных стадиях заболевание тяжело диагностировать. Зачастую родители принимают повреждение за ушиб и обращаются к специалисту поздно, когда кость уже частично деформирована.
Физикальное обследование
Осмотр проводится опытным детским ортопедом. Если полученные результаты недостаточны для постановки диагноза необходимо провести визуальные исследования.
Рентгенография
На снимках можно увидеть изменения в зоне эпифизы. В сомнительных ситуациях выполняются сравнительные рентгенограммы конечностей.
КТ и МРТ
Эти исследования не входят в рутинную диагностику эпифизеолиза. Их применяют при необходимости оперативного вмешательства или если данные полученные рентгеном неоднозначны.
Лечение
Для выбора эффективной терапии переломов Солтера-Харриса необходимо в первую очередь точно установить локализацию и форму повреждения. Как правило, в большинстве случаев лечение консервативное. Однако, если идет речь об эпифизеолизе тазобедренного сустава, хирургическое вмешательство является более актуальным и чаще используемым методом.
Консервативная терапия
Виды консервативной терапии:
- репозиция. Показана даже при небольшом смещении. Выполняется под контролем рентгена с использованием анестезии (местной или общей), после сустав необходимо иммобилизировать;
- вытяжение. Этот метод применяется редко. У маленьких детей более удобным способом является так называемое лейкопластырное вытяжение с помощью пластыря шириной 8-10 см. У пациентов старше 3 лет выполняется скелетное вытяжение с использованием грузов.
- иммобилизация. Этот способ эффективен при отсутствии смещения. Гипс накладывается таким образом, чтобы захватить два соседних сустава. Необходимо следить за тем, чтобы лонгета не вызвала нарушение кровообращения.
Лечение назначает специалист детской ортопедии в зависимости от присутствия и характера смещения, локализации перелома.
Хирургическое лечение
В случае сложных переломов со смещением необходимо хирургическое вмешательство. Выполняется фиксация и стабилизация отломков с помощью специальных устройств для остеосинтеза, например спиц Киршнера. Они не повреждают ростковую зону. Показания к операции следующие:
- открытые переломы;
- ротация отломка:
- травмы со смещением мягких тканей;
- неправильно сросшиеся повреждения;
- консервативное лечение не принесло ожидаемого результата.
После проведения лечения необходимо сделать контрольные рентгенографические снимки.
Также пациент должен пройти реабилитацию, которая включает:
- медикаментозную терапию согласно назначениям лечащего врача;
- физиотерапию;
- лечебную физкультуру.
Все методы используются только в договоре с врачом-специалистом и под контролем физиотерапевта.
Прогноз
Если вовремя обратиться к врачу и применить адекватное лечение, то прогноз эпифизеолиза благоприятный. Правильно подобранная терапия приводит к срастанию перелома и восстановлению двигательной способности конечности в полной мере. Если зона роста закроется преждевременно, возможна малозаметная ассиметричность конечностей (травмированная нога или рука незначительно короче). Если не лечить переломы Солтера-Харриса должным образом, это может привести к выраженной деформации сустава.
Профилактика
В качестве основной меры профилактики необходимо избегать особенно травмоопасные виды спорта, такие как футбол, баскетбол, гандбол. Программы тренировок должны быть заранее продуманы, а тренеру необходимо постоянно следить за детьми. Чтобы избежать бытового травматизма и повреждений на улице, родители не должны оставлять детей без присмотра. В случае малейшего сомнения на эпифизеолиз, необходимо сразу обратиться к врачу.
Получите больше информации об эпифизеолизе и возможностях лечения этого состояния в Бельгии. Задайте свой вопросы через форму обратной связи или закажите обратный звонок.
Статья подготовлена по материалам:
1. Casadei K, Kiel J. Proximal Humeral Epiphysiolysis. 2020 Apr 20. In: Pearls [Internet]. Treasure Island (FL): Pearls Publishing; 2020 Jan-. PMID: 30485006. https://www.ncbi.nlm.nih.gov/books/NBK534301/
2. Roncero-Toscano ML, Barea-Peinador F, Prieto-Matos P. Epifisiolisis y hormona de crecimiento recombinante [Epiphysiolysis and recombinant growth hormone]. An Pediatr (Barc). 2016 Apr;84(4):239-40. Spanish. doi: 10.1016/j.anpedi.2015.08.004. Epub 2015 Oct 9. PMID: 26455559.
https://www.analesdepediatria.org/es-resolver-epifisiolisis-hormona-crecimiento-recombinante-S1695403315003392
3. Siebenmann C, Ramadani F, Barbier G, Gautier E, Vial P. Epiphysiolysis Type Salter I of the l Clavicle with Posterior Displacement: A Case Series and Review of the Literature. Case Rep Orthop. 2018 Sep 27;2018:4986061. doi: 10.1155/2018/4986061. PMID: 30363614; PMCID: PMC6180938.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6180938/
4. Krüger FP, de Britto PS, Neto LM, Schwartsmann CR. Evaluation of presentatiom of s and symptoms of femoroacetabular impingement after epiphysiolysis of the proximal femur. Rev Bras Ortop. 2015 Dec 6;46(2):176-82. doi: 10.1016/S2255-4971(15)30236-6. PMID: 27027007; PMCID: PMC4799176. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4799176/
5. Montenegro NB, Junior VF, Grinfeld R, Rodrigues MB, Santos Pereira ED, Gorios C. Magnetic resonance imaging for diagnosing the pre-slip stage of the contralateralproximal femoral epiphysis in patients with unilateral epiphysiolysis. Rev Bras Ortop. 2015 Nov 17;46(4):439-43. doi: 10.1016/S2255-4971(15)30259-7. PMID: 27027035; PMCID: PMC4799280. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4799280/
6. Mastrantonakis KN, Christogiannis CA, Tragaris TV, Garmpi AK, Daskanakis EI. Management of an Open Distal Radius Epiphysiolysis in a 14-year-old Male: A Case Report. J Orthop Case Rep. 2020;9(6):70-73. doi: 10.13107/jocr.2019.v09.i06.1594. PMID: 32548033; PMCID: PMC7276589. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7276589/
Источник
